Blastoma pleuropulmonar (PDQ®)–Versión para pacientes
¿Qué es el blastoma pleuropulmonar?
El blastoma pleuropulmonar, también llamado blastoma pulmonar o neumoblastoma, es un tipo de cáncer infantil raro muy maligno que se forma en los pulmones, el tejido que cubre los pulmones y la pared interna de la cavidad torácica llamada pleura. También puede surgir en el corazón, la aorta, la arteria pulmonar (vaso sanguíneo que lleva la sangre del corazón a los pulmones) y el diafragma (músculo respiratorio principal, que está debajo de los pulmones). El blastoma pleuropulmonar se presenta sobre todo en niños más pequeños, por lo general antes de los 5 años.
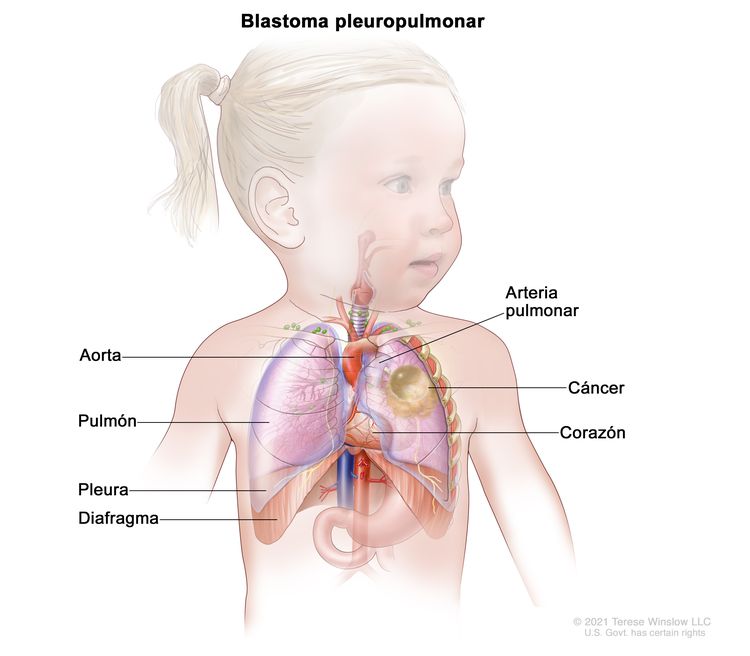
A continuación se describen los cuatro tipos de blastoma pleuropulmonar:
- Tumores de tipo I. Tumores de pulmón en forma de quiste. Son más comunes en pacientes menores de 3 años y por lo general los niños tienen una buena probabilidad de recuperación. A veces un tumor de tipo I recidiva (vuelve) como un tumor de tipo II o III tras el tratamiento.
- Tumores de tipo Ir. Tumores que disminuyen su tamaño (en regresión), o que no crecen ni se diseminan.
- Tumores de tipo II. Tumores en forma de quiste con algunas partes sólidas. Son más frecuentes en niños mayores de 2 años y a veces se diseminan al encéfalo o a otras partes del cuerpo.
- Tumores de tipo III. Tumores sólidos que son más frecuentes en niños mayores de 2 años. Muchas veces se diseminan al encéfalo o a otras partes del cuerpo.
Causas y factores de riesgo del blastoma pleuropulmonar
Ciertos cambios en el funcionamiento de las células pulmonares, en especial en cómo se desarrollan y se dividen para formar nuevas células, causan blastoma pleuropulmonar. A menudo se desconoce la causa exacta de estos cambios en las células. Para obtener más información sobre cómo se forma el cáncer, consulte ¿Qué es el cáncer?
Un factor de riesgo es cualquier cosa que aumenta la probabilidad de presentar una enfermedad. Es posible que los niños con un cambio en el gen DICER1 o antecedentes familiares de síndrome DICER1 tengan un riesgo mayor de blastoma pleuropulmonar. El síndrome DICER1 es un trastorno genético raro que causa bocio, pólipos en el colon y tumores de ovario, cuello uterino, testículos, riñones, encéfalo, ojos y tejido que reviste el pulmón. No todos los niños con estos factores de riesgo tendrán un blastoma pleuropulmonar. Además, es posible que algunos niños sin un factor de riesgo conocido lo presenten.
Consulte con el médico si piensa que su niño está en riesgo.
Asesoramiento genético para los niños con blastoma pleuropulmonar
Quizás la historia médica familiar de un niño no permita definir con claridad si el blastoma pleuropulmonar está relacionado con una afección hereditaria asociada a un cambio en el gen DICER1. Mediante el asesoramiento genético se evalúa si es probable que el cáncer de su hijo sea hereditario y si es necesario hacer pruebas genéticas. Los asesores genéticos y otros profesionales de la salud con entrenamiento especial en genética pueden hablar con usted sobre el diagnóstico y la historia médica familiar del niño para ayudarle a entender los siguientes aspectos:
- Las opciones para la prueba del gen DICER1.
- El riesgo de otros tipos de cáncer para el niño.
- El riesgo de blastoma pleuropulmonar u otros cánceres para los hermanos de su hijo.
- Los riesgos y beneficios de conocer la información genética.
Los asesores genéticos también le ayudarán a afrontar los resultados de las pruebas genéticas de su niño, y ofrecerán recomendaciones sobre cómo comunicar estos resultados a los familiares. Asimismo pueden indicar si otros miembros de la familia deben someterse a pruebas genéticas.
Para obtener más información sobre las pruebas genéticas, consulte Pruebas genéticas para síndromes hereditarios de predisposición al cáncer.
Síntomas del blastoma pleuropulmonar
Los síntomas del blastoma pleuropulmonar son similares a los de las infecciones de las vías respiratorias. Es importante consultar con el médico si su niño presenta alguno de los síntomas que se mencionan a continuación:
Es posible que otros problemas de salud que no son blastoma pleuropulmonar causen estos síntomas. La única manera de saberlo es mediante una consulta médica.
Pruebas para diagnosticar el blastoma pleuropulmonar
Si su niño presenta síntomas que indican un posible blastoma pleuropulmonar, el médico deberá determinar si estos síntomas se deben a un cáncer o a otro problema. Le preguntará cuándo empezaron los síntomas y cuán a menudo se presentan. En la consulta médica también le preguntarán sobre la historia médica familiar y los antecedentes médicos personales del niño, y le harán un examen físico. A partir de estos resultados, es posible que se indiquen pruebas adicionales. Si el niño tiene este cáncer, los resultados de estas pruebas también ayudarán a planificar el tratamiento.
Las siguientes pruebas se usan para diagnosticar el blastoma pleuropulmonar:
Radiografía del tórax
La radiografía es un procedimiento para el que usan rayos X, un tipo de radiación que puede atravesar el cuerpo con el fin de crear imágenes. En una radiografía del tórax se crean imágenes de los órganos y huesos del interior del tórax.
Tomografía computarizada
La tomografía computarizada (TC) es un procedimiento en el que se usa una computadora conectada a una máquina de rayos X para crear una serie de imágenes detalladas de áreas del interior del cuerpo, como el tórax y el abdomen. A partir de estas imágenes se crean vistas tridimensionales (3D) de tejidos y órganos. Se inyecta un tinte en una vena o se ingiere para que los órganos o los tejidos se destaquen de forma más clara. También se llama tomografía computadorizada, tomografía axial computarizada (TAC) o exploración por TAC. Para obtener más información, consulte Exploraciones con tomografía computarizada (TC) para el cáncer.
Tomografía por emisión de positrones
La tomografía por emisión de positrones (TEP) es un procedimiento en el que se usa una pequeña cantidad de azúcar radiactivo (también llamada glucosa radiactiva) que se inyecta en una vena. A continuación, el escáner de la TEP rota alrededor del cuerpo y crea imágenes computarizadas y detalladas de las áreas del interior del cuerpo donde se utiliza la glucosa. Las imágenes se usan para encontrar células cancerosas ya que estas suelen absorber más glucosa que las células normales, lo que las hace más visibles.
Imágenes por resonancia magnética
Las imágenes por resonancia magnética (IRM) son un procedimiento para el que se usan un imán, ondas de radio y una computadora a fin de crear una serie de imágenes detalladas de áreas del interior del cuerpo, como la cabeza. Este procedimiento también se llama imágenes por resonancia magnética nuclear (IRMN).
Ecocardiograma
El ecocardiograma es un procedimiento para el que se hacen rebotar ondas de sonido de alta energía (ultrasónicas) en el corazón y los tejidos u órganos cercanos con el fin de producir ecos. Se obtiene una película en movimiento del corazón y las válvulas cardíacas a medida que el corazón bombea la sangre.
Ecografía
La ecografía es un procedimiento en el que se hacen rebotar ondas de sonido de alta energía (ultrasónicas) en los tejidos u órganos internos para producir ecos. Los ecos forman una imagen de los tejidos del cuerpo que se llama ecograma.
Broncoscopia
La broncoscopia es un procedimiento que se hace para observar el interior de la tráquea y las vías respiratorias mayores del pulmón a fin de determinar si hay áreas anormales. Se introduce un broncoscopio a través de la nariz o la boca hacia la tráquea y los pulmones. Un broncoscopio es un instrumento delgado en forma de tubo, con una luz y una lente para observar. A veces también tiene una herramienta para extraer muestras de tejido que se observan al microscopio a fin de detectar signos de cáncer.
Toracoscopia
La toracoscopia es un tipo de cirugía que permite determinar si hay áreas anormales en los órganos del interior del tórax. En esta cirugía, se hace una incisión (corte) entre dos costillas y se introduce un toracoscopio en el tórax. Un toracoscopio es un instrumento delgado en forma de tubo, con una luz y una lente para observar. A veces tiene una herramienta para extraer muestras de tejidos o ganglios linfáticos que se observan al microscopio para verificar si hay signos de cáncer. En ocasiones también se extirpa parte del esófago o el pulmón. Si no es posible llegar con el toracoscopio a ciertos tejidos, órganos o ganglios linfáticos, quizás se haga una toracotomía. Para este procedimiento, se hace una incisión más grande entre las costillas y se abre el tórax.
Pruebas genéticas de DICER1
En las pruebas genéticas de DICER1 se examina una muestra de sangre o saliva para detectar cambios en el gen DICER1.
Prueba inmunohistoquímica
En la prueba inmunohistoquímica se usan anticuerpos para determinar si hay ciertos antígenos (marcadores) en una muestra de tejido de un paciente. Por lo general, los anticuerpos se unen a una enzima o un tinte fluorescente. Una vez que los anticuerpos se unen al antígeno en la muestra de tejido del paciente, se activa la enzima o el tinte y el antígeno se observa al microscopio. Esta prueba se usa para diagnosticar el cáncer y diferenciarlo de otros tipos de cáncer.
En busca de una segunda opinión
Quizás usted quiera una segunda opinión para confirmar el diagnóstico del niño y el plan de tratamiento. Para esto, necesitará los resultados de las pruebas y los informes del primer médico a fin de compartirlos con el profesional médico a quien usted vaya a pedir una segunda opinión. Durante la cita para obtener una segunda opinión, se revisarán los informes de las pruebas genéticas y de patología, las preparaciones de laboratorio y las pruebas por imágenes antes de darle una recomendación. Es posible que esta coincida con las recomendaciones iniciales, se sugieran cambios al plan de tratamiento, o se le proporcione más información sobre el cáncer de su niño.
Para obtener más información sobre cómo elegir profesionales médicos y obtener una segunda opinión, consulte Búsqueda de servicios médicos. Para obtener información en inglés o español sobre profesionales médicos u hospitales que pueden proporcionar una segunda opinión, comuníquese por teléfono, chat o correo electrónico con el Servicio de Información de Cáncer del Instituto Nacional del Cáncer. Para obtener información sobre preguntas que tal vez quiera hacer durante esta cita, consulte Preguntas para el médico sobre el cáncer.
¿Quién dirige el tratamiento de los niños con blastoma pleuropulmonar?
El oncólogo pediatra, un médico que se especializa en tratar el cáncer en la niñez, es quien supervisa el tratamiento de los niños con blastoma pleuropulmonar. Este profesional trabaja con otros proveedores de atención de la salud expertos en el tratamiento de los niños con cáncer y que se especializan en ciertos campos de la medicina. Entre estos especialistas, se encuentran los siguientes:
Tipos de tratamiento del blastoma pleuropulmonar
Hay diferentes tipos de tratamiento para el blastoma pleuropulmonar. El equipo de atención le ayudará a decidir el plan de tratamiento para su hijo o hija. Se tendrán en cuenta muchos factores, como la ubicación del cáncer, la edad y el estado general de salud de su hijo.
El plan de tratamiento incluirá información sobre el tumor, además de las opciones, objetivos y posibles efectos secundarios del tratamiento. Hablar con el equipo de atención antes de comenzar el tratamiento para saber qué sucederá puede ser útil.
Es posible que se administren los siguientes tratamientos:
Cirugía
En todos los tipos de blastoma pleuropulmonar se usa la cirugía para extirpar todo el lóbulo del pulmón con cáncer. A veces se administra quimioterapia para reducir el tamaño del tumor antes de la cirugía en los pacientes con blastoma pleuropulmonar de tipo II o III. 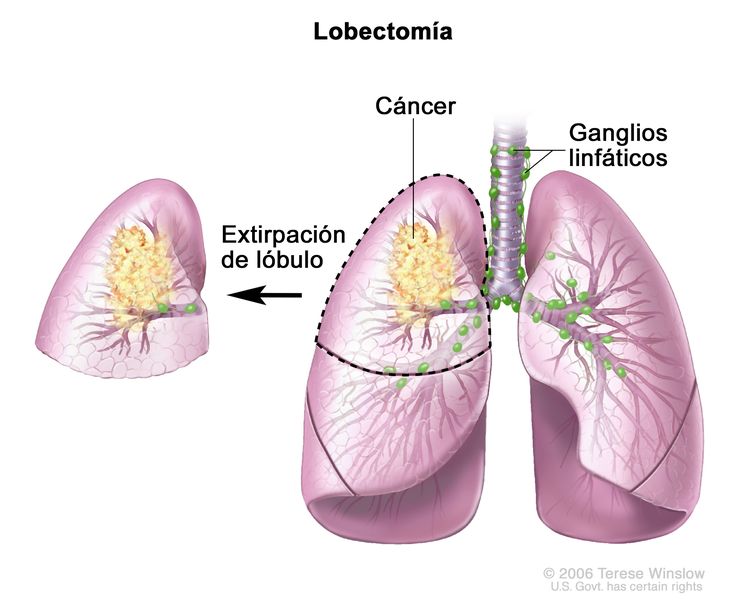
Quimioterapia
En la quimioterapia, se usan medicamentos para interrumpir la formación de células cancerosas, ya sea mediante su destrucción o al impedir su multiplicación. Se puede administrar sola o combinada con otros tratamientos. Los medicamentos de quimioterapia para tratar un blastoma pleuropulmonar se inyectan en una vena. Cuando se administran de esta forma, ingresan al torrente sanguíneo y llegan a las células cancerosas de todo el cuerpo.
Los siguientes medicamentos se usan solos o en combinación:
En ocasiones se administran medicamentos de quimioterapia diferentes a los de esta lista.
Para obtener más información, consulte Quimioterapia para tratar el cáncer.
Ensayos clínicos
Es posible que el paciente tenga la opción de participar en un ensayo clínico. Hay diferentes tipos de ensayos clínicos para el cáncer infantil. Por ejemplo, en un ensayo de tratamiento se prueban opciones terapéuticas nuevas o formas novedosas de usar los abordajes existentes. Mientras que en los ensayos de cuidados médicos de apoyo y cuidados paliativos se analiza la manera de mejorar la calidad de vida, en especial, de quienes presentan efectos secundarios del cáncer y su tratamiento.
Puede usar el buscador de ensayos clínicos en inglés para encontrar los ensayos clínicos que el NCI patrocina y que aceptan pacientes en este momento. Las opciones de búsqueda le permiten encontrar ensayos según el tipo de cáncer, la edad del niño y el lugar donde se realizan.
Para obtener más información sobre ensayos clínicos, consulte Información sobre estudios clínicos para pacientes y cuidadores.
Tratamiento del blastoma pleuropulmonar
El tratamiento del blastoma pleuropulmonar incluye las siguientes opciones:
- Para el blastoma pleuropulmonar de tipo I y Ir, se hace cirugía con el fin de extirpar todo el lóbulo del pulmón con cáncer.
- Para el blastoma pleuropulmonar de tipo II y III, se hace cirugía con el fin de extirpar todo el lóbulo del pulmón con cáncer. A veces se administra quimioterapia antes de la cirugía para reducir el tamaño del tumor.
Si el cáncer del niño vuelve después del tratamiento, el médico le explicará lo que se espera que suceda y los pasos a seguir. Quizás haya opciones de tratamiento para reducir el tamaño del tumor o frenar su crecimiento. Si no hay opciones de tratamiento para el niño, se le ofrecerá atención para controlar los síntomas del cáncer con el fin de mantenerlo tan cómodo como sea posible.
Factores pronósticos del blastoma pleuropulmonar
Si su niño recibe un diagnóstico de blastoma pleuropulmonar es posible que usted tenga preguntas sobre la gravedad del cáncer y la probabilidad que tiene de sobrevivir. El pronóstico es el resultado o la evolución probable de una enfermedad. Factores como el tipo de blastoma pleuropulmonar, si el cáncer se diseminó a otras partes del cuerpo en el momento del diagnóstico y si el cáncer se extirpó por completo mediante cirugía afectan el pronóstico.
Todas las personas son diferentes, por lo que la respuesta al tratamiento varía mucho. Los miembros del equipo de atención del cáncer que atiende al niño son las personas más capacitadas para hablar con usted sobre el pronóstico.
Efectos secundarios y efectos tardíos del tratamiento
Los tratamientos contra el cáncer pueden causar efectos secundarios. Los efectos secundarios que presente el niño dependerán de aspectos relacionados con el tratamiento, como el tipo y la dosis, y de cómo reaccione su cuerpo. Hable con el equipo de tratamiento sobre los posibles efectos secundarios y cómo controlarlos.
Para obtener más información sobre los efectos secundarios que comienzan durante el tratamiento para el cáncer, consulte nuestra página sobre efectos secundarios.
Los problemas del tratamiento del cáncer que empiezan a los 6 meses o más después de que terminó el tratamiento, y continúan durante meses o años, se llaman efectos a largo plazo o tardíos. A continuación se mencionan algunos efectos tardíos del tratamiento del cáncer:
- Problemas físicos.
- Cambios en el estado de ánimo, los sentimientos, el pensamiento, el aprendizaje o la memoria.
- Segundos cánceres (nuevos tipos de cáncer) u otras afecciones.
Algunos efectos tardíos se pueden tratar o controlar. Es importante que hable con el equipo médico de su niño sobre los posibles efectos tardíos de algunos tratamientos.
Atención de seguimiento
A medida que transcurre el tratamiento del niño, se harán pruebas o exámenes de seguimiento, revisiones o controles. Para saber si el tratamiento está funcionando, es posible que se repitan algunas de las pruebas que se usaron para diagnosticar el cáncer. Estos resultados sirven para tomar decisiones sobre el tratamiento: continuarlo, interrumpirlo o cambiarlo.
Algunas pruebas se seguirán repitiendo cada cierto tiempo después de que finalice el tratamiento. Los resultados quizás indiquen si la afección del niño ha cambiado o si el cáncer volvió.
Cómo afrontar el cáncer de su niño
Cuando un niño tiene cáncer, todos los miembros de la familia necesitan de apoyo. Es importante cuidar de uno mismo durante este momento difícil. Busque el apoyo de personas dentro del equipo de tratamiento, su familia y su comunidad. Para obtener más información, consulte Papás que tienen a un niño con cáncer.
Recursos relacionados
Para obtener más información sobre el cáncer infantil y otros recursos generales sobre el cáncer, consulte los siguientes enlaces:
La información que se presenta a continuación solo está disponible en inglés:
- CureSearch for Children's Cancer (CureSearch para el cáncer infantil)
- For Survivors and Caregivers (Para sobrevivientes y cuidadores)
Información sobre este resumen del PDQ
Información sobre el PDQ
El Physician Data Query (PDQ) es la base de datos integral del Instituto Nacional del Cáncer (NCI) que contiene resúmenes de la última información publicada sobre los siguientes temas relacionados con el cáncer: prevención, detección, genética, tratamiento, cuidados médicos de apoyo, y medicina complementaria y alternativa. Se publican dos versiones de la mayoría de los resúmenes. La versión dirigida a profesionales de la salud se redacta en lenguaje técnico y contiene información detallada, mientras que la versión dirigida a pacientes se redacta en un lenguaje fácil de comprender, que no es técnico. Ambas versiones contienen información correcta y actualizada sobre el cáncer. Los resúmenes se escriben en inglés y en la mayoría de los casos se cuenta con una traducción al español.
El PDQ es un servicio del NCI, que forma parte de los Institutos Nacionales de la Salud (NIH). Los NIH son el centro de investigación biomédica del Gobierno federal. Los resúmenes del PDQ se basan en un análisis independiente de las publicaciones médicas. No constituyen declaraciones de la política del NCI ni de los NIH.
Propósito de este resumen
Este resumen del PDQ sobre el cáncer contiene información actualizada sobre el tratamiento del blastoma pleuropulmonar. El propósito es informar y ayudar a los pacientes, sus familiares y cuidadores. No ofrece pautas ni recomendaciones formales para la toma de decisiones relacionadas con la atención de la salud.
Revisores y actualizaciones
Los consejos editoriales redactan y actualizan los resúmenes de información sobre el cáncer del PDQ. Estos consejos los conforman equipos de especialistas en el tratamiento del cáncer y otras especialidades relacionadas con esta enfermedad. Los resúmenes se revisan de manera periódica y se modifican con información nueva. La fecha de actualización al pie de cada resumen indica cuándo se hizo el cambio más reciente.
La información en este resumen para pacientes proviene de la versión para profesionales de la salud, que el Consejo editorial del PDQ sobre el tratamiento pediátrico revisa de manera periódica y actualiza en caso necesario.
Información sobre ensayos clínicos
Un ensayo clínico es un estudio para responder a una pregunta científica; por ejemplo, si un tratamiento es mejor que otro. Los ensayos se basan en estudios anteriores y en lo que se aprendió en el laboratorio. Cada ensayo responde a ciertas preguntas científicas con el fin de encontrar formas nuevas y mejores de ayudar a los pacientes con cáncer. Durante los ensayos clínicos de tratamiento, se recopila información sobre los efectos de un tratamiento nuevo y su eficacia. Si un ensayo clínico indica que un tratamiento nuevo es mejor que el tratamiento estándar, el tratamiento nuevo quizás se convierta en el "estándar". Los pacientes pueden considerar la participación en un ensayo clínico. Algunos ensayos clínicos solo aceptan a pacientes que aún no comenzaron un tratamiento.
Para obtener más información sobre ensayos clínicos, consulte el portal de Internet del NCI. También puede llamar al número de contacto del NCI 1-800-422-6237 (1-800-4-CANCER), escribir un correo electrónico o usar el chat del Servicio de Información de Cáncer.
Permisos para el uso de este resumen
PDQ (Physician Data Query) es una marca registrada. Se autoriza el uso del texto de los documentos del PDQ; sin embargo, no se podrá identificar como un resumen de información sobre cáncer del PDQ del NCI, salvo que el resumen se reproduzca en su totalidad y se actualice de manera periódica. Por otra parte, se permitirá que un autor escriba una oración como “En el resumen del PDQ del NCI de información sobre la prevención del cáncer de mama se describen, de manera concisa, los siguientes riesgos: [incluir fragmento del resumen]”.
Se sugiere citar la referencia bibliográfica de este resumen del PDQ de la siguiente forma:
PDQ® sobre el tratamiento pediátrico. PDQ Blastoma pleuropulmonar. Bethesda, MD: National Cancer Institute. Actualización: <MM/DD/YYYY>. Disponible en: https://www.cancer.gov/espanol/tipos/pulmon/paciente/tratamiento-blastoma-pleuropulmonar-infantil-pdq. Fecha de acceso: <MM/DD/YYYY>.
Las imágenes en este resumen se reproducen con autorización del autor, el artista o la editorial para uso exclusivo en los resúmenes del PDQ. La utilización de las imágenes fuera del PDQ requiere la autorización del propietario, que el Instituto Nacional del Cáncer no puede otorgar. Para obtener más información sobre el uso de las ilustraciones de este resumen o de otras imágenes relacionadas con el cáncer, consulte Visuals Online, una colección de más de 3000 imágenes científicas.
Cláusula sobre el descargo de responsabilidad
La información en estos resúmenes no se debe utilizar para justificar decisiones sobre reembolsos de seguros. Para obtener más información sobre la cobertura de seguros, consulte la página Manejo de la atención del cáncer en Cancer.gov/espanol.
Comuníquese con el Instituto Nacional del Cáncer
Para obtener más información sobre las opciones para comunicarse con el NCI, incluso la dirección de correo electrónico, el número telefónico o el chat, consulte la página del Servicio de Información de Cáncer del Instituto Nacional del Cáncer.