Tipos de cáncer para los que se usan trasplantes de células madre
Para algunos tipos de cáncer, se usan trasplantes de células madre para restaurar las células madre formadoras de sangre destruidas por las dosis altas de quimioterapia o radioterapia que recibió la persona.
Los trasplantes de células madre son más comunes en el caso de cánceres que afectan las células sanguíneas, como la leucemia, el linfoma, el mieloma múltiple y los síndromes mielodisplásicos. También se usan para el neuroblastoma, el sarcoma de Ewing, los tumores encefálicos que volvieron en los niños, los tumores de células germinativas y el cáncer de testículo.
A veces se usan también para tratar otros trastornos de la sangre, como la anemia aplásica, la enfermedad de células falciformes y las enfermedades autoinmunitarias.
El uso de los trasplantes de células madre para otros tipos de cáncer se evalúa en estudios clínicos, que son estudios de investigación en los que participan personas. Para buscar un estudio, consulte Información sobre estudios clínicos para pacientes y cuidadores.
Cómo funcionan los trasplantes de células madre en el tratamiento del cáncer
En general, los trasplantes de células madre no actúan en forma directa contra el cáncer. En cambio, restauran la capacidad del cuerpo para producir células sanguíneas nuevas después del tratamiento con dosis muy altas de quimioterapia o de otros tratamientos, como la radioterapia, que se usan para destruir células cancerosas.
Sin embargo, en la leucemia, el trasplante de células madre a veces actúa directamente contra el cáncer. Esto ocurre debido a un efecto llamado injerto contra tumor o injerto contra leucemia, que a veces se presenta después de los trasplantes que usan células madre de un donante. Este efecto se produce cuando los glóbulos blancos del donante (el injerto) atacan cualquier célula cancerosa que quede en el cuerpo (el tumor o las células leucémicas). Este efecto mejora la probabilidad de éxito del trasplante.
Tipos de trasplantes de células madre
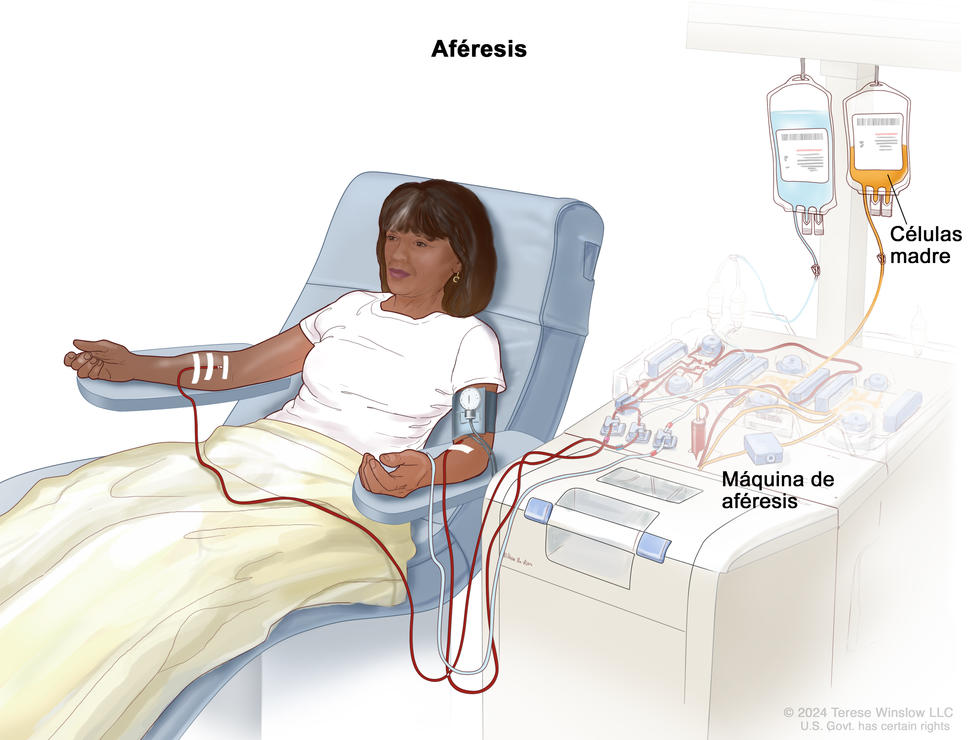
En un trasplante de células madre, el paciente recibe células madre formadoras de sangre que están sanas a través de una aguja que se introduce en una vena. La mayoría de las células madre formadoras de sangre que se usan en estos trasplantes se extraen del torrente sanguíneo. Pero a veces se extraen de la médula ósea de la persona o del cordón umbilical del recién nacido. El cordón umbilical conecta al bebé a la madre antes de nacer pero ya no lo necesita después de nacer. Una vez que entran en el torrente sanguíneo, las células madre viajan hasta la médula ósea, donde reemplazan las células que el tratamiento destruyó. Hay varios tipos de trasplantes:
- Autógeno: trasplante de células madre del paciente con cáncer; es decir, un autotrasplante.
- Alogénico: trasplante de células madre de una otra persona. El donante puede ser un pariente consanguíneo o una persona sin parentesco (siempre y cuando las células sean muy compatibles con las del paciente).
- Singénico: trasplante de células madre de alguien con genes idénticos; es decir, un gemelo.
Hay beneficios y riesgos tanto en los trasplantes autógenos como en los alogénicos. Con los trasplantes autógenos, las células trasplantadas serán compatibles. Pero hay un riesgo pequeño de que se trasplanten las células cancerosas del paciente.
Con los trasplantes alogénicos, es importante que las células madre sean muy compatibles para que el sistema inmunitario no las considere extrañas y las destruya.
Mini trasplantes: tipo de trasplante alogénico en el que el paciente recibe un tratamiento de menor intensidad que la habitual antes del trasplante. De esta forma, se destruyen algunas células cancerosas, pero sin destruir todas las células formadoras de sangre. El mini trasplante puede evitar que el sistema inmunitario rechace las células madre del donante.
Trasplantes en tándem: un tipo de trasplante autógeno en el que el paciente recibe un ciclo de quimioterapia de dosis alta, seguido de un trasplante de células madre. Después de varias semanas o meses, se repite otro ciclo de quimioterapia de dosis alta, seguido de otro trasplante de células madre.
Para saber si es adecuado que reciba un trasplante de células madre y el tipo de trasplante, se evalúan factores como los siguientes:
- Tipo de cáncer
- Estadio del cáncer
- Posibilidad de usar sus propias células madre
- Disponibilidad de células madre compatibles de un donante
- Otras alternativas para tratar el cáncer
- Tolerancia a las dosis altas de quimioterapia
- Otros problemas de salud graves
- Tratamientos anteriores
El médico evaluará estos factores y conversará con el paciente sobre los riesgos y beneficios de cada tipo de trasplante de células madre.
Compatibilidad de las células madre formadoras de sangre
Para decidir si las células madre de un donante son compatibles, se hará una prueba de antígenos leucocitarios humanos (HLA). Los HLA son conjuntos de proteínas o marcadores presentes en casi todas las células del cuerpo. Cada persona tiene un conjunto diferente de HLA. Mientras más HLA en común tengan las dos personas, mayor es la probabilidad de que el cuerpo no rechace las células madre del donante.
En la mayoría de los casos, la mejor opción para un trasplante alogénico de células madre es un hermano o una hermana.
Consulte Donación de células madre sanguíneas para trasplantes de células madre para obtener más información sobre la donación de células madre.
Efectos secundarios del trasplante de células madre
Las dosis altas de tratamiento del cáncer que se administran antes de un trasplante de células madre pueden causar problemas como los siguientes:
- Sangrado
- Aumento del riesgo de infección
- Cansancio y agotamiento
Es posible que los trasplantes de células madre causen problemas a corto y largo plazo. A corto plazo, los problemas incluyen los siguientes:
- Náuseas
- Vómitos
- Fatiga
- Pérdida del apetito
- Úlceras en la boca
- Caída del cabello (alopecia)
- Reacciones en la piel
A largo plazo, los problemas incluyen los siguientes:
- Esterilidad
- Cataratasa s (el cristalino del ojo se vuelve opaco y esto causa pérdida de la visión)
- Cánceres secundarios nuevos (el cáncer se disemina a otras partes del cuerpo)
- Daño al hígado, el riñón, el pulmón o el corazón
- Debilidad en los huesos o músculos
Pregunte al médico o el personal de enfermería sobre los efectos secundarios que podría tener, cuán graves podrían ser y qué hacer.
Avise al médico o al personal de enfermería si tiene problemas para comer durante un trasplante de células madre. Quizás sea útil que consulte con un nutricionista.
Para obtener más información sobre los efectos secundarios y cómo controlarlos, consulte Efectos secundarios del tratamiento del cáncer.
Enfermedad de injerto contra huésped
Si recibe un trasplante alogénico (células de otra persona), es posible que tenga un problema grave llamado enfermedad de injerto contra huésped (EICH). La enfermedad de injerto contra huésped ocurre cuando los glóbulos blancos del donante (el injerto) atacan las células del cuerpo del paciente (el huésped) porque las considera extrañas. Este problema puede dañar la piel, el hígado, los intestinos y muchos otros órganos.
La enfermedad de injerto contra huésped puede ser aguda o crónica. La enfermedad aguda se presenta dentro de los primeros 3 meses después del trasplante. La enfermedad crónica se presenta 3 o más meses después del trasplante.
En general, se trata con corticoesteroides u otros medicamentos que inhiben el sistema inmunitario.
Hay algunas maneras de disminuir el riesgo de enfermedad de injerto contra huésped.
- Cuanto más compatibles sean las células madre del donante, menos probable será que tenga esta enfermedad.
- El médico quizás le dé medicamentos para inhibir el sistema inmunitario.
- También es posible tratar las células madre donadas para extraer los glóbulos blancos (células T) que causan la enfermedad de injerto contra huésped. Este proceso se llama agotamiento de células T.
¿Cuánto cuestan los trasplantes de células madre?
Los trasplantes de células madre son procedimientos complicados y muy costosos. Necesitará quedarse en el hospital por tiempo prolongado en centros de tratamiento especiales y recibir servicios de muchos proveedores de atención médica. Si vive lejos, tendrá que alojarse en un hotel o apartamento cuando no esté en el hospital. Si después del trasplante no tiene problemas, podrá volver a casa 100 días después de recibir las células madre. Sin embargo, necesitará controles de seguimiento por parte de un médico con experiencia en la atención de personas que recibieron un trasplante de células madre.
A veces los trasplantes causan efectos secundarios graves cuyo tratamiento es costoso.
Si necesita viajar para el tratamiento, tendrá costos adicionales de transporte, alojamiento y cuidado infantil.
La mayoría de los planes de seguro cubren algunos de los costos de los trasplantes para ciertos tipos de cáncer. Consulte con su seguro médico para saber si los pagarán. La oficina de negocios de su centro de tratamiento también podrá ayudarle a entender todos los costos.
Para obtener información sobre los grupos que brindan asistencia financiera, comuníquese con el Servicio de Información de Cáncer del NCI para que le ayuden a encontrar estos grupos.
¿Dónde se hacen los trasplantes de células madre?
Cuando necesite un trasplante alogénico de células madre, deberá ir a un hospital que tenga un centro especializado en trasplantes. El Programa Nacional de Donantes de Médula Ósea (NMDP) ofrece una lista de centros de trasplantes en los Estados Unidos y cuenta con un centro de apoyo al paciente. Llame gratis al 1-888-999-6743 o al 763-406-3410, o envíe un mensaje de correo electrónico a pacienteinfo@nmdp.org.
¿Cuánto tarda un trasplante de células madre?
Un trasplante de células madre puede tardar varios meses. El proceso comienza mediante el tratamiento con dosis altas de quimioterapia y tal vez radioterapia. La duración de este tratamiento es de 1 o 2 semanas. Una vez que termine, tendrá unos días de descanso.
Luego recibirá las células madre sanguíneas. El día en que recibe las células madre a menudo se llama “día cero”. Recibirá las células madre mediante una infusión que se administra conectando un catéter intravenoso (IV). Este procedimiento es como recibir una transfusión de sangre. La infusión de todas las células madre tardará de 1 a 5 horas.
Después de recibir las células madre, comenzará la fase de recuperación. Durante esta etapa, los médicos vigilarán las células sanguíneas mediante controles frecuentes del recuento sanguíneo. A medida que las células madre nuevas produzcan células sanguíneas, aumentará el recuento sanguíneo.
Incluso después de que el recuento sanguíneo vuelva a ser normal, el sistema inmunitario tardará mucho más en recuperarse por completo: varios meses para los trasplantes autógenos; de 1 a 2 años para los trasplantes alogénicos o singénicos.
¿Cómo me sentiré después de un trasplante de células madre?
Los trasplantes de células madre afectan a las personas de diferentes maneras. La forma en que se sienta dependerá de lo siguiente:
- Tipo de trasplante
- Dosis de tratamiento anteriores al trasplante
- Respuesta a los tratamientos de dosis altas
- Tipo de cáncer
- Estadio del cáncer
- Estado de salud antes del trasplante
Como cada persona responde a los trasplantes de células madre de forma diferente, el médico o el personal de enfermería no sabrán con certeza cómo se sentirá usted después del procedimiento.
¿Podré trabajar mientras recibo un trasplante de células madre?
La posibilidad de trabajar mientras recibe un trasplante de células madre dependerá del tipo de trabajo. El proceso de un trasplante de células madre, las dosis altas de tratamiento, el trasplante y la recuperación, puede llevar muchos meses. Tendrá períodos de hospitalización durante este tiempo. Incluso cuando no esté en el hospital, a veces tendrá que quedarse cerca y no en su casa.
Estará más cansado y su capacidad para concentrarse en el trabajo se verá afectada. Irá al hospital dos o tres veces a la semana después de que le den el alta. Es posible que necesite pasar unas horas en el hospital para recibir transfusiones de sangre o plaquetas, o para reemplazar los minerales del cuerpo.
Por estos motivos, en lo posible, trate de coordinar para trabajar a distancia parte del tiempo. Por ley, muchos empleadores tienen la obligación de ajustar los horarios de trabajo para quienes lo necesitan durante el tratamiento del cáncer. Hable con su empleador sobre las formas de adaptar su horario durante el tratamiento. Para obtener más información sobre estas leyes, consulte con un trabajador social.
Para obtener más información sobre cómo trabajar cuando tiene cáncer y cuáles son sus derechos según la ley, consulte Regreso al trabajo.
Estudios clínicos de trasplantes de células madre
Si desea más información sobre estudios clínicos de trasplante de células madre, consulte Información sobre estudios clínicos para pacientes y cuidadores o comuníquese con el Servicio de Información de Cáncer del NCI.