Cuidadores informales de pacientes con cáncer: funciones, carga e intervenciones de apoyo (PDQ®)–Versión para profesionales de salud
Aspectos generales
El cuidado informal se define a grandes rasgos como los servicios gratuitos que una persona proporciona, entre los que se incluyen la ayuda con las necesidades personales y los quehaceres domésticos, la gestión de las finanzas, la programación de los servicios externos o las visitas frecuentes.[1,2] Por lo general, un cuidador informal es un pariente o amigo que a veces vive en el mismo hogar de la persona con cáncer.
El cuidado informal proporciona importantes beneficios prácticos y económicos. En este resumen se describen las experiencias de los cuidadores informales de personas con cáncer, se explican los factores de riesgo de la carga de las responsabilidades del cuidador (que a menudo se relaciona con consecuencias psicológicas negativas) y se evalúan las intervenciones, con base en la evidencia, diseñadas para reducir la carga del cuidado informal. El objetivo del resumen es proporcionar al oncólogo clínico una percepción más profunda de la importancia de los cuidadores informales, así como la información necesaria para identificar a los cuidadores sobrecargados e intervenir de manera efectiva.
¿Quiénes son los cuidadores informales y qué funciones cumplen?
En 2016, la National Alliance for Caregiving notificó un análisis de las respuestas de una encuesta de 111 cuidadores que se autoidentificaron como proveedores de atención a una persona con cáncer.[3] Los encuestados formaban parte de un estudio mucho más amplio donde se identificó una muestra representativa de cuidadores adultos que brindaron atención no remunerada a un pariente o amigo adulto en los 12 meses anteriores al momento de la encuesta.
Los siguientes hallazgos brindan un panorama de los cuidadores informales de personas con cáncer y los desafíos que enfrentan:
- El 58 % eran mujeres.
- El 88 % cuidaban a un pariente.
- El 39 % vivían con la persona que cuidaban.
- El 50 % informaron que sufrían mucho estrés emocional relacionado con el cuidado.
- El 25 % informaron que sufrían una gran presión financiera.
- El 50 % tenían un trabajo además de ser cuidadores y trabajaban un promedio de 35 horas por semana.
- El 73 % participaron en discusiones sobre la atención durante la hospitalización; sin embargo, solo se preguntó a la mitad de ellos (54 %) qué ayuda se necesitaba después del alta.
- El 72 % ayudaban con tareas médicas.
- El 43 % informaron que necesitaban ayuda para manejar el estrés emocional y físico.
- El 40 % querían recibir ayuda para tomar decisiones sobre la etapa final de la vida.
- El 33 % querían recibir ayuda para mantener a sus amigos o familiares seguros en el hogar.
- Se observó que el cuidado de pacientes con cáncer era episódico y duraba aproximadamente 2 años en promedio.
El cuidado es también relacional.[4,5] Además, hay consecuencias importantes de la interconexión entre el paciente y el cuidador que el oncólogo clínico debe tener en cuenta; por ejemplo, las siguientes:
- Los pacientes y los cuidadores influyen mutuamente en su salud mental y física (efectos de pareja) además de sus propios desenlaces (efectos de actor).[6]
- El bienestar psicológico de los cuidadores parece influir en las evaluaciones de los pacientes sobre la calidad de su atención. En una encuesta de 689 pacientes y sus cuidadores se demostró que grados más altos de depresión en los cuidadores se relacionaban con calificaciones de los pacientes que indicaban una calidad más baja de atención.[7]
- Hay distinciones importantes entre las experiencias de los pacientes y los cuidadores informales. Una encuesta semiestructurada de 23 pacientes con cáncer colorrectal avanzado y 23 cuidadores demostró la prevalencia y la naturaleza de estas diferencias.[8] Los participantes coincidieron en 4 dificultades:
- Procesamiento emocional del diagnóstico inicial o la recidiva.
- Manejo de los aspectos prácticos y emocionales de la atención al paciente.
- Abordaje de un futuro incierto.
- Hacer frente a la angustia relacionada con los síntomas.
Sin embargo, en ningún caso el paciente y el cuidador indicaron la misma dificultad principal. Se aconseja a los médicos que evalúen las necesidades del cuidador y del paciente de forma independiente.
- Es posible que el cuidador no informe con precisión la experiencia del paciente. En un estudio se demostró que los cuidadores informaron de manera correcta el 67 % de las dificultades físicas del paciente, el 69 % de las dificultades psicológicas del paciente y el 40 % de las dificultades sociales del paciente.[9] No hubo factores demográficos predictivos. Para respaldar aún más la necesidad de precaución, en un análisis de las visitas al consultorio que se grabaron en cintas de audio se observó que los cuidadores a menudo hablaban en nombre de los pacientes sin la validación de los pacientes.[10] Además de esta pseudo subrogación, los cuidadores a menudo combinan sus preocupaciones con las de los pacientes.
Consecuencias psicológicas del cuidado
Las consecuencias psicológicas del cuidado varían mucho. Algunos cuidadores notifican resultados positivos, como crecimiento postraumático y hallazgo de beneficios. Sin embargo, una minoría de cuidadores experimenta ansiedad, depresión o trastorno de estrés postraumático (TEPT).
Hallazgo de beneficios. Los resultados de varios estudios cualitativos (entrevistas o cuestionarios narrativos) de cuidadores de sobrevivientes adultos de cáncer [11,12] o sobrevivientes de cáncer infantil [13,14] reflejaron ideas comunes sobre los aspectos positivos del cuidado:
- Relaciones más cercanas con otros, incluso con sus parejas y niños.
- Mayor aprecio por la vida.
- Esclarecimiento de las prioridades de la vida.
- Aumento de la fe.
- Más empatía con los demás.
- Mejores hábitos de salud.
Estas ideas comunes se miden de forma más cuantitativa con la Benefit Finding Scale. Se identificaron seis ámbitos de crecimiento personal de los cuidadores [15] que se observan tanto para los cuidadores de sobrevivientes como para aquellos en duelo:[16]
- Aceptación.
- Empatía.
- Aprecio.
- Familia.
- Autoimagen positiva.
- Restablecimiento de prioridades.
Ansiedad y depresión. Varios estudios de encuestas de gran tamaño proporcionan cálculos más precisos de la prevalencia y posibles covariables o factores de riesgo de ansiedad y depresión. Estos se resumen a continuación.
- En una revisión sistemática y metanálisis de 35 estudios con 11 396 cuidadores de personas con cáncer, la prevalencia grupal de los síntomas depresivos fue del 42,08 % (intervalo de confianza 95 % 34,71–49,45 %). Se incluyeron en el metanálisis solo los estudios en los que se usaron instrumentos validados para evaluar la depresión. Sin embargo, los autores no diferenciaron entre los estudios en los que se usó puntajes de corte relacionados con síntomas depresivos leves y depresión significativa desde el punto de vista clínico.[17][Nivel de evidencia: II]
- En una encuesta telefónica de 196 cuidadores de pacientes con carcinoma de células renales, se estudiaron las relaciones entre el equilibrio psicológico y las experiencias de los cuidadores, así como las necesidades no satisfechas. Los investigadores demostraron que el 64 % de los cuidadores tenían por lo menos 1 necesidad importante insatisfecha, el 53 % tenían 3 o más necesidades insatisfechas y el 29 % tenían 10 o más necesidades insatisfechas.[18] Los investigadores encontraron que el 29 % de los encuestados tenían ansiedad elevada y el 11 % tenían depresión. La necesidad de información no satisfecha y las peores experiencias de atención durante la cirugía fueron factores de riesgo para la depresión del cuidador. La necesidad de información no satisfecha fue el único factor de riesgo para la ansiedad.
- En un análisis transversal se evaluaron los datos iniciales sobre cuidadores de pacientes con cáncer colorrectal o de pulmón en estadio avanzado inscritos en un ensayo aleatorizado de cuidados paliativos tempranos.[19] Una proporción significativa de cuidadores informó niveles elevados de ansiedad (42,2 %) o depresión (21,5 %). Los factores de riesgo para la depresión del cuidador fueron la expectativa de cura de los pacientes y el uso por parte de los pacientes de apoyo emocional para afrontar o enfrentar la situación. La aceptación de las situaciones difíciles por parte de los pacientes se relacionó con menos ansiedad del cuidador. En un estudio de cuidadores de pacientes con cáncer de páncreas se notificaron resultados similares: el 39 % de los cuidadores tenían valores elevados de ansiedad y el 14 % tenían grados elevados de depresión, en comparación con los grados normales en la población general.[20]
Trastorno de estrés postraumático (TEPT). Una de las consecuencias negativas del cuidado de un enfermo que persiste es el TEPT. En un estudio preliminar de cuidadores de pacientes con cáncer de cabeza y cuello, 6 meses después del diagnóstico se demostró que cerca del 20 % cumplía con los criterios para TEPT.[21] Los factores de riesgo para el TEPT son los siguientes:
- Percepción del cuidador del bajo beneficio del tratamiento.
- Percepción del cuidador de muchos síntomas del paciente.
- Uso de estrategias evasivas por parte del cuidador para afrontar situaciones difíciles.
Los mismos investigadores también demostraron en una población similar que las diferencias en las percepciones de la enfermedad fueron dinámicas a lo largo de 6 meses, pero se correlacionaron mayores diferencias con la reducción de la calidad de vida (CV) relacionada con la salud en los pacientes.[22]
Disminución de la CV en los cuidadores. Varios investigadores publicaron mediciones de la CV del cuidador mientras los pacientes recibieron tratamiento activo. En un estudio se demostró que los cuidadores de pacientes sometidos a un trasplante de células madre hematopoyéticas experimentan una disminución en su CV, medida mediante el componente físico y mental de la Medical Outcomes Study 36-Item Short Form Health Survey (SF-36).[5]
Los pacientes que reciben terapia paliativa también dependen mucho de los cuidadores informales. En un estudio de 201 cuidadores informales de pacientes sometidos a radioterapia paliativa para el cáncer en estadio avanzado, se observó una correlación significativa entre una mayor carga para el cuidador (CV inferior) y factores como la contratación adicional de un cuidador, la cohabitación, un estado funcional del paciente deficiente y el interés en el acceso a más servicios de apoyo.[23]
En síntesis, un cuidador proporciona apoyo y recursos esenciales a la persona con cáncer. Sin embargo, la función del cuidador informal crea demandas que a veces exceden sus recursos y, en última instancia, causan consecuencias psicológicas negativas. El resto de este resumen se enfoca en la minoría significativa de cuidadores que experimentan necesidades insatisfechas y aumento de angustia física y psicológica. Después de una breve revisión del concepto de la carga de las responsabilidades del cuidador, se presentará información sobre las demandas que experimentan los cuidadores, los recursos que ellos valoran, los posibles mecanismos moderadores de la carga de las responsabilidades del cuidador y las estrategias para afrontar situaciones difíciles.
Bibliografía
- Caregiving in the U.S. 2020. Washington, DC: National Alliance for Caregiving, 2020. Available online. Last accessed May 1, 2025.
- Kim Y, Kashy DA, Kaw CK, et al.: Sampling in population-based cancer caregivers research. Qual Life Res 18 (8): 981-9, 2009. [PUBMED Abstract]
- Cancer Caregiving in the U.S.: An Intense, Episodic, and Challenging Care Experience. Bethesda, Md: National Alliance for Caregiving, 2016. Available online. Last accessed May 1, 2025.
- Litzelman K, Green PA, Yabroff KR: Cancer and quality of life in spousal dyads: spillover in couples with and without cancer-related health problems. Support Care Cancer 24 (2): 763-771, 2016. [PUBMED Abstract]
- El-Jawahri AR, Traeger LN, Kuzmuk K, et al.: Quality of life and mood of patients and family caregivers during hospitalization for hematopoietic stem cell transplantation. Cancer 121 (6): 951-9, 2015. [PUBMED Abstract]
- Kershaw T, Ellis KR, Yoon H, et al.: The Interdependence of Advanced Cancer Patients' and Their Family Caregivers' Mental Health, Physical Health, and Self-Efficacy over Time. Ann Behav Med 49 (6): 901-11, 2015. [PUBMED Abstract]
- Litzelman K, Kent EE, Mollica M, et al.: How Does Caregiver Well-Being Relate to Perceived Quality of Care in Patients With Cancer? Exploring Associations and Pathways. J Clin Oncol 34 (29): 3554-3561, 2016. [PUBMED Abstract]
- Mosher CE, Adams RN, Helft PR, et al.: Family caregiving challenges in advanced colorectal cancer: patient and caregiver perspectives. Support Care Cancer 24 (5): 2017-2024, 2016. [PUBMED Abstract]
- Libert Y, Merckaert I, Slachmuylder JL, et al.: The ability of informal primary caregivers to accurately report cancer patients' difficulties. Psychooncology 22 (12): 2840-7, 2013. [PUBMED Abstract]
- Mazer BL, Cameron RA, DeLuca JM, et al.: "Speaking-for" and "speaking-as": pseudo-surrogacy in physician-patient-companion medical encounters about advanced cancer. Patient Educ Couns 96 (1): 36-42, 2014. [PUBMED Abstract]
- Mosher CE, Adams RN, Helft PR, et al.: Positive changes among patients with advanced colorectal cancer and their family caregivers: a qualitative analysis. Psychol Health 32 (1): 94-109, 2017. [PUBMED Abstract]
- Von Ah D, Spath M, Nielsen A, et al.: The Caregiver's Role Across the Bone Marrow Transplantation Trajectory. Cancer Nurs 39 (1): E12-9, 2016 Jan-Feb. [PUBMED Abstract]
- Willard VW, Hostetter SA, Hutchinson KC, et al.: Benefit Finding in Maternal Caregivers of Pediatric Cancer Survivors: A Mixed Methods Approach. J Pediatr Oncol Nurs 33 (5): 353-60, 2016. [PUBMED Abstract]
- Hensler MA, Katz ER, Wiener L, et al.: Benefit finding in fathers of childhood cancer survivors: a retrospective pilot study. J Pediatr Oncol Nurs 30 (3): 161-8, 2013 May-Jun. [PUBMED Abstract]
- Kim Y, Schulz R, Carver CS: Benefit-finding in the cancer caregiving experience. Psychosom Med 69 (3): 283-91, 2007. [PUBMED Abstract]
- Kim Y, Carver CS, Schulz R, et al.: Finding benefit in bereavement among family cancer caregivers. J Palliat Med 16 (9): 1040-7, 2013. [PUBMED Abstract]
- Bedaso A, Dejenu G, Duko B: Depression among caregivers of cancer patients: Updated systematic review and meta-analysis. Psychooncology 31 (11): 1809-1820, 2022. [PUBMED Abstract]
- Oberoi DV, White V, Jefford M, et al.: Caregivers' information needs and their 'experiences of care' during treatment are associated with elevated anxiety and depression: a cross-sectional study of the caregivers of renal cancer survivors. Support Care Cancer 24 (10): 4177-86, 2016. [PUBMED Abstract]
- Nipp RD, El-Jawahri A, Fishbein JN, et al.: Factors associated with depression and anxiety symptoms in family caregivers of patients with incurable cancer. Ann Oncol 27 (8): 1607-12, 2016. [PUBMED Abstract]
- Janda M, Neale RE, Klein K, et al.: Anxiety, depression and quality of life in people with pancreatic cancer and their carers. Pancreatology 17 (2): 321-327, 2017 Mar - Apr. [PUBMED Abstract]
- Richardson AE, Morton RP, Broadbent EA: Illness perceptions and coping predict post-traumatic stress in caregivers of patients with head and neck cancer. Support Care Cancer 24 (10): 4443-50, 2016. [PUBMED Abstract]
- Richardson AE, Morton RP, Broadbent EA: Changes over time in head and neck cancer patients' and caregivers' illness perceptions and relationships with quality of life. Psychol Health 31 (10): 1203-19, 2016. [PUBMED Abstract]
- Duimering A, Turner J, Chu K, et al.: Informal caregiver quality of life in a palliative oncology population. Support Care Cancer 28 (4): 1695-1702, 2020. [PUBMED Abstract]
Carga que percibe el cuidador
La expresión carga que percibe el cuidador describe la percepción que el cuidador tiene de las demandas del cuidado y los recursos disponibles para atender esas demandas. El Transactional Model of Stress and Coping es un marco útil para describir las relaciones entre las exigencias, los recursos, la carga y las consecuencias psicológicas de esa carga que perciben los cuidadores.[1] Desde esta perspectiva, se percibe una carga cuando las exigencias sobre el cuidador exceden los recursos disponibles. Consultar la figura a continuación para entender cómo puede aplicarse este marco a la carga que perciben los cuidadores.
El proceso comienza con la evaluación primaria, que es una valoración de la amenaza para la salud del cuidador y las exigencias que experimenta. Una exigencia que se considera relevante recibe una evaluación posterior para determinar la probabilidad de que los recursos disponibles permitan reducir o afrontar la exigencia. Se considera que la carga es alta cuando la dificultad de la exigencia supera los recursos disponibles. Es posible que las estrategias para afrontar situaciones difíciles también determinen si las consecuencias psicológicas de la carga percibida son negativas o positivas.
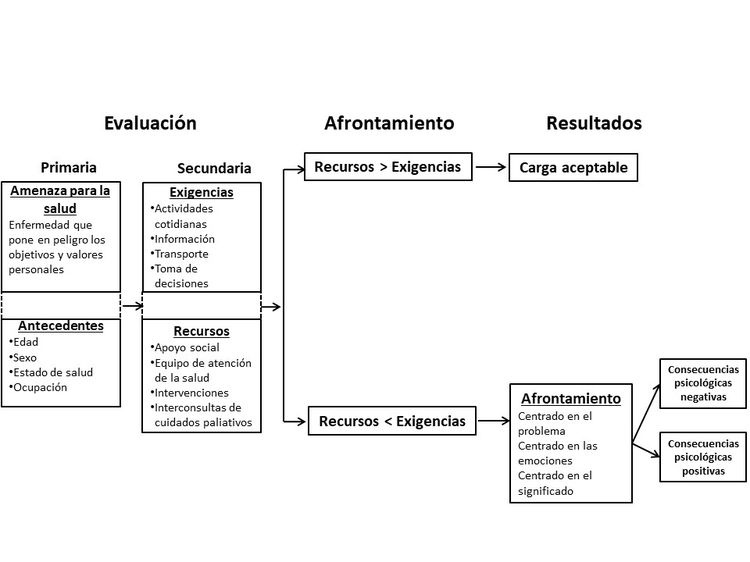
El Transactional Model of Stress and Coping que se presenta más arriba no se ha validado y se utiliza para organizar el resto del resumen.
Evaluación primaria: exigencias sobre los cuidadores informales
Análisis cualitativo de las entrevistas. En un estudio con métodos mixtos de 48 cuidadores informales de pacientes sometidos a quimioterapia, se demostraron varios hallazgos notables.[2] En primer lugar, el 68 % de los cuidadores tenía 1 o ninguna necesidad insatisfecha. Una minoría (23 %) tenía entre 5 y 10 necesidades insatisfechas. En segundo lugar, las necesidades más comunes eran información sobre los riesgos y los beneficios potenciales de la quimioterapia (79 %) y el manejo de los efectos secundarios en el hogar (78 %). Otras necesidades relacionadas con la información incluían información sobre el autocuidado, las terapias complementarias y alternativas, y los recursos comunitarios locales.
Otro grupo de investigadores entrevistó a seis pacientes con cáncer de cabeza y cuello y sus parejas dentro de los 6 meses posteriores a la finalización del tratamiento. El análisis temático identificó varias necesidades insatisfechas, como las siguientes:[3]
- Una mejor preparación para manejar los efectos secundarios.
- Un cronograma de recuperación más claro.
- Estrategias para lidiar con las emociones que experimentaron los pacientes y sus cónyuges durante el tratamiento.
La complejidad de la vida de un cuidador se destacó aún más en una revisión sistemática de estudios cualitativos de cuidadores informales de pacientes con cáncer y síntomas o signos de caquexia.[4] Se identificaron los siguientes temas:
- Impacto en la vida cotidiana.
- Intentos del cuidador para hacerse cargo.
- Necesidad de aportes por parte del proveedor de atención médica.
- Conflicto con el paciente.
- Emociones negativas.
Encuestas. Para proporcionar una evaluación más precisa de las necesidades de los cuidadores, los investigadores desarrollaron y demostraron la validez psicométrica de la Supportive Care Needs Survey—Partners and Caregivers (SCNS–P&C).[5] Más de 500 cuidadores de pacientes inscritos en un estudio de sobrevivientes de cáncer respondieron a encuestas para su análisis. La media de edad de los cuidadores fue de 60,6 años (intervalo, 16–85 años).
Los diagnósticos de los sobrevivientes fueron los siguientes:
- Cáncer de próstata (32 %).
- Cáncer de sangre (16,3 %).
- Cáncer de mama (13,2 %).
- Melanoma (11,5 %).
- Cáncer colorrectal (11,3 %).
- Cáncer de cabeza y cuello (8,6 %).
- Cáncer de pulmón (7,1 %).
El análisis reveló cuatro ámbitos de necesidades:
- Servicios de atención de la salud.
- Atención psicológica y emocional.
- Trabajo y relaciones sociales.
- Información.
Los investigadores utilizaron el SCNS–P&C para realizar una encuesta telefónica a 196 cuidadores de pacientes con carcinoma de células renales. Encontraron que el 64 % de los cuidadores tenían por lo menos 1 necesidad importante insatisfecha; el 53 % tenía 3 o más necesidades insatisfechas y el 29 % tenía 10 o más necesidades insatisfechas.[6] Para cada ámbito de necesidades, la proporción de encuestados que informaron sobre 1 necesidad moderada o alta insatisfecha fue la siguiente:
- Servicio de salud, 30 %.
- Atención psicológica y emocional, 30 %.
- Trabajo y relaciones sociales, 23 %.
- Información, 18 %.
En otro estudio, 188 díadas de pacientes y cuidadores completaron el SCNS–P&C.[7] Los cuidadores eran predominantemente mujeres. Su edad promedio fue de 57,8 años. Los cuidadores notificaron grados más altos de sufrimiento y ansiedad que los pacientes. Una minoría (14 %) no notificó necesidades insatisfechas y la mayoría (44 %) notificó 10 o más necesidades insatisfechas. Las principales necesidades insatisfechas de los cuidadores fueron las siguientes:
- Apoyo para manejar los temores sobre la afección del paciente.
- Recibir información relacionada con la enfermedad.
- Recibir apoyo emocional para ellos mismos.
No se encontraron factores pronósticos sólidos de las necesidades del cuidador. Sin embargo, las necesidades insatisfechas del paciente y la ansiedad del cuidador se relacionaron en forma modesta con las necesidades insatisfechas de los cuidadores.
Del mismo modo, el SCNS–P&C se administró en Taiwán a 166 díadas de pacientes con cáncer de pulmón y sus cuidadores.[8] Las principales necesidades insatisfechas fueron las necesidades de información.
Tareas del cuidador. En un estudio transversal, se demostró que la asistencia a pacientes en actividades de la vida diaria (AVD) aumentó la carga del cuidador.[9] En este estudio, se inscribió a 100 cuidadores de adultos mayores (edad> 65 años) con cáncer. Los cuidadores eran en su mayoría mujeres, casadas y que vivían con los pacientes. En el análisis multivariante, la situación laboral y la participación en las AVD fueron factores de riesgo de aumento de la carga. Del mismo modo, en una encuesta de 590 cuidadores se demostró que los cuidadores principales asumieron una carga significativa de trabajo.[10] Como consecuencia, experimentaron dificultades para mantener el empleo y las relaciones sociales, y tuvieron problemas financieros. Por otra parte, los cuidadores principales experimentaron el mayor crecimiento personal debido a sus experiencias. Una revisión sistemática posterior respaldó los resultados de los dos estudios.[11] Una visión más matizada es que la carga percibida y las consecuencias psicológicas quizás se relacionen con la sensación de control de cualquier tarea del cuidador.[12]
Evaluación secundaria: recursos para los cuidadores informales
Esta lista captura los recursos que los cuidadores identificaron como importantes en múltiples estudios:
- Reconocimiento por parte de los proveedores de atención de la salud de las funciones, responsabilidades y desafíos de los cuidadores informales.
- Información sobre los planes de tratamiento, los objetivos, las complicaciones que se prevén o los efectos secundarios, y los desenlaces probables.
- Orientación sobre cómo responder a los cambios en la salud física y emocional de los pacientes a lo largo de la evolución de la enfermedad.
- Apoyo para manejar el estrés del cuidado del paciente (para la cual, la mayoría de las veces, no están preparados ni capacitados).
- Educación detallada sobre las tareas médicas y de enfermería que se espera que realicen; como administrar inyecciones, curar las heridas y manejar los efectos secundarios.
Posibles moderadores de la carga del cuidador
Los factores relacionados con una mayor carga para el cuidador son los siguientes:
- Sexo femenino.
- Edad (jóvenes o mayores con problemas de salud).
- Raza y etnia.
- Posición socioeconómica baja.
- Situación laboral.
- Estrés producido por la función que desempeñan.
- Sitio de la atención.
- Características del paciente (por ejemplo, grados de ansiedad, depresión, estado funcional y calidad de vida [CV]).[13][Nivel de evidencia: II]
Sexo femenino
El sexo femenino es un factor de riesgo establecido de aumento de la carga.[14,15][Nivel de evidencia: II] En una encuesta de 308 cuidadores autoidentificados de pacientes con cáncer avanzado, se trató de caracterizar los posibles determinantes del aumento de la carga para las cuidadoras.[16] Los resultados demostraron que la esperanza y la satisfacción percibida de las necesidades de apoyo fueron los factores de protección más importantes contra la carga para cualquier sexo. Fue más probable que percibieran la carga las mujeres que trabajaban o que usaban mecanismos enfocados en la emoción para enfrentar las situaciones difíciles. Estos resultados indican que quizás sean útiles las intervenciones para abordar la tensión que produce la función y las estrategias alternativas para afrontar situaciones difíciles.
Edad
Los cuidadores familiares a menudo se sienten poco preparados, tienen un conocimiento inadecuado y reciben poca orientación del equipo de oncología para cuidar al paciente con cáncer.[17] Los cuidadores mayores son especialmente vulnerables porque es posible que presenten comorbilidades, vivan con ingresos fijos y hayan reducido sus redes de apoyo social. Además, los cuidadores mayores de pacientes con cáncer pueden descuidar sus propias necesidades de salud, tener menos tiempo para hacer ejercicio, olvidarse de tomar sus propios medicamentos y extenuarse por la interrupción del sueño. Es común que los cuidadores mayores tengan una mala salud física, depresión, e incluso un aumento de la mortalidad.[18,19]
Los cuidadores más jóvenes generalmente hacen malabares con el trabajo, las responsabilidades familiares y los sacrificios en su vida social. Los cuidadores de mediana edad se suelen preocupar por los días de trabajo perdidos, las interrupciones en el trabajo, las ausencias y la reducción de la productividad.[20,21]
Raza y etnia
Se han observado diferencias entre los grupos raciales y étnicos en cuanto al tiempo que dedican los cuidadores, los niveles de apoyo y recursos con los que cuentan y las actitudes. En un metanálisis de 116 estudios empíricos, los cuidadores de origen asiático-americano proporcionaron más horas de cuidado que los cuidadores blancos, afroamericanos e hispanos; utilizaron en menor medida los servicios formales de apoyo y tuvieron menos recursos financieros, niveles más bajos de educación y grados más altos de depresión que los otros grupos.[22] Estos hallazgos son importantes para el equipo de oncología porque los cuidadores sin ayuda externa están más deprimidos que los que reciben ayuda.
En un estudio en el que se analizaban necesidades insatisfechas y barreras de servicio entre los cuidadores de origen asiático-americano, se encontró que los cuidadores rechazaban la ayuda externa porque "se sentían demasiado orgullosos para aceptarla" o "no querían la intervención de personas externas"; otras barreras fueron "burocracia demasiado compleja" o "imposibilidad de encontrar proveedores calificados".[23] En un estudio sobre el uso de hospicios por parte de los pacientes de origen asiático-americano, se encontró que la reticencia familiar a hablar sobre el estado de salud del paciente entre ellos resultó en tasas más bajas de inscripción en un hospicio. Esta reticencia se debe a la creencia de que es mala suerte hablar sobre la muerte o sobre la posibilidad de morir; esto podría complicar las charlas sobre el pronóstico y el consentimiento informado.[24] Mantener en secreto un diagnóstico de cáncer de un paciente y evitar discusiones sobre la evolución de la enfermedad puede aumentar la sensación de carga y responsabilidad del cuidador.
Del mismo modo, los pacientes y cuidadores afroamericanos e hispanos subutilizan los recursos de salud de la comunidad, incluso los grupos de asesoramiento y apoyo, la atención domiciliaria, la atención residencial y los servicios de hospicio. Los lazos familiares fuertes a veces evitan que estos cuidadores busquen ayuda fuera de la unidad familiar.[25] En un estudio en el que se comparó a los cuidadores afroamericanos, blancos e hispanos, se encontró que el 75 % de los pacientes hispanos y el 60 % de los pacientes afroamericanos vivían con la familia del cuidador principal. Las familias de minorías raciales y étnicas dependían más del cuidado informal de amigos y familiares, y tenían redes de apoyo social más grandes que las familias blancas. Sin embargo, este mayor sentido de obligación cuidar a los miembros mayores de la familia se relacionó con más horas de cuidado, mayor resignación sobre el cuidado, mayores grados de tensión del cuidador y una mayor reducción en los ingresos del hogar en comparación con los cuidadores blancos.[25,26] Para obtener más información, consultar la sección Disparidades en el acceso a los programas de cuidados terminales en Cuidados paliativos terminales.
En otro estudio, se analizaron informes de pérdida de empleo debido a las responsabilidades del cuidado. Los resultados mostraron que era más probable que los cuidadores afroamericanos e hispanos redujeran sus horas de trabajo que los cuidadores blancos para atender a los pacientes. Además, los cuidadores afroamericanos e hispanos se mostraron renuentes a usar los servicios formales de centros de enfermería para sus seres queridos. La decisión de reducir las horas de trabajo en lugar de internar a un pariente en uno de estos centros se relacionó con una mayor carga psicológica, social y financiera.[27]
Posición socioeconómica
Los desembolsos sustanciales relacionados con el cuidado de un paciente pueden crear tensión financiera en el seno de las familias de pacientes de cáncer. En ocasiones, los ingresos personales y domésticos bajos, así como los recursos financieros limitados, colocan a las familias en riesgo de no poder cumplir con el tratamiento o tomar decisiones relacionadas con el tratamiento en función de los ingresos.[28]
Los investigadores evaluaron la carga del cuidador en 414 cuidadores de pacientes mayores con cáncer avanzado en un un análisis secundario de datos longitudinales (al inicio, a las 4–6 semanas y a los 3 meses) obtenidos durante el ensayo Improving Communication in Older Cancer Patients and their Caregivers.[29][Nivel de evidencia: II] Los autores usaron la herramienta Caregiver Reaction Assessment, que incluye 5 subescalas para medir los dominios de la carga que ocasiona proporcionar cuidados: autoestima, interrupciones en horarios, problemas financieros, falta de apoyo familiar y problemas de salud. También evaluaron si los cuidadores vivían en áreas rurales, cuya definición corresponde a residir en códigos de área diferentes a 1.0, 1.1, 2.0, 2.1, 3.0, 4.1, 5.1, 7.1, 8.1 o 10.1 según se especifica en el documento Rural-Urban Commuting Area Codes (RUCA) del año 2010. En el análisis, la residencia en un área rural se relacionó de forma significativa con más interrupciones de los horarios, problemas financieros y falta de apoyo social entre los cuidadores con educación de escuela secundaria o menor.
Situación laboral
Se sabe que el cuidado informal impone cargas económicas a las familias. En un estudio se analizaron datos de 458 sobrevivientes de cáncer que respondieron a la U.S. Medical Expenditure Panel Survey (MEPS) Experiences with Cancer Survivorship Survey (ECSS) y de 4706 sobrevivientes de cáncer que respondieron a la LIVESTRONG 2012 Survey for People Affected by Cancer (SPAC). Los resultados demostraron que el 25 % de quienes respondieron a MEPS ECSS y el 29 % de los que respondieron a SPAC informaron que sus cuidadores hicieron cambios prolongados en el empleo, incluso tomarse tiempo libre remunerado o no remunerado, o realizar cambios en las horas, las tareas o la situación laboral.[30] Se observó que la productividad laboral de 70 cuidadores de pacientes con cáncer avanzado disminuyó un 23 % debido a las ausencias en el trabajo.[31] Más horas de cuidado se relacionaron con una mayor pérdida de productividad, lo que se vinculó con tasas más altas de depresión y ansiedad en el cuidador. En un estudio de 89 cuidadores de pacientes con cáncer avanzado, el 69 % de los cuidadores informó alguna forma de repercusión negativa en el trabajo. Esto aumentó al 77 % durante la etapa final de la vida.[32]
Algunas investigaciones demostraron un aumento incremental en la carga económica del cuidado, evaluado según las características de la enfermedad y demográficas. En un estudio de 78 cuidadores de mujeres con cáncer de mama avanzado, se observó que la pérdida de productividad (ausentismo y reducción de la productividad laboral) fue mayor para los cuidadores de mujeres con enfermedad progresiva que para los cuidadores de aquellas que estaban libres de enfermedad.[33] En una encuesta de 1629 cuidadores de personas con cánceres de pulmón y colorrectal se demostró que la carga económica más alta la percibieron los cuidadores de personas con cáncer de pulmón o con enfermedad en estadio IV.[34] En un estudio de 54 cuidadores, los cuidadores afroamericanos e hispanos, notificaron mayor malestar relacionado con su ocupación y sus finanzas que los cuidadores blancos.[35] En un estudio de cuidadores que eran la pareja de hombres con cáncer de próstata mostró que los cuidadores con ingresos más bajos (<$ 40 000/año) dedicaron más tiempo al cuidado informal que aquellos con ingresos más altos.[36]
La Family and Medical Leave Act promulgada en 1993 se diseñó para ofrecer a los empleados la opción de sacar tiempo libre del trabajo para atender una enfermedad grave propia o en un familiar sin perder su trabajo ni los beneficios.[37] Según la ley, los miembros de la familia tienen derecho a un máximo de 12 semanas de licencia.
Estrés producido por la función que desempeñan
El estrés producido por la función que desempeñan se experimenta cuando los derechos, deberes y comportamientos percibidos por una función definida a nivel social (por ejemplo, empleado) entran en conflicto con los derechos, deberes y comportamientos de una función diferente (por ejemplo, estudiante). Las múltiples funciones desempeñadas por los cuidadores de pacientes con cáncer pueden competir por los recursos físicos y emocionales de los cuidadores. En un estudio de 457 cuidadores de edad madura se observó que cuantas más funciones sociales cumplía un cuidador, más probable era que experimentara estrés y efectos negativos.[38] En un estudio poblacional de 1234 cuidadores adultos de niños y cónyuges de pacientes con cáncer de pulmón o colorrectal, el empleo del cuidador se relacionó con una mayor carga social o emocional de este.[39][Nivel de evidencia: II] Sin embargo, es importante reconocer que los cuidadores que trabajan quizá se beneficien con el alivio que proporciona el trabajo y con el apoyo de los empleadores y compañeros, que les permite reponer sus recursos psicológicos.[38] En consecuencia, las múltiples funciones no generan siempre tensión.
Sitio de la atención
La atención de personas con cáncer se brinda en múltiples ubicaciones que varían en su capacidad de proporcionar servicios de apoyo para los cuidadores. Por lo tanto, el sitio de atención se puede considerar un factor de riesgo para la carga del cuidador. Esta afirmación está además respaldada por los resultados de un estudio de entrevista cualitativa de 12 pacientes y 12 cuidadores sobre los desafíos que enfrentan en la transición del hospital al hogar.[40] Los investigadores identificaron los siguientes cuatro aspectos destacados:
- Preocupaciones relacionadas con la enfermedad y su tratamiento.
- Necesidad de ayuda oportuna.
- Recuperación del control y la normalidad.
- Reconocimiento de la transición del cuidado.
En un estudio independiente de díadas, se demostró que la transición al hogar produce estrés por la necesidad de lidiar con los síntomas, y la incertidumbre sobre el pronóstico y la progresión de la enfermedad.[41] El aumento de la carga del cuidador que causan las transiciones en los sitios de atención se debe reconocer y mejorar toda vez que sea posible, con visitas de enfermería domiciliaria.
Los cambios no planificados en los sitios de atención, como el reingreso al hospital, también imponen mayores demandas a los cuidadores. Se estudiaron 129 díadas de adultos mayores con cáncer y sus cuidadores familiares para determinar los factores adversos que se producen cuando hay ingresos hospitalarios no planificados.[42] Los investigadores encontraron que la gravedad de los síntomas, y no el conocimiento del cuidador (un objetivo de muchas intervenciones) predijo ingresos hospitalarios no planificados en adultos mayores con cáncer durante el tratamiento activo. Estos resultados sugieren que las intervenciones para el manejo de los síntomas pueden reducir situaciones estresantes en mayor medida que el hecho de aumentar el conocimiento del cuidador sobre los síntomas.
Características del paciente
Las características del paciente quizás también influyan en la carga del cuidador. En un estudio transversal con 441 díadas de cuidadores y pacientes mayores con cáncer avanzado, los pacientes con grados más altos de ansiedad y depresión, un peor estado funcional y una CV más precaria se relacionaron con un aumento en los informes de carga del cuidador, sin importar el tiempo que se dedicara al cuidado.[13][Nivel de evidencia: II]
Del mismo modo, en un estudio transversal de 172 díadas de pacientes con cáncer avanzado y sus cuidadores, los cuidadores de pacientes ingresados en una unidad de cuidados paliativos agudos notificaron una peor carga de estrés y salud mental que los cuidadores de pacientes que recibieron cuidados de apoyo ambulatorios.[43][Nivel de evidencia: II]
Bibliografía
- Lazarus RS, Folkman S: Stress, Appraisal, and Coping. Springer Publishing Co, 1984.
- Ream E, Pedersen VH, Oakley C, et al.: Informal carers' experiences and needs when supporting patients through chemotherapy: a mixed method study. Eur J Cancer Care (Engl) 22 (6): 797-806, 2013. [PUBMED Abstract]
- Badr H, Herbert K, Reckson B, et al.: Unmet needs and relationship challenges of head and neck cancer patients and their spouses. J Psychosoc Oncol 34 (4): 336-46, 2016 Jul-Aug. [PUBMED Abstract]
- Wheelwright S, Darlington AS, Hopkinson JB, et al.: A systematic review and thematic synthesis of quality of life in the informal carers of cancer patients with cachexia. Palliat Med 30 (2): 149-60, 2016. [PUBMED Abstract]
- Girgis A, Lambert S, Lecathelinais C: The supportive care needs survey for partners and caregivers of cancer survivors: development and psychometric evaluation. Psychooncology 20 (4): 387-93, 2011. [PUBMED Abstract]
- Oberoi DV, White V, Jefford M, et al.: Caregivers' information needs and their 'experiences of care' during treatment are associated with elevated anxiety and depression: a cross-sectional study of the caregivers of renal cancer survivors. Support Care Cancer 24 (10): 4177-86, 2016. [PUBMED Abstract]
- Sklenarova H, Krümpelmann A, Haun MW, et al.: When do we need to care about the caregiver? Supportive care needs, anxiety, and depression among informal caregivers of patients with cancer and cancer survivors. Cancer 121 (9): 1513-9, 2015. [PUBMED Abstract]
- Chen SC, Chiou SC, Yu CJ, et al.: The unmet supportive care needs-what advanced lung cancer patients' caregivers need and related factors. Support Care Cancer 24 (7): 2999-3009, 2016. [PUBMED Abstract]
- Hsu T, Loscalzo M, Ramani R, et al.: Factors associated with high burden in caregivers of older adults with cancer. Cancer 120 (18): 2927-35, 2014. [PUBMED Abstract]
- Lund L, Ross L, Petersen MA, et al.: Cancer caregiving tasks and consequences and their associations with caregiver status and the caregiver's relationship to the patient: a survey. BMC Cancer 14: 541, 2014. [PUBMED Abstract]
- Ge L, Mordiffi SZ: Factors Associated With Higher Caregiver Burden Among Family Caregivers of Elderly Cancer Patients: A Systematic Review. Cancer Nurs 40 (6): 471-478, 2017 Nov/Dec. [PUBMED Abstract]
- Stetz KM: Caregiving demands during advanced cancer. The spouse's needs. Cancer Nurs 10 (5): 260-8, 1987. [PUBMED Abstract]
- Semere W, Althouse AD, Rosland AM, et al.: Poor patient health is associated with higher caregiver burden for older adults with advanced cancer. J Geriatr Oncol 12 (5): 771-778, 2021. [PUBMED Abstract]
- Kim Y, van Ryn M, Jensen RE, et al.: Effects of gender and depressive symptoms on quality of life among colorectal and lung cancer patients and their family caregivers. Psychooncology 24 (1): 95-105, 2015. [PUBMED Abstract]
- Decadt I, Laenen A, Celus J, et al.: Caregiver distress and quality of life in primary caregivers of oncology patients in active treatment and follow-up. Eur J Cancer Care (Engl) 30 (3): e13399, 2021. [PUBMED Abstract]
- Schrank B, Ebert-Vogel A, Amering M, et al.: Gender differences in caregiver burden and its determinants in family members of terminally ill cancer patients. Psychooncology 25 (7): 808-14, 2016. [PUBMED Abstract]
- Scherbring M: Effect of caregiver perception of preparedness on burden in an oncology population. Oncol Nurs Forum 29 (6): E70-6, 2002. [PUBMED Abstract]
- Given CW, Stommel M, Given B, et al.: The influence of cancer patients' symptoms and functional states on patients' depression and family caregivers' reaction and depression. Health Psychol 12 (4): 277-85, 1993. [PUBMED Abstract]
- Schulz R, Beach SR: Caregiving as a risk factor for mortality: the Caregiver Health Effects Study. JAMA 282 (23): 2215-9, 1999. [PUBMED Abstract]
- Cameron JI, Franche RL, Cheung AM, et al.: Lifestyle interference and emotional distress in family caregivers of advanced cancer patients. Cancer 94 (2): 521-7, 2002. [PUBMED Abstract]
- Given B, Sherwood PR: Family care for the older person with cancer. Semin Oncol Nurs 22 (1): 43-50, 2006. [PUBMED Abstract]
- Pinquart M, Sörensen S: Ethnic differences in stressors, resources, and psychological outcomes of family caregiving: a meta-analysis. Gerontologist 45 (1): 90-106, 2005. [PUBMED Abstract]
- Li H: Barriers to and unmet needs for supportive services: experiences of Asian-American caregivers. J Cross Cult Gerontol 19 (3): 241-60, 2004. [PUBMED Abstract]
- Ngo-Metzger Q, McCarthy EP, Burns RB, et al.: Older Asian Americans and Pacific Islanders dying of cancer use hospice less frequently than older white patients. Am J Med 115 (1): 47-53, 2003. [PUBMED Abstract]
- Guarnaccia PJ, Parra P: Ethnicity, social status, and families' experiences of caring for a mentally ill family member. Community Ment Health J 32 (3): 243-60, 1996. [PUBMED Abstract]
- Cox C, Monk A: Strain among caregivers: comparing the experiences of African American and Hispanic caregivers of Alzheimer's relatives. Int J Aging Hum Dev 43 (2): 93-105, 1996. [PUBMED Abstract]
- Covinsky KE, Eng C, Lui LY, et al.: Reduced employment in caregivers of frail elders: impact of ethnicity, patient clinical characteristics, and caregiver characteristics. J Gerontol A Biol Sci Med Sci 56 (11): M707-13, 2001. [PUBMED Abstract]
- Hayman JA, Langa KM, Kabeto MU, et al.: Estimating the cost of informal caregiving for elderly patients with cancer. J Clin Oncol 19 (13): 3219-25, 2001. [PUBMED Abstract]
- Xu H, Kadambi S, Mohile SG, et al.: Caregiving burden of informal caregivers of older adults with advanced cancer: The effects of rurality and education. J Geriatr Oncol 12 (7): 1015-1021, 2021. [PUBMED Abstract]
- de Moor JS, Dowling EC, Ekwueme DU, et al.: Employment implications of informal cancer caregiving. J Cancer Surviv 11 (1): 48-57, 2017. [PUBMED Abstract]
- Mazanec SR, Daly BJ, Douglas SL, et al.: Work productivity and health of informal caregivers of persons with advanced cancer. Res Nurs Health 34 (6): 483-95, 2011. [PUBMED Abstract]
- Grunfeld E, Coyle D, Whelan T, et al.: Family caregiver burden: results of a longitudinal study of breast cancer patients and their principal caregivers. CMAJ 170 (12): 1795-801, 2004. [PUBMED Abstract]
- Lambert-Obry V, Gouault-Laliberté A, Castonguay A, et al.: Real-world patient- and caregiver-reported outcomes in advanced breast cancer. Curr Oncol 25 (4): e282-e290, 2018. [PUBMED Abstract]
- Van Houtven CH, Ramsey SD, Hornbrook MC, et al.: Economic burden for informal caregivers of lung and colorectal cancer patients. Oncologist 15 (8): 883-93, 2010. [PUBMED Abstract]
- Siefert ML, Williams AL, Dowd MF, et al.: The caregiving experience in a racially diverse sample of cancer family caregivers. Cancer Nurs 31 (5): 399-407, 2008 Sep-Oct. [PUBMED Abstract]
- Li C, Zeliadt SB, Hall IJ, et al.: Burden among partner caregivers of patients diagnosed with localized prostate cancer within 1 year after diagnosis: an economic perspective. Support Care Cancer 21 (12): 3461-9, 2013. [PUBMED Abstract]
- Chen ML: The Growing Costs and Burden of Family Caregiving of Older Adults: A Review of Paid Sick Leave and Family Leave Policies. Gerontologist 56 (3): 391-6, 2016. [PUBMED Abstract]
- Kim Y, Baker F, Spillers RL, et al.: Psychological adjustment of cancer caregivers with multiple roles. Psychooncology 15 (9): 795-804, 2006. [PUBMED Abstract]
- Fenton ATHR, Keating NL, Ornstein KA, et al.: Comparing adult-child and spousal caregiver burden and potential contributors. Cancer 128 (10): 2015-2024, 2022. [PUBMED Abstract]
- Ang WH, Lang SP, Ang E, et al.: Transition journey from hospital to home in patients with cancer and their caregivers: a qualitative study. Support Care Cancer 24 (10): 4319-26, 2016. [PUBMED Abstract]
- Rocío L, Rojas EA, González MC, et al.: Experiences of patient-family caregiver dyads in palliative care during hospital-to-home transition process. Int J Palliat Nurs 23 (7): 332-339, 2017. [PUBMED Abstract]
- Geddie PI, Wochna Loerzel V, Norris AE: Family Caregiver Knowledge, Patient Illness Characteristics, and Unplanned Hospital Admissions in Older Adults With Cancer. Oncol Nurs Forum 43 (4): 453-63, 2016. [PUBMED Abstract]
- Tanco K, Prado B, Qian Y, et al.: A Comparison of Caregiver Burden of Patients with Advanced Cancer in Different Palliative Cancer Care Settings. J Palliat Med 24 (12): 1766-1775, 2021. [PUBMED Abstract]
Estrategias de afrontamiento y autoeficacia
Tal como se conceptualizó, las estrategias para afrontar situaciones difíciles median en la relación entre las consecuencias positivas o negativas y la percepción de que las demandas del cuidado exceden los recursos disponibles. Un grupo de investigadores entrevistó y encuestó a 50 cuidadores familiares de pacientes con cáncer que recibían cuidados paliativos.[1] El objetivo fue describir las relaciones entre las estrategias para afrontar las situaciones difíciles y la ansiedad en los cuidadores. La ansiedad era común en los cuidadores (76 %). Afrontar situaciones difíciles desde lo emocional se vinculó con menos ansiedad, mientras que, cuando ese comportamiento era disfuncional, se relacionó con un aumento de la ansiedad. La carga percibida también se relacionó con un aumento de la ansiedad.
Como se puede observar en el Transactional Model of Stress and Coping, los cuidadores y los pacientes están interrelacionados. Las pruebas demuestran un vínculo entre el modo de enfrentar situaciones difíciles del paciente y la capacidad de adaptación del cuidador. En un estudio transversal de los datos iniciales de un ensayo de la subespecialidad de cuidados paliativos, se confirmó la relación en 275 cuidadores familiares de pacientes con cáncer de pulmón o colorrectal incurable.[2] Los investigadores demostraron que los cuidadores experimentaron síntomas depresivos mayores cuando los pacientes usaron apoyo emocional o expresaron optimismo sobre su pronóstico. Entre los pacientes, un menor uso del apoyo emocional para enfrentar la situación se relacionó con una mayor ansiedad del cuidador.
Esta interconexión entre el cuidador y el paciente también implica la valoración de amenazas (el primer paso en el Transactional Model of Stress and Coping). En un estudio de 484 díadas, se demostró que los síntomas de angustia del paciente y el cuidador influyeron en sus propias apreciaciones cognitivas y, en algunos casos, en las del otro.[3]
Bibliografía
- Perez-Ordóñez F, Frías-Osuna A, Romero-Rodríguez Y, et al.: Coping strategies and anxiety in caregivers of palliative cancer patients. Eur J Cancer Care (Engl) 25 (4): 600-7, 2016. [PUBMED Abstract]
- Nipp RD, El-Jawahri A, Fishbein JN, et al.: Factors associated with depression and anxiety symptoms in family caregivers of patients with incurable cancer. Ann Oncol 27 (8): 1607-12, 2016. [PUBMED Abstract]
- Ellis KR, Janevic MR, Kershaw T, et al.: The influence of dyadic symptom distress on threat appraisals and self-efficacy in advanced cancer and caregiving. Support Care Cancer 25 (1): 185-194, 2017. [PUBMED Abstract]
Evaluación de los cuidadores
Es posible realizar la evaluación del cuidador en cualquier punto de contacto dentro del sistema de atención de la salud. En teoría, se debe realizar una evaluación integral del cuidador cuando se presentan las siguientes situaciones:[1]
- El paciente recibe el diagnóstico de cáncer por primera vez.
- El paciente se presenta en la sala de emergencias.
- Se prevé una transición importante.
En los sistemas donde se evalúa a los cuidadores, es posible que los profesionales de la salud reconozcan a los cuidadores como miembros valiosos del equipo de atención de la salud. La evaluación del cuidador quizá identifique a los miembros de la familia con mayor riesgo de presentar dificultades de salud física y mental, de modo que permita planificar los servicios adicionales correspondientes.[1]
Se dispone de varios instrumentos para medir la carga del cuidador, como la Zarit Burden Interview,[2] entre otros.[3-10] Las mediciones objetivas de la carga del cuidador incluyen variables tales como el número de horas dedicadas a la atención y un recuento de las tareas que realiza el cuidador.[11][Nivel de evidencia: II][12] Las mediciones objetivas suelen ser cortas y fáciles de responder; y a menudo apuntan a la resolución de problemas y la intervención directa.[13] La evaluación del cuidador debe reflejar prácticas adecuadas desde el punto de vista cultural.[14]
Aunque existen muchas herramientas para medir la carga del cuidador, en una revisión [15] se encontraron solo 8 instrumentos en inglés para la evaluación psicométrica de los cuidadores de pacientes con cáncer. De los 8, la Caregiver Reaction Assessment y el Caregiver Quality of Life Index-Cancer exhibieron el mejor rendimiento psicométrico. Además, se identificaron 16 aspectos conceptuales dentro de 5 temas generales en los 8 instrumentos. Aunque los instrumentos mostraron superposición en varios aspectos, ninguno midió a todos. Al valorar la carga del cuidador, es prudente usar 2 o más instrumentos para obtener una evaluación de todos los aspectos.
Bibliografía
- Feinberg LF: Caregiver assessment. Am J Nurs 108 (9 Suppl): 38-9, 2008. [PUBMED Abstract]
- Zarit SH, Reever KE, Bach-Peterson J: Relatives of the impaired elderly: correlates of feelings of burden. Gerontologist 20 (6): 649-55, 1980. [PUBMED Abstract]
- Glajchen M, Kornblith A, Homel P, et al.: Development of a brief assessment scale for caregivers of the medically ill. J Pain Symptom Manage 29 (3): 245-54, 2005. [PUBMED Abstract]
- Weitzner MA, Jacobsen PB, Wagner H, et al.: The Caregiver Quality of Life Index-Cancer (CQOLC) scale: development and validation of an instrument to measure quality of life of the family caregiver of patients with cancer. Qual Life Res 8 (1-2): 55-63, 1999. [PUBMED Abstract]
- Weitzner MA, McMillan SC: The Caregiver Quality of Life Index-Cancer (CQOLC) Scale: revalidation in a home hospice setting. J Palliat Care 15 (2): 13-20, 1999. [PUBMED Abstract]
- Given CW, Given B, Stommel M, et al.: The caregiver reaction assessment (CRA) for caregivers to persons with chronic physical and mental impairments. Res Nurs Health 15 (4): 271-83, 1992. [PUBMED Abstract]
- Robinson BC: Validation of a Caregiver Strain Index. J Gerontol 38 (3): 344-8, 1983. [PUBMED Abstract]
- Minaya P, Baumstarck K, Berbis J, et al.: The CareGiver Oncology Quality of Life questionnaire (CarGOQoL): development and validation of an instrument to measure the quality of life of the caregivers of patients with cancer. Eur J Cancer 48 (6): 904-11, 2012. [PUBMED Abstract]
- Wells DK, James K, Stewart JL, et al.: The care of my child with cancer: a new instrument to measure caregiving demand in parents of children with cancer. J Pediatr Nurs 17 (3): 201-10, 2002. [PUBMED Abstract]
- Zaleta AK, Miller MF, Fortune EE, et al.: CancerSupportSourceTM -Caregiver: Development of a distress screening measure for cancer caregivers. Psychooncology 32 (3): 418-428, 2023. [PUBMED Abstract]
- Bookwala J, Schulz R: A comparison of primary stressors, secondary stressors, and depressive symptoms between elderly caregiving husbands and wives: the Caregiver Health Effects Study. Psychol Aging 15 (4): 607-16, 2000. [PUBMED Abstract]
- Gaugler JE, Hanna N, Linder J, et al.: Cancer caregiving and subjective stress: a multi-site, multi-dimensional analysis. Psychooncology 14 (9): 771-85, 2005. [PUBMED Abstract]
- Honea NJ, Brintnall R, Given B, et al.: Putting Evidence into Practice: nursing assessment and interventions to reduce family caregiver strain and burden. Clin J Oncol Nurs 12 (3): 507-16, 2008. [PUBMED Abstract]
- Pinquart M, Sörensen S: Ethnic differences in stressors, resources, and psychological outcomes of family caregiving: a meta-analysis. Gerontologist 45 (1): 90-106, 2005. [PUBMED Abstract]
- Shilling V, Matthews L, Jenkins V, et al.: Patient-reported outcome measures for cancer caregivers: a systematic review. Qual Life Res 25 (8): 1859-76, 2016. [PUBMED Abstract]
Necesidades de los cuidadores durante la evolución del cáncer
Es posible considerar la experiencia del cáncer en varias etapas distintas que van desde la detección, el diagnóstico y el tratamiento, hasta la supervivencia a largo plazo o el final de la vida.[1] Las etapas difieren en actividades probables, metas y desenlaces para el paciente. Parece razonable suponer que las experiencias del cuidador también varían, dada la interdependencia del cuidador y el paciente.
Estudios que comparan a los cuidadores en diferentes puntos a lo largo de la evolución del cáncer
En pocos estudios, se compara de forma directa a los cuidadores de pacientes con cáncer a lo largo de la evolución de la enfermedad o a pacientes en diferentes estadios de la enfermedad. Un grupo de investigación realizó un estudio cualitativo y entrevistó a 15 cuidadores de pacientes con cáncer antes, durante y 4 meses después del trasplante de médula ósea. Aunque los ejemplos variaron a lo largo de la evolución, surgieron dos temas coherentes: la incertidumbre de los cuidadores y la necesidad de más información.[2]
En otro estudio, se compararon los resultados de dos estudios transversales de cuidadores de pacientes con cáncer que estaban en la fase paliativa tardía o que asistían a una clínica del dolor (que los autores denominaron fase curativa).[3] Los autores no encontraron diferencias en las medias de puntaje de la Hospital Anxiety and Depression Scaleo el Medical Outcomes Study 36-Item Short Form Health Survey como medidas de calidad de vida (CV). Los resultados se deben interpretar con precaución debido a los diferentes criterios de inclusión y los diferentes plazos de tiempo del estudio. Además, las medias grupales quizá oculten cambios significativos en cada cuidador a lo largo del tiempo.
En otro análisis se demostró que la carga de los síntomas en los pacientes no variaba entre las cohortes, pero ambos grupos obtuvieron puntajes altos en las medidas de debilidad y fatiga.[4] Los cuidadores notificaron tasas más altas de depresión cuando los pacientes tenían insomnio, pero la relación no varió entre las cohortes. Sin embargo, la metodología de los estudios limita la elaboración de conclusiones firmes.
En un estudio transversal de 1580 cuidadores de pacientes con diferentes tipos de cáncer , en la herramienta Distress Thermometer, los cuidadores de pacientes en tratamiento activo tuvieron una media del puntaje significativamente inferior que los cuidadores de los pacientes que estaban en seguimiento.[5][Nivel de evidencia: II] En la Caregiver Risk Screen, otra herramienta que mide la angustia de un cuidador, la media de los puntajes no fue significativamente diferente entre los grupos. Por otro lado en la herramienta Caregiver Quality of Life Index–Cancer, los cuidadores de los pacientes en tratamiento activo informaron una CV mucho más precaria que los cuidadores de pacientes en seguimiento. Una explicación posible a estos hallazgos es que aunque es posible que las necesidades físicas y prácticas de los pacientes disminuyan después del tratamiento, quizás, durante el período de supervivencia, los cuidadores experimenten intensificación de la incertidumbre y temor a que el cáncer regrese.[6,7]
Supervivencia
Las pruebas demuestran que, aunque la prevalencia de necesidades insatisfechas disminuye con el tiempo, muchos cuidadores continúan experimentando necesidades relacionadas con la experiencia del cáncer durante la etapa de supervivencia.
Por ejemplo, un estudio longitudinal en Australia se diseñó para rastrear el impacto psicosocial, financiero y ocupacional de experimentar necesidades continuas como cuidador.[8] Los investigadores analizaron las respuestas a la Supportive Care Needs Survey—Partners and Caregivers (SCNS–P&C) de 547 cuidadores a los 6 meses, 519 cuidadores a los 12 meses y 443 cuidadores a los 24 meses después del diagnóstico de cáncer. Cabe destacar que 444 de los 547 participantes originales completaron las encuestas a los 12 meses y 372 completaron las encuestas a los 24 meses.
Hay varios hallazgos que merecen énfasis:
- La proporción de cuidadores que notificaron cualquier necesidad insatisfecha disminuyó desde el 50,2 % a los 6 meses hasta el 30,7 % a los 24 meses.
- Se observó una disminución similar en los cuidadores que notificaron por lo menos 5 o 10 necesidades insatisfechas, aunque la prevalencia inicial fue menor.
- Las necesidades insatisfechas más urgentes se relacionaron con las preocupaciones sobre la recidiva del cáncer, la reducción del estrés en la vida del sobreviviente y la comprensión de la experiencia del sobreviviente.
- Las necesidades insatisfechas se vincularon de modo negativo con el bienestar de los cuidadores (aunque no de manera uniforme).
En un estudio longitudinal de 120 díadas de pacientes con cáncer hepatobiliar o pancreático y sus cuidadores, el 25 % de los cuidadores informaron grados altos de síntomas de depresión crónica y el 21 % tuvieron grados altos de estrés en el momento del diagnóstico.[9][Nivel de evidencia: II] Los síntomas de depresión y estrés intensos en el momento del diagnóstico permanecieron altos por hasta 18 meses después del diagnóstico, mientras que aquellos con síntomas de depresión y estrés de intensidad baja a moderada en el momento del diagnóstico presentaron disminución de dichos síntomas a lo largo del tiempo. Los síntomas de depresión del paciente también fueron un factor pronóstico de estrés en el cuidador. Estos hallazgos indican que los cuidadores con grados altos de síntomas de depresión y estrés en el momento del diagnóstico quizás sean más vulnerables a lo largo del tiempo; sin embargo, es necesario investigar con mayor profundidad muestras más diversas ya que en este estudio la mayoría de los cuidadores fueron mujeres (85 %). De igual forma, en un estudio de 2021, se encontró que en 111 cuidadores de pacientes de cáncer con diagnóstico reciente, la CV más precaria del cuidador se relacionó con grados más altos de depresión, ansiedad y estrés en el cuidador, además, la CV del cuidador y los niveles de apoyo social cambiaron durante la evolución del tratamiento.[10][Nivel de evidencia: II]
Etapa final de la vida
Las experiencias en la etapa final de la vida de los pacientes con cáncer avanzado influyen en la carga sobre los cuidadores y su eventual adaptación psicológica durante el duelo. En un estudio longitudinal de cuidadores de mujeres con cáncer de ovario en estadio avanzado, se proporciona información valiosa sobre la experiencia del cuidador en el último año de vida de la paciente.[11] Cada 3 meses durante 2 años, 99 cuidadores completaron mediciones. Los cuidadores notificaron una CV mental y física inferior a la esperada. El nivel promedio de malestar y el número de necesidades insatisfechas aumentaron con el paso del tiempo. El apoyo social percibido no cambió. Se predijo el sufrimiento del cuidador por un menor optimismo, mayores necesidades insatisfechas y un tiempo más corto hasta la muerte del paciente. La CV del paciente no fue un factor pronóstico. En los últimos 6 meses de la vida del paciente, el manejo de las emociones por el pronóstico precario y el equilibrio entre el trabajo y las demandas del cuidado se relacionaron con necesidades insatisfechas altas del cuidador.
Una posible fuente de malestar para el cuidador durante la etapa final de la vida es la ambigüedad en torno a la función de los cuidadores en las decisiones de limitar los tratamientos con posibilidades de prolongar la vida, como la quimioterapia o la reanimación. En 2 estudios se notificaron observaciones esclarecedoras.[12,13] En un estudio se incluyó a investigadores como observadores de la hospitalización de pacientes con cáncer avanzado para tomar nota de la participación de los cuidadores en las decisiones de limitar el tratamiento.[12] Los investigadores identificaron 70 pacientes, pero solo 63 estaban acompañados por cuidadores. En la cohorte, solo el 32 % de los familiares se involucraron, de manera positiva o negativa. Los médicos, muchas veces conocían más las preferencias del paciente cuando los familiares estaban presentes (78 % v. 29 %, P = 0,014). Sin embargo, los cuidadoresno siempre estaban de acuerdo con los pacientes y, un tercio de las veces, contradecían a los pacientes. Por lo tanto, los cuidadores quizás sean una fuente a tener en cuenta, pero no necesariamente reflejan con exactitud la voluntad del paciente.
La importancia de los cuidadores en el proceso de toma de decisiones a veces varía según la actitud del médico. En un estudio de entrevistas a médicos y enfermeras, se encontraron 2 perspectivas amplias: mantener la autonomía del paciente sin la influencia del cuidador y facilitar la toma de decisiones al involucrar de forma activa a los cuidadores en busca de consenso.[13] Estas perspectivas se fundamentaron en el deseo de mejorar los aspectos positivos del apoyo de los cuidadores (por ejemplo, soporte emocional, estímulo para planificar y comprensión de la información) mientras se reducen al mínimo las posibles barreras (por ejemplo, negación por parte de la familia a aceptar que el paciente está al final de la vida, necesidad de mediar en los conflictos y tiempo extra para incluir a los cuidadores). Estos hallazgos destacan el valor potencial de los cuidadores y la necesidad de desarrollar estrategias específicas para incluirlos en las discusiones sobre la etapa final de la vida.
Es posible que la atención en un hospicio brinde un apoyo crítico, tanto para los cuidadores como para los pacientes. Un grupo de investigadores comparó la carga y la CV de los cuidadores de pacientes con cáncer avanzado que recibían tratamiento activo con la carga y la CV de los cuidadores de pacientes que recibían cuidados paliativos en un hospicio.[14] El objetivo fue caracterizar las demandas exclusivas de la etapa de cuidados paliativos en un hospicio. Los investigadores no encontraron diferencias en la carga que se percibía por el cuidado y el aumento de las limitaciones de las funciones debido a dificultades mentales o emocionales. Sin embargo, los cuidadores en el grupo de hospicio notificaron menos limitaciones físicas. Del mismo modo, otro grupo informó que las estadías más prolongadas en el hospicio se relacionaron con una mejor CV del paciente y una mejor adaptación del cuidador durante el duelo.[15]
Una explicación posible del beneficio del hospicio es que los cuidadores se sienten reconfortados por la mayor calidad de la atención en la etapa al final de la vida y el respeto de las demandas de los pacientes. En un estudio se analizaron entrevistas a 1146 familiares de beneficiarios de Medicare que murieron por cáncer de pulmón o colorrectal en estadio avanzado.[16] Los resultados demostraron que la inscripción en un centro de cuidados paliativos se vinculó con más calificaciones "excelentes" para la calidad de la atención que notificaban los familiares. Del mismo modo, en el caso de los pacientes que recibieron cuidados intensivos o tuvieron ingresos por períodos cortos en programas de cuidados terminales, se notificó con menos frecuencia que murieran en su lugar preferido.[17] Para obtener más información, consultar Cuidados paliativos terminales.
En ocasiones, los cuidadores también necesitan apoyo para participar de manera efectiva en las decisiones sobre si se debe proporcionar a los pacientes nutrición artificial o hidratación (NAH). Los investigadores realizaron una encuesta transversal prospectiva de 39 pacientes con cáncer avanzado y 30 familiares sobre sus puntos de vista respecto a la NAH.[18] Solo el 24 % de los familiares declararon que optarían por no participar en la NAH si decidieran en nombre de sus seres queridos y el 48 % estaban en contra de la hidratación. Los pacientes estaban menos preocupados por los síntomas físicos adversos como el dolor, la agitación y el hambre que sus familiares. Los pacientes respaldaron las opiniones de sus familiares como importantes durante estas decisiones. Para obtener más información, consultar la sección Hidratación artificial en Etapa final de la vida.
Bibliografía
- Levit LA, Balogh EP, Nass SJ, et al., eds.: Delivering High-Quality Cancer Care: Charting a New Course for a System in Crisis. The National Academies Press, 2013. Also available online. Last accessed May 1, 2025.
- Von Ah D, Spath M, Nielsen A, et al.: The Caregiver's Role Across the Bone Marrow Transplantation Trajectory. Cancer Nurs 39 (1): E12-9, 2016 Jan-Feb. [PUBMED Abstract]
- Grov EK, Valeberg BT: Does the cancer patient's disease stage matter? A comparative study of caregivers' mental health and health related quality of life. Palliat Support Care 10 (3): 189-96, 2012. [PUBMED Abstract]
- Valeberg BT, Grov EK: Symptoms in the cancer patient: of importance for their caregivers' quality of life and mental health? Eur J Oncol Nurs 17 (1): 46-51, 2013. [PUBMED Abstract]
- Decadt I, Laenen A, Celus J, et al.: Caregiver distress and quality of life in primary caregivers of oncology patients in active treatment and follow-up. Eur J Cancer Care (Engl) 30 (3): e13399, 2021. [PUBMED Abstract]
- Shilling V, Starkings R, Jenkins V, et al.: The pervasive nature of uncertainty-a qualitative study of patients with advanced cancer and their informal caregivers. J Cancer Surviv 11 (5): 590-603, 2017. [PUBMED Abstract]
- Balfe M, O'Brien K, Timmons A, et al.: The unmet supportive care needs of long-term head and neck cancer caregivers in the extended survivorship period. J Clin Nurs 25 (11-12): 1576-86, 2016. [PUBMED Abstract]
- Girgis A, Lambert SD, McElduff P, et al.: Some things change, some things stay the same: a longitudinal analysis of cancer caregivers' unmet supportive care needs. Psychooncology 22 (7): 1557-64, 2013. [PUBMED Abstract]
- Chen Q, Terhorst L, Geller DA, et al.: Trajectories and predictors of stress and depressive symptoms in spousal and intimate partner cancer caregivers. J Psychosoc Oncol 38 (5): 527-542, 2020 Sep-Oct. [PUBMED Abstract]
- Peh CX, Liu J, Mahendran R: Quality of life and emotional distress among caregivers of patients newly diagnosed with cancer: Understanding trajectories across the first year post-diagnosis. J Psychosoc Oncol 38 (5): 557-572, 2020 Sep-Oct. [PUBMED Abstract]
- Butow PN, Price MA, Bell ML, et al.: Caring for women with ovarian cancer in the last year of life: a longitudinal study of caregiver quality of life, distress and unmet needs. Gynecol Oncol 132 (3): 690-7, 2014. [PUBMED Abstract]
- Hauke D, Reiter-Theil S, Hoster E, et al.: The role of relatives in decisions concerning life-prolonging treatment in patients with end-stage malignant disorders: informants, advocates or surrogate decision-makers? Ann Oncol 22 (12): 2667-2674, 2011. [PUBMED Abstract]
- Laryionava K, Hauke D, Heußner P, et al.: "Often Relatives are the Key […]" -Family Involvement in Treatment Decision Making in Patients with Advanced Cancer Near the End of Life. Oncologist 26 (5): e831-e837, 2021. [PUBMED Abstract]
- Spatuzzi R, Giulietti MV, Ricciuti M, et al.: Quality of life and burden in family caregivers of patients with advanced cancer in active treatment settings and hospice care: A comparative study. Death Stud 41 (5): 276-283, 2017 May-Jun. [PUBMED Abstract]
- Wright AA, Zhang B, Ray A, et al.: Associations between end-of-life discussions, patient mental health, medical care near death, and caregiver bereavement adjustment. JAMA 300 (14): 1665-73, 2008. [PUBMED Abstract]
- Wright AA, Keating NL, Ayanian JZ, et al.: Family Perspectives on Aggressive Cancer Care Near the End of Life. JAMA 315 (3): 284-92, 2016. [PUBMED Abstract]
- Wright AA, Keating NL, Balboni TA, et al.: Place of death: correlations with quality of life of patients with cancer and predictors of bereaved caregivers' mental health. J Clin Oncol 28 (29): 4457-64, 2010. [PUBMED Abstract]
- Bükki J, Unterpaul T, Nübling G, et al.: Decision making at the end of life--cancer patients' and their caregivers' views on artificial nutrition and hydration. Support Care Cancer 22 (12): 3287-99, 2014. [PUBMED Abstract]
Intervenciones para prevenir, reducir o mejorar la carga del cuidador
Se han probado muchos tipos de intervenciones para abordar las necesidades de los cuidadores informales.[1-3] Las intervenciones se enfocaron en mejorar los desenlaces del paciente o el cuidador a nivel individual, o la díada cuidador y paciente.[1] A continuación se resumen los tipos de intervenciones estudiadas y los objetivos de cada una:
- Terapia cognitivo-conductual (TCC): se utilizan intervenciones psicoeducativas y sociales para reducir la carga que percibe el cuidador y los sentimientos de malestar.
- Terapias de medicina complementaria y alternativa: se utilizan para reducir la angustia y la carga del cuidador mediante imágenes guiadas, reflexología, terapia de recuerdo, terapia de masaje y toque curativo.
- Terapia familiar o de pareja: se utiliza para mejorar el funcionamiento de la pareja o la unidad familiar.
- Terapia interpersonal: se utiliza para proporcionar asesoramiento individualizado para reducir las consecuencias psicológicas de las cargas que impone el cuidado.
- Resolución de problemas y desarrollo de habilidades: se utiliza para desarrollar habilidades del cuidado, incluso la capacidad de evaluar y manejar los síntomas de los pacientes, identificar soluciones para los problemas del cuidado y mejorar la capacidad de los cuidadores para hacer frente a los roles y responsabilidades del cuidado del paciente con cáncer.
- Psicoeducación: se utiliza para abordar las necesidades de información de los cuidadores de pacientes con cáncer, incluso la información relacionada con el diagnóstico, el pronóstico, el hacer frente a situaciones difíciles, el autocuidado, el cuidado en el hogar, el efecto sobre la pareja y la familia y la atención hospitalaria o de seguimiento y rehabilitación.[4]
- Subespecialidad de cuidados paliativos: se utiliza para abordar directamente las preocupaciones de los cuidadores y mejorar los resultados al mejorar los desenlaces de los pacientes.
- Terapia de apoyo: se utiliza para abordar las necesidades emocionales de los cuidadores informales.
Los resultados de estas intervenciones fueron desiguales. Los resultados de algunos metanálisis han identificado efectos positivos (efectos pequeños a medianos) de las intervenciones psicosociales y educativas en los cuidadores y en los desenlaces de la díada paciente-cuidador.[5-7] Sin embargo, muchos estudios son limitados debido a los tamaños pequeños de la muestra y las evaluaciones cortas; los resultados a menudo varían según el enfoque del estudio (pacientes vs. cuidador vs. díadas de paciente-cuidador).[1]
Metanálisis
En un metanálisis de 29 ensayos clínicos aleatorios publicados entre 1983 y 2009[6] se identificaron los siguientes tres tipos principales de intervenciones:
- Intervención psicoeducativa.
- Intervención para el desarrollo de habilidades y resolución de problemas.
- Intervención de asesoramiento terapéutico.
Los autores utilizaron un marco conceptual para organizar los datos de los resultados, en el que integraron el estrés y la teoría del manejo de situaciones difíciles, TCC, y los contextos de calidad de vida (CV). En general, las tres intervenciones mostraron efectos pequeños a moderados para mejorar los siguientes resultados:
- Carga del cuidador (11 estudios; tamaño del efecto general, g de Hedge [g] = 0,22).
- Capacidad de los cuidadores para hacer frente (10 estudios; tamaño del efecto general, g = 0,47 en los primeros 3 meses, que se mantuvo significativo 3 a 6 meses después [tamaño del efecto general, g = 0,20] y 6 meses después [g = 0,35]).
- Autoeficacia (8 estudios; tamaño del efecto general, g = 0,25, que se mantuvo significativo a los 3 a 6 meses de seguimiento [g = 0,20] y más allá).
- Aspectos de la CV, incluso el funcionamiento físico (7 estudios; g = 0,22 a los 3 a 6 meses de seguimiento y g = 0,26 a los 6 meses de seguimiento), la angustia y la ansiedad (16 estudios; g = 0,20 durante los primeros 3 meses) y las relaciones matrimoniales o familiares (10 estudios; g = 0,20). No hubo una mejora importante de la depresión o del funcionamiento social.
En un seguimiento de una revisión sistemática de la bibliografía, se identificaron 49 estudios de intervención que abordaron las demandas y cargas del cuidador.[3] Se observaron ocho tipos diferentes de intervenciones; la mayoría de los estudios se categorizaron como psicoeducativos, de resolución de problemas, de terapia de apoyo, y de terapia familiar y de pareja. Los autores observaron solo tres estudios en los que se utilizó la TCC. Sin embargo, se notó que en los tres estudios en los que se utilizó la TCC se observó una mejoría importante en el funcionamiento psicológico de los cuidadores informales. En general, los programas estructurados, integradores y orientados a objetivos ofrecieron los mayores beneficios.[3]
Este trabajo inicial se amplió con una síntesis y metanálisis de la eficacia real de la TCC para mejorar el funcionamiento psicológico de los cuidadores informales.[2] Los autores identificaron un pequeño efecto estadístico de la TCC (g = 0,08). Sin embargo, este efecto desapareció cuando los ensayos controlados aleatorizados se revisaron por separado. Los autores indicaron que, en ocasiones, la definición amplia de TCC y las variaciones en la definición de cuidadores informales tienen resultados limitados.[2]
Dos revisiones adicionales se enfocaron en la bibliografía publicada hasta 2016.[8,9] Un grupo de investigadores realizó una revisión sistemática de 21 intervenciones psicosociales para mejorar la CV, la depresión y la ansiedad en los cuidadores de personas con cáncer.[8] En este informe y otros se han ilustrado algunas intervenciones dignas de mención utilizadas en múltiples estudios.
- Intervención psicoeducativa. El programa informativo y de apoyo, que incluye 5 áreas de contenido principales, FOCUS: participación familiar, actitud optimista, eficacia al enfrentar las situaciones difíciles, reducción de la incertidumbre y tratamiento de los síntomas (Family involvement, Optimistic attitude, Coping effectiveness, Uncertainty reduction, and Symptom management). Esta intervención ha mostrado mejoras en la CV del cuidador en múltiples ensayos controlados aleatorizados.[10,11]
- Intervención para la resolución de problemas. Múltiples investigadores observaron en el modelo de resolución de problemas COPE: creatividad, optimismo, planeación, información por expertos (Creativity, Optimism, Planning, Expert Information) una mejora de la CV del cuidador,[12,13] la carga de los síntomas del paciente y la carga de las tareas del cuidador.[12] Este programa también se ha utilizado en combinación con otros ensayos de comportamiento cognitivo con cierto éxito.[14]
- Terapia psicoeducativa y de apoyo. El programa en línea CHESS: sistema de apoyo para el fortalecimiento de la salud integral (Comprehensive Health Enhancement Support System) está dirigido a cuidadores y proporciona información, comunicados y capacitación sobre el cáncer de pulmón.[15] Este programa se probó con 285 cuidadores informales de pacientes con cáncer de pulmón de células no pequeñas avanzado. Los cuidadores se asignaron al azar a uno de dos grupos. El grupo de comparación recibió atención estándar más una computadora portátil con acceso a Internet (si era necesaria) y una lista de sitios de Internet sobre cáncer de pulmón y cuidados paliativos. El grupo de tratamiento recibió atención estándar más una computadora portátil y acceso a Internet (si era necesaria) y acceso al sitio de Internet de cáncer de pulmón CHESS, "Cómo hacer frente al cáncer de pulmón: una red de apoyo". Los cuidadores asignados a CHESS experimentaron efectos de pequeños a moderados, pero significativos en la mejora de la carga del cuidador y del estado de ánimo negativo. Este estudio es un buen ejemplo del uso de la Internet para llegar a los cuidadores informales que, a menudo, no pueden asistir en persona a programas de capacitación de apoyo.
Estudios individuales de investigación
En pocos estudios individuales de referencia se examinaron intervenciones para cuidadores informales de personas con cáncer.
Descripción general de las limitaciones del estudio y preguntas no resueltas
Hay una serie de limitaciones en los estudios hechos hasta ahora que impiden cualquier conclusión sobre la elección de una intervención óptima. Las principales limitaciones son las siguientes:
- La variación en la forma de la intervención entre los estudios, desde sesiones en persona, por teléfono, en línea o por Internet.
- La falta de consenso con respecto a la definición de cuidadores informales y los tipos de intervenciones dificultan las comparaciones entre los estudios.
- La posible falta de adaptabilidad de las intervenciones estudiadas en un número limitado de sitios deja sin respuesta la pregunta sobre cómo proporcionar intervenciones a poblaciones rurales y aquellas con problemas de transporte.
- La falta frecuente de coincidencia entre la medida del criterio principal de valoración y el objetivo de la intervención. Por ejemplo, con las intervenciones orientadas a la resolución de problemas a menudo no se logró evaluar la mejora en la capacidad para resolver problemas; en su lugar, se midieron resultados diferentes como la adaptación psicológica. En estos estudios se plantearon preguntas sobre la atribución de los efectos a la intervención.
- Las variaciones no reconocidas de los grados de carga o malestar del cuidador entre los participantes del estudio. Los investigadores señalaron que los cuidadores informales que estaban más angustiados tenían más probabilidades de negarse a participar en un ensayo o, si se inscribían, a menudo no completaban el estudio de intervención lo que afectó la evaluación. Además, los investigadores indicaron que la eficacia varió debido a los grados bajos de carga y malestar del cuidador al inicio del estudio o al seguimiento inadecuado, lo que impidió identificar cambios en los grados de malestar.
Estas limitaciones se pueden abordar en futuros estudios de la siguiente manera:
- Usar definiciones acordadas por consenso sobre cuidadores informales y categorías de intervención.[2]
- Identificar poblaciones de cuidadores más vulnerables (por ejemplo, los cuidadores socialmente aislados, los residentes rurales, las personas mayores, los miembros de los grupos socioeconómicos más bajos, y las personas con las necesidades y cuidados más complicados).[1]
- Incorporar la estratificación de riesgo para identificar a cuidadores informales y pacientes con mucho estrés.[1] Es posible que los estudios futuros se centren en aquellos que más lo necesitan para poder demostrar adecuadamente la efectividad de la intervención.
- Incorporar tecnología no solo para mejorar las intervenciones, sino también para mejorar el acceso a las intervenciones de apoyo.[1]
Aspectos generales de los resultados de estudios seleccionados
A continuación, se presentan dos cuadros que contienen descripciones breves de informes valiosos para ayudar a comprender las posibles intervenciones y beneficios. En el Cuadro 1 los estudios se organizan por tipo de intervención y se destacan los estudios positivos y negativos. Sin embargo, como se describió en la sección anterior, las limitaciones metodológicas impiden hacer comparaciones y sacar conclusiones.[1]
| Tipo de intervención | Resultados positivos | Resultados negativos |
|---|---|---|
| CI = cuidador informal; NC = no corresponde; CV = calidad de vida. | ||
| Psicoeducación | Mejora del conocimiento o de la capacidad para brindar atención [16-22] | Sin mejora del estado de ánimo (ansiedad y malestar) [23] |
| Mejora del funcionamiento psicológico (depresión, ansiedad, estrés) y reducción de la carga del cuidador [15,24-27] | Ninguna mejora significativa en la carga del cuidador [28] | |
| Mejora del apoyo funcional informado por el paciente y de la satisfacción conyugal [24] | Sin mejora de la CV [29] | |
| Mejor afrontamiento y salud mental, menos síntomas depresivos y menor riesgo de afrontamiento desadaptativo [30] | NC | |
| Resolución de problemas o desarrollo de habilidades | Mejor resolución de problemas [31-36] | Sin disminución en los síntomas de depresión del CI [37,38] |
| Mejora de la confianza del CI,[32] la autoeficacia [36,37,39] | Sin mejora en la capacidad del CI para afrontar situaciones difíciles o buscar ayuda [40] | |
| Mejora del funcionamiento psicológico (disminución en el CI de los síntomas depresivos,[33] la ansiedad,[35] la angustia [36] y el afecto negativo [34]) | ||
| Disminución de los síntomas depresivos en el paciente [33] | ||
| Mejores resultados de salud (fatiga) [36] | ||
| Mejora de la CV [35] | ||
| Terapia de apoyo | Mejora de la percepción del CI sobre el apoyo o la información [41] | Sin mejora significativa del funcionamiento psicológico del CI (depresión, ansiedad) [37,42] |
| Sin mejora en la CV del CI [37,43] | ||
| Terapia familiar o de pareja | Mejora del funcionamiento conyugal o de las relaciones [44,45] | Sin mejora en el estado de ansiedad o estrés traumático o malestar [46] |
| Menos evaluaciones negativas del cuidado notificadas por el CI [10,47] | ||
| Mejoras en las habilidades de comunicación [47] | ||
| Mejora del funcionamiento psicológico (malestar, depresión, ansiedad en los CI y los pacientes) [45,48,49] | ||
| Mejora de la CV [11,50] | ||
| Terapia cognitivo-conductual | Mejora del funcionamiento psicológico (reducción de la angustia y los síntomas depresivos) [51-53] | NC |
| Disminución de la carga de los síntomas de cáncer [12] | ||
| Mejora de la autoeficacia [54] | ||
| Mejora de la CV [12] | ||
| Terapia interpersonal | Mejora del funcionamiento psicológico (reducción de la depresión y la ansiedad) [55,56] | NC |
| Mejora de la CV [56,57] | ||
| Terapia integradora, alternativa y complementaria | Masaje: mejoras en la depresión, ansiedad, fatiga del CI [58] | NC |
| Entrenamiento de fuerza: mejoras en la salud mental pero se acerca a la significación estadística [59] | ||
| Reducción del estrés mediante la atención plena: | ||
| – Reducción de la carga del cuidador, pero no una reducción significativa de la angustia psicológica de los pacientes y sus parejas [60] | ||
| – Mejora significativa en el funcionamiento psicológico del paciente (disminución del estrés y la ansiedad) y reducción, pero sin mejora estadística, del funcionamiento psicológico y la CV del CI [61] | ||
En el Cuadro 2 se destacan algunos de los estudios de investigación que respaldan la eficacia de las intervenciones psicoeducativas, de resolución de problemas y de TCC en las que se ha realizado la mayor parte del trabajo. Además, en el cuadro se exponen los resultados (recursos y habilidades para afrontar situaciones difíciles) que mejoraron en cada uno de estos estudios.
| Tipo de intervención y bibliografía | Resultados: mejora de los recursos o de las habilidades para afrontar situaciones difíciles | |||||
|---|---|---|---|---|---|---|
| CV = calidad de vida. | ||||||
| Psicoeducación | Conocimiento del cuidado o la función | Solución de problemas | Autoeficacia | Funcionamiento psicológico | Síntomas | CV |
| – Ferrell et al., 1995 [16] | X | |||||
| – Horowitz et al., 1996 [25] | X | X | ||||
| – DuBenske et al., 2014 [15] | X | |||||
| – Northouse et al., 2013 [11] | X | X | ||||
| – Northouse et al., 2014 [50] | X | X | X | |||
| – Badr et al., 2015 [26] | X | |||||
| Solución de problemas | Conocimiento del cuidado o la función | Solución de problemas | Autoeficacia | Funcionamiento psicológico | Síntomas | CV |
| – Sahler et al., 2002 [34] | X | X | X | |||
| – Nezu et al., 2003 [33] | X | X | X | |||
| – Cameron et al., 2004 [32] | X | X | X | |||
| – Bevans et al., 2010 [31] | X | X | ||||
| – Demiris et al., 2012 [35] | X | X | X | |||
| – Bevans et al., 2014 [36] | X | X | X | X | ||
| Terapia cognitivo conductual. | Conocimiento del cuidado o la función | Solución de problemas | Autoeficacia | Funcionamiento psicológico | Síntomas | CV |
| – Keefe et al., 2005 [54] | X | |||||
| – Carter, 2006 [51] | X | |||||
| – Cohen et al., 2006 [52] | X | |||||
| – Given et al., 2006 [53] | X | X | ||||
| – McMillan et al., 2006 [12] | X | X | ||||
Bibliografía
- Kent EE, Rowland JH, Northouse L, et al.: Caring for caregivers and patients: Research and clinical priorities for informal cancer caregiving. Cancer 122 (13): 1987-95, 2016. [PUBMED Abstract]
- O'Toole MS, Zachariae R, Renna ME, et al.: Cognitive behavioral therapies for informal caregivers of patients with cancer and cancer survivors: a systematic review and meta-analysis. Psychooncology 26 (4): 428-437, 2017. [PUBMED Abstract]
- Applebaum AJ, Breitbart W: Care for the cancer caregiver: a systematic review. Palliat Support Care 11 (3): 231-52, 2013. [PUBMED Abstract]
- Adams E, Boulton M, Watson E: The information needs of partners and family members of cancer patients: a systematic literature review. Patient Educ Couns 77 (2): 179-86, 2009. [PUBMED Abstract]
- Badr H, Krebs P: A systematic review and meta-analysis of psychosocial interventions for couples coping with cancer. Psychooncology 22 (8): 1688-704, 2013. [PUBMED Abstract]
- Northouse LL, Katapodi MC, Song L, et al.: Interventions with family caregivers of cancer patients: meta-analysis of randomized trials. CA Cancer J Clin 60 (5): 317-39, 2010 Sep-Oct. [PUBMED Abstract]
- Griffin JM, Meis LA, MacDonald R, et al.: Effectiveness of family and caregiver interventions on patient outcomes in adults with cancer: a systematic review. J Gen Intern Med 29 (9): 1274-82, 2014. [PUBMED Abstract]
- Fu F, Zhao H, Tong F, et al.: A Systematic Review of Psychosocial Interventions to Cancer Caregivers. Front Psychol 8: 834, 2017. [PUBMED Abstract]
- Frambes D, Given B, Lehto R, et al.: Informal Caregivers of Cancer Patients: Review of Interventions, Care Activities, and Outcomes. West J Nurs Res 40 (7): 1069-1097, 2018. [PUBMED Abstract]
- Northouse L, Kershaw T, Mood D, et al.: Effects of a family intervention on the quality of life of women with recurrent breast cancer and their family caregivers. Psychooncology 14 (6): 478-91, 2005. [PUBMED Abstract]
- Northouse LL, Mood DW, Schafenacker A, et al.: Randomized clinical trial of a brief and extensive dyadic intervention for advanced cancer patients and their family caregivers. Psychooncology 22 (3): 555-63, 2013. [PUBMED Abstract]
- McMillan SC, Small BJ, Weitzner M, et al.: Impact of coping skills intervention with family caregivers of hospice patients with cancer: a randomized clinical trial. Cancer 106 (1): 214-22, 2006. [PUBMED Abstract]
- Meyers FJ, Carducci M, Loscalzo MJ, et al.: Effects of a problem-solving intervention (COPE) on quality of life for patients with advanced cancer on clinical trials and their caregivers: simultaneous care educational intervention (SCEI): linking palliation and clinical trials. J Palliat Med 14 (4): 465-73, 2011. [PUBMED Abstract]
- Dionne-Odom JN, Azuero A, Lyons KD, et al.: Benefits of Early Versus Delayed Palliative Care to Informal Family Caregivers of Patients With Advanced Cancer: Outcomes From the ENABLE III Randomized Controlled Trial. J Clin Oncol 33 (13): 1446-52, 2015. [PUBMED Abstract]
- DuBenske LL, Gustafson DH, Namkoong K, et al.: CHESS improves cancer caregivers' burden and mood: results of an eHealth RCT. Health Psychol 33 (10): 1261-72, 2014. [PUBMED Abstract]
- Ferrell BR, Grant M, Chan J, et al.: The impact of cancer pain education on family caregivers of elderly patients. Oncol Nurs Forum 22 (8): 1211-8, 1995. [PUBMED Abstract]
- Hudson P, Quinn K, Kristjanson L, et al.: Evaluation of a psycho-educational group programme for family caregivers in home-based palliative care. Palliat Med 22 (3): 270-80, 2008. [PUBMED Abstract]
- Derdiarian AK: Effects of information on recently diagnosed cancer patients' and spouses' satisfaction with care. Cancer Nurs 12 (5): 285-92, 1989. [PUBMED Abstract]
- Pasacreta JV, Barg F, Nuamah I, et al.: Participant characteristics before and 4 months after attendance at a family caregiver cancer education program. Cancer Nurs 23 (4): 295-303, 2000. [PUBMED Abstract]
- Grahn G, Danielson M: Coping with the cancer experience. II. Evaluating an education and support programme for cancer patients and their significant others. Eur J Cancer Care (Engl) 5 (3): 182-7, 1996. [PUBMED Abstract]
- Tsianakas V, Robert G, Richardson A, et al.: Enhancing the experience of carers in the chemotherapy outpatient setting: an exploratory randomised controlled trial to test impact, acceptability and feasibility of a complex intervention co-designed by carers and staff. Support Care Cancer 23 (10): 3069-80, 2015. [PUBMED Abstract]
- Valeberg BT, Kolstad E, Småstuen MC, et al.: The PRO-SELF pain control program improves family caregivers' knowledge of cancer pain management. Cancer Nurs 36 (6): 429-35, 2013 Nov-Dec. [PUBMED Abstract]
- Cartledge Hoff A, Haaga DA: Effects of an education program on radiation oncology patients and families. J Psychosoc Oncol 23 (4): 61-79, 2005. [PUBMED Abstract]
- Bultz BD, Speca M, Brasher PM, et al.: A randomized controlled trial of a brief psychoeducational support group for partners of early stage breast cancer patients. Psychooncology 9 (4): 303-13, 2000 Jul-Aug. [PUBMED Abstract]
- Horowitz S, Passik SD, Malkin MG: “In sickness and in health”: a group intervention for spouses caring for patients with brain tumors. Journal of Psychosocial Oncology 14 (2): 43-56, 1996.
- Badr H, Smith CB, Goldstein NE, et al.: Dyadic psychosocial intervention for advanced lung cancer patients and their family caregivers: results of a randomized pilot trial. Cancer 121 (1): 150-8, 2015. [PUBMED Abstract]
- Laudenslager ML, Simoneau TL, Kilbourn K, et al.: A randomized control trial of a psychosocial intervention for caregivers of allogeneic hematopoietic stem cell transplant patients: effects on distress. Bone Marrow Transplant 50 (8): 1110-8, 2015. [PUBMED Abstract]
- O'Hara RE, Hull JG, Lyons KD, et al.: Impact on caregiver burden of a patient-focused palliative care intervention for patients with advanced cancer. Palliat Support Care 8 (4): 395-404, 2010. [PUBMED Abstract]
- Perz J, Ussher JM; Australian Cancer and Sexuality Study Team: A randomized trial of a minimal intervention for sexual concerns after cancer: a comparison of self-help and professionally delivered modalities. BMC Cancer 15: 629, 2015. [PUBMED Abstract]
- Koehler M, Hoppe S, Kropf S, et al.: Randomized Trial of a Supportive Psychotherapy for Parents of Adolescents and Young Adults With Hematologic Malignancies. J Natl Compr Canc Netw 20 (13): , 2022. [PUBMED Abstract]
- Bevans M, Castro K, Prince P, et al.: An individualized dyadic problem-solving education intervention for patients and family caregivers during allogeneic hematopoietic stem cell transplantation: a feasibility study. Cancer Nurs 33 (2): E24-32, 2010 Mar-Apr. [PUBMED Abstract]
- Cameron JI, Shin JL, Williams D, et al.: A brief problem-solving intervention for family caregivers to individuals with advanced cancer. J Psychosom Res 57 (2): 137-43, 2004. [PUBMED Abstract]
- Nezu AM, Nezu CM, Felgoise SH, et al.: Project Genesis: assessing the efficacy of problem-solving therapy for distressed adult cancer patients. J Consult Clin Psychol 71 (6): 1036-48, 2003. [PUBMED Abstract]
- Sahler OJ, Varni JW, Fairclough DL, et al.: Problem-solving skills training for mothers of children with newly diagnosed cancer: a randomized trial. J Dev Behav Pediatr 23 (2): 77-86, 2002. [PUBMED Abstract]
- Demiris G, Parker Oliver D, Wittenberg-Lyles E, et al.: A noninferiority trial of a problem-solving intervention for hospice caregivers: in person versus videophone. J Palliat Med 15 (6): 653-60, 2012. [PUBMED Abstract]
- Bevans M, Wehrlen L, Castro K, et al.: A problem-solving education intervention in caregivers and patients during allogeneic hematopoietic stem cell transplantation. J Health Psychol 19 (5): 602-17, 2014. [PUBMED Abstract]
- Hendrix C, Tepfer S, Forest S, et al.: Transitional Care Partners: a hospital-to-home support for older adults and their caregivers. J Am Assoc Nurse Pract 25 (8): 407-14, 2013. [PUBMED Abstract]
- Kurtz ME, Kurtz JC, Given CW, et al.: A randomized, controlled trial of a patient/caregiver symptom control intervention: effects on depressive symptomatology of caregivers of cancer patients. J Pain Symptom Manage 30 (2): 112-22, 2005. [PUBMED Abstract]
- Hendrix CC, Bailey DE, Steinhauser KE, et al.: Effects of enhanced caregiver training program on cancer caregiver's self-efficacy, preparedness, and psychological well-being. Support Care Cancer 24 (1): 327-36, 2016. [PUBMED Abstract]
- Toseland RW, Blanchard CG, McCallion P: A problem solving intervention for caregivers of cancer patients. Soc Sci Med 40 (4): 517-28, 1995. [PUBMED Abstract]
- Milberg A, Rydstrand K, Helander L, et al.: Participants' experiences of a support group intervention for family members during ongoing palliative home care. J Palliat Care 21 (4): 277-84, 2005. [PUBMED Abstract]
- Kozachik SL, Given CW, Given BA, et al.: Improving depressive symptoms among caregivers of patients with cancer: results of a randomized clinical trial. Oncol Nurs Forum 28 (7): 1149-57, 2001. [PUBMED Abstract]
- Walsh K, Jones L, Tookman A, et al.: Reducing emotional distress in people caring for patients receiving specialist palliative care. Randomised trial. Br J Psychiatry 190: 142-7, 2007. [PUBMED Abstract]
- Baucom DH, Porter LS, Kirby JS, et al.: A couple-based intervention for female breast cancer. Psychooncology 18 (3): 276-83, 2009. [PUBMED Abstract]
- McLean LM, Jones JM, Rydall AC, et al.: A couples intervention for patients facing advanced cancer and their spouse caregivers: outcomes of a pilot study. Psychooncology 17 (11): 1152-6, 2008. [PUBMED Abstract]
- Stehl ML, Kazak AE, Alderfer MA, et al.: Conducting a randomized clinical trial of an psychological intervention for parents/caregivers of children with cancer shortly after diagnosis. J Pediatr Psychol 34 (8): 803-16, 2009. [PUBMED Abstract]
- Northouse LL, Mood DW, Schafenacker A, et al.: Randomized clinical trial of a family intervention for prostate cancer patients and their spouses. Cancer 110 (12): 2809-18, 2007. [PUBMED Abstract]
- Kissane DW, McKenzie M, Bloch S, et al.: Family focused grief therapy: a randomized, controlled trial in palliative care and bereavement. Am J Psychiatry 163 (7): 1208-18, 2006. [PUBMED Abstract]
- Scott JL, Halford WK, Ward BG: United we stand? The effects of a couple-coping intervention on adjustment to early stage breast or gynecological cancer. J Consult Clin Psychol 72 (6): 1122-35, 2004. [PUBMED Abstract]
- Northouse L, Schafenacker A, Barr KL, et al.: A tailored Web-based psychoeducational intervention for cancer patients and their family caregivers. Cancer Nurs 37 (5): 321-30, 2014 Sep-Oct. [PUBMED Abstract]
- Carter PA: A brief behavioral sleep intervention for family caregivers of persons with cancer. Cancer Nurs 29 (2): 95-103, 2006 Mar-Apr. [PUBMED Abstract]
- Cohen M, Kuten A: Cognitive-behavior group intervention for relatives of cancer patients: a controlled study. J Psychosom Res 61 (2): 187-96, 2006. [PUBMED Abstract]
- Given B, Given CW, Sikorskii A, et al.: The impact of providing symptom management assistance on caregiver reaction: results of a randomized trial. J Pain Symptom Manage 32 (5): 433-43, 2006. [PUBMED Abstract]
- Keefe FJ, Ahles TA, Sutton L, et al.: Partner-guided cancer pain management at the end of life: a preliminary study. J Pain Symptom Manage 29 (3): 263-72, 2005. [PUBMED Abstract]
- Badger T, Segrin C, Dorros SM, et al.: Depression and anxiety in women with breast cancer and their partners. Nurs Res 56 (1): 44-53, 2007 Jan-Feb. [PUBMED Abstract]
- Badger TA, Segrin C, Hepworth JT, et al.: Telephone-delivered health education and interpersonal counseling improve quality of life for Latinas with breast cancer and their supportive partners. Psychooncology 22 (5): 1035-42, 2013. [PUBMED Abstract]
- Badger T, Segrin C, Pasvogel A, et al.: The effect of psychosocial interventions delivered by telephone and videophone on quality of life in early-stage breast cancer survivors and their supportive partners. J Telemed Telecare 19 (5): 260-5, 2013. [PUBMED Abstract]
- Rexilius SJ, Mundt C, Erickson Megel M, et al.: Therapeutic effects of massage therapy and handling touch on caregivers of patients undergoing autologous hematopoietic stem cell transplant. Oncol Nurs Forum 29 (3): E35-44, 2002. [PUBMED Abstract]
- Winters-Stone KM, Lyons KS, Dobek J, et al.: Benefits of partnered strength training for prostate cancer survivors and spouses: results from a randomized controlled trial of the Exercising Together project. J Cancer Surviv 10 (4): 633-44, 2016. [PUBMED Abstract]
- van den Hurk DG, Schellekens MP, Molema J, et al.: Mindfulness-Based Stress Reduction for lung cancer patients and their partners: Results of a mixed methods pilot study. Palliat Med 29 (7): 652-60, 2015. [PUBMED Abstract]
- Lengacher CA, Kip KE, Barta M, et al.: A pilot study evaluating the effect of mindfulness-based stress reduction on psychological status, physical status, salivary cortisol, and interleukin-6 among advanced-stage cancer patients and their caregivers. J Holist Nurs 30 (3): 170-85, 2012. [PUBMED Abstract]
Intervenciones para cuidadores durante la evolución del cáncer
Subespecialidad de cuidados paliativos
Tal como se describió antes en este resumen, la salud mental y física y los mecanismos para afrontar situaciones difíciles de los pacientes y cuidadores son interdependientes. Varios ensayos de intervenciones de la subespecialidad de cuidados paliativos se centraron y midieron en especial los resultados obtenidos en el cuidador. Para obtener más información, consultar las secciones Evaluación secundaria: recursos para los cuidadores informales, Necesidades de los cuidadores durante la evolución del cáncer y Consecuencias psicológicas del cuidado.
- Educate, Nurture, Advise Before Life Ends (ENABLE). Al principio, esta intervención se estableció para pacientes de cáncer avanzado y,[1] en 2015, se amplió para incluir a cuidadores informales y mejorar ciertos resultados. La intervención ENABLE III incluyó tres sesiones telefónicas semanales estructuradas de entrenamiento, seguimiento mensual y una llamada con motivo del duelo. Se administró junto con el programa de resolución de problemas COPE: creatividad, optimismo, planeación, información por expertos (Creativity, Optimism, Planning, Expert Information).[2] Se probó en 122 cuidadores informales; 61 recibieron intervención temprana y 61 recibieron intervención tardía (3 meses después). Los cuidadores informales que recibieron intervención temprana tuvieron mejores resultados que quienes recibieron intervención tardía. Estos resultados incluyeron puntajes más bajos de depresión a los 3 meses, y menor depresión y carga del estrés en los análisis finales de los cuidadores de fallecidos.[3]
- Early Integrated Palliative Care in Advanced-Stage Lung and Gastrointestinal Cancer. Los pacientes y cuidadores asignados al azar al grupo de intervención se reunieron mensualmente con un médico de la subespecialidad de cuidados paliativos o con un proveedor de práctica avanzada.[4] Se asignó a 137 cuidadores a cuidados paliativos tempranos y a 138 a cuidados habituales. Se invitó a los cuidadores, pero no se les exigió que asistieran. La media del número de visitas a las que asistió un cuidador (no necesariamente el cuidador inscrito) fue de 10, con un intervalo de 1 a 51. La Hospital Anxiety and Depression Scale se administró en las semanas 12 y 24. Los cuidadores asignados al grupo de cuidados paliativos tuvieron menos síntomas de depresión a las 12 semanas, pero no a las 24 semanas. No hubo diferencias en los puntajes de ansiedad.
- Early Palliative Care for Patients with Advanced Cancer. Se asignó al azar a 94 cuidadores a la intervención, que incluyó visitas al consultorio de cuidados paliativos (que no eran obligatorios para el cuidador) y el contacto telefónico de la enfermera la semana después de cada visita mensual. Se disponía de visitas domiciliarias. La mediana del número de visitas atendidas fue de 2, con un intervalo de 0 a 8; el 85 % de los cuidadores asistieron por lo menos a una visita. Los cuidadores en el grupo de cuidados paliativos estaban más satisfechos con la atención que los cuidadores en el grupo de cuidado habitual, pero no hubo mejora en la calidad de vida (CV) del cuidador.[5]
- Palliative Care and Hematopoietic Stem Cell Transplant. En un ensayo sobre el efecto de las visitas de la subespecialidad de cuidados paliativos a pacientes durante la hospitalización para el trasplante de células madre se demostró que los cuidadores de pacientes del grupo de intervención experimentaron un aumento menor en la depresión que los cuidadores de pacientes del grupo de control. No obstante, no hubo diferencias en la CV o la ansiedad.[6] La intervención no se centró de manera específica en los cuidadores. En cambio, se centró en los síntomas físicos y psicológicos del paciente.
Cuidados paliativos y etapa final de la vida
En una revisión sistemática se destacaron los resultados de 14 estudios con pacientes que recibieron atención en la etapa final de la vida. En la revisión, se observó que la terapia cognitivo conductual se administró con mayor frecuencia (n = 6) y se demostraron resultados más positivos, incluso una mayor autoeficacia, un mejor funcionamiento psicológico, un aumento de la esperanza y una mejora de la calidad de vida en los diversos estudios.[7]
Bibliografía
- Bakitas M, Lyons KD, Hegel MT, et al.: Effects of a palliative care intervention on clinical outcomes in patients with advanced cancer: the Project ENABLE II randomized controlled trial. JAMA 302 (7): 741-9, 2009. [PUBMED Abstract]
- McMillan SC, Small BJ, Weitzner M, et al.: Impact of coping skills intervention with family caregivers of hospice patients with cancer: a randomized clinical trial. Cancer 106 (1): 214-22, 2006. [PUBMED Abstract]
- Dionne-Odom JN, Azuero A, Lyons KD, et al.: Benefits of Early Versus Delayed Palliative Care to Informal Family Caregivers of Patients With Advanced Cancer: Outcomes From the ENABLE III Randomized Controlled Trial. J Clin Oncol 33 (13): 1446-52, 2015. [PUBMED Abstract]
- El-Jawahri A, Greer JA, Pirl WF, et al.: Effects of Early Integrated Palliative Care on Caregivers of Patients with Lung and Gastrointestinal Cancer: A Randomized Clinical Trial. Oncologist 22 (12): 1528-1534, 2017. [PUBMED Abstract]
- McDonald J, Swami N, Hannon B, et al.: Impact of early palliative care on caregivers of patients with advanced cancer: cluster randomised trial. Ann Oncol 28 (1): 163-168, 2017. [PUBMED Abstract]
- El-Jawahri A, LeBlanc T, VanDusen H, et al.: Effect of Inpatient Palliative Care on Quality of Life 2 Weeks After Hematopoietic Stem Cell Transplantation: A Randomized Clinical Trial. JAMA 316 (20): 2094-2103, 2016. [PUBMED Abstract]
- Chi NC, Demiris G, Lewis FM, et al.: Behavioral and Educational Interventions to Support Family Caregivers in End-of-Life Care: A Systematic Review. Am J Hosp Palliat Care 33 (9): 894-908, 2016. [PUBMED Abstract]
Progenitores como cuidadores
El diagnóstico de cáncer infantil marca el comienzo de un periodo de bastante angustia para la madre y el padre de un paciente menor de edad. Los progenitores notifican sentir conmoción, dolor emocional, dificultad para afrontar los procedimientos que necesita el niño, rumiación, y una gran necesidad de búsqueda de información acompañada de una sensación de falta de control.[1-3] En un estudio, se evaluaron 119 madres y 52 padres de niños y niñas sometidos a tratamiento de un cáncer. Se encontró que todos los participantes, excepto uno, notificaron síntomas de estrés traumático como pensamientos intrusivos, activación psicológica y evitación.[4] En otro estudio se comparó a progenitores de niños en tratamiento (n = 175) con progenitores de niños que ya habían finalizado el tratamiento (n = 238). Los progenitores notificaron más síntomas de estrés traumático (como intrusión y activación) durante la fase aguda del tratamiento que después del tratamiento. Es posible que ciertos factores demográficos cumplan una función en la intensidad en la que los progenitores experimentan un estrés importante que altera el funcionamiento. Las madres son más propensas a notificar niveles elevados de estrés en comparación con los padres, y en general fue más probable que los progenitores de ambos sexos con menor nivel educativo y socioeconómico presentaran estrés traumático en cualquier momento.[5]
Los modelos de estrés parental en familias de menores de edad tratados por cáncer difieren de los modelos de familias cuyos menores se tratan por otras enfermedades. En un gran estudio con 675 progenitores, aquellos que tenían hijos con cáncer notificaron niveles significativamente más altos de estrés patológico —como lo indicó la ansiedad, el malestar físico y psicológico, la depresión y la sensación de aislamiento— en comparación con progenitores de hijos con diabetes. El nivel de estrés patológico de ambos grupos de progenitores fue equivalente en las medidas de incertidumbre, pérdida de control, autoestima, miedo relacionado con la enfermedad y alteraciones del sueño. El grado de estrés patológico de los progenitores de niños con cáncer disminuyó en intensidad a mayor tiempo desde el diagnóstico.[6]
Los progenitores de niños con cáncer notifican que aunque estén enfrentando niveles altos de estrés patológico, al mismo tiempo desean permanecer fuertes y optimistas por sus hijos.[7] En un estudio no se encontraron diferencias en varias medidas de estrés patológico familiar y funcionamiento psicológico entre las familias de niños con cáncer y las familias de niños sanos.[8]
Varios factores afectan el grado de adaptación a largo plazo de los progenitores. El mayor grado de adaptación, a corto y largo plazo, lo tienen aquellos progenitores con las siguientes características:[9-11]
- Tienen empleo.
- Cuentan con apoyo de familia, amigos y miembros del equipo de atención de la salud.
- Experimentan bajos niveles de estrés parental.
- Consideran que la calidad de vida del menor es buena.
- Tienen expectativas positivas sobre el desenlace del tratamiento.
Los factores asociados con adaptación parental inadecuada son los siguientes:[12,13]
- Expectativas parentales pesimistas sobre desenlaces favorables.
- Sentimientos de impotencia, incertidumbre y ansiedad.
- Insuficiente apoyo social.
- Interacciones negativas con los miembros del equipo de atención de la salud.
- Concepto desfavorable de la calidad de vida del menor.
Es posible que la raza [14] y el sexo del progenitor [15] afecten la intensidad del efecto de estos factores sobre el funcionamiento parental. En casos poco frecuentes, el estrés de afrontar el dolor, los efectos secundarios adversos, la falta de control, la incapacidad de comprender la información de desenlaces y los conflictos con los profesionales de atención de la salud llevan a los progenitores a interrumpir el tratamiento del cáncer del niño.[16]
En la mayoría de los estudios se indica que a medida que pasa el tiempo, el estrés emocional materno y el estrés percibido disminuyen, pero la percepción de carga del cuidado del niño con cáncer permanece estable, igual que las características positivas como el control parental, y la capacidad de cuidar y responder de manera adecuada.[14] Este modelo quizás se relaciona con niveles elevados de apoyo social en el momento del diagnóstico. El grado de apoyo disminuye con el tiempo, a través de todas las fases de tratamiento, mientras que la calidad percibida del apoyo permanece estable.[15] En general, los progenitores se consideran resilientes,[12][Nivel de evidencia: II] pero el aislamiento parental y la incertidumbre persisten, incluso después de la fase de tratamiento cuando se presentan efectos tardíos en el niño.[17][Nivel de evidencia: II] En algunos estudios se encontró que una proporción considerable de progenitores (30 %–36 %) de sobrevivientes de cáncer a largo plazo, presentan síntomas de estrés persistentes que no sobrepasan el umbral para el diagnóstico de trastorno de estrés postraumático (TEPT), pero incluso así son un problema grave para estas personas.[18,19][Nivel de evidencia: II] Los síntomas se consideraron tan graves, que en el 20 % de las familias por lo menos un progenitor cumplió con los criterios para el diagnóstico de TEPT.[19]
Bibliografía
- McGrath P: Treatment for childhood acute lymphoblastic leukaemia: the fathers' perspective. Aust Health Rev 24 (2): 135-42, 2001. [PUBMED Abstract]
- Levi RB, Marsick R, Drotar D, et al.: Diagnosis, disclosure, and informed consent: learning from parents of children with cancer. J Pediatr Hematol Oncol 22 (1): 3-12, 2000 Jan-Feb. [PUBMED Abstract]
- Goldbeck L: Parental coping with the diagnosis of childhood cancer: gender effects, dissimilarity within couples, and quality of life. Psychooncology 10 (4): 325-35, 2001 Jul-Aug. [PUBMED Abstract]
- Kazak AE, Boeving CA, Alderfer MA, et al.: Posttraumatic stress symptoms during treatment in parents of children with cancer. J Clin Oncol 23 (30): 7405-10, 2005. [PUBMED Abstract]
- Norberg AL, Lindblad F, Boman KK: Parental traumatic stress during and after paediatric cancer treatment. Acta Oncol 44 (4): 382-8, 2005. [PUBMED Abstract]
- Boman KK, Viksten J, Kogner P, et al.: Serious illness in childhood: the different threats of cancer and diabetes from a parent perspective. J Pediatr 145 (3): 373-9, 2004. [PUBMED Abstract]
- Young B, Dixon-Woods M, Windridge KC, et al.: Managing communication with young people who have a potentially life threatening chronic illness: qualitative study of patients and parents. BMJ 326 (7384): 305, 2003. [PUBMED Abstract]
- Noll RB, Gartstein MA, Hawkins A, et al.: Comparing parental distress for families with children who have cancer and matched comparison families without children with cancer. Fam Syst Med 13 (1): 11-27, 1995.
- Rourke MT, Stuber ML, Hobbie WL, et al.: Posttraumatic stress disorder: understanding the psychosocial impact of surviving childhood cancer into young adulthood. J Pediatr Oncol Nurs 16 (3): 126-35, 1999. [PUBMED Abstract]
- Kazak AE, Barakat LP: Brief report: parenting stress and quality of life during treatment for childhood leukemia predicts child and parent adjustment after treatment ends. J Pediatr Psychol 22 (5): 749-58, 1997. [PUBMED Abstract]
- Grootenhuis MA, Last BF: Predictors of parental emotional adjustment to childhood cancer. Psychooncology 6 (2): 115-28, 1997. [PUBMED Abstract]
- Dockerty JD, Williams SM, McGee R, et al.: Impact of childhood cancer on the mental health of parents. Med Pediatr Oncol 35 (5): 475-83, 2000. [PUBMED Abstract]
- Santacroce S: Uncertainty, anxiety, and symptoms of posttraumatic stress in parents of children recently diagnosed with cancer. J Pediatr Oncol Nurs 19 (3): 104-11, 2002 May-Jun. [PUBMED Abstract]
- Steele RG, Long A, Reddy KA, et al.: Changes in maternal distress and child-rearing strategies across treatment for pediatric cancer. J Pediatr Psychol 28 (7): 447-52, 2003 Oct-Nov. [PUBMED Abstract]
- Hoekstra-Weebers JE, Jaspers JP, Kamps WA, et al.: Psychological adaptation and social support of parents of pediatric cancer patients: a prospective longitudinal study. J Pediatr Psychol 26 (4): 225-35, 2001. [PUBMED Abstract]
- Yeh CH, Lin CF, Tsai JL, et al.: Determinants of parental decisions on 'drop out' from cancer treatment for childhood cancer patients. J Adv Nurs 30 (1): 193-9, 1999. [PUBMED Abstract]
- Van Dongen-Melman JE, Pruyn JF, De Groot A, et al.: Late psychosocial consequences for parents of children who survived cancer. J Pediatr Psychol 20 (5): 567-86, 1995. [PUBMED Abstract]
- Brown RT, Madan-Swain A, Lambert R: Posttraumatic stress symptoms in adolescent survivors of childhood cancer and their mothers. J Trauma Stress 16 (4): 309-18, 2003. [PUBMED Abstract]
- Kazak AE, Alderfer M, Rourke MT, et al.: Posttraumatic stress disorder (PTSD) and posttraumatic stress symptoms (PTSS) in families of adolescent childhood cancer survivors. J Pediatr Psychol 29 (3): 211-9, 2004 Apr-May. [PUBMED Abstract]
Actualizaciones más recientes a este resumen (05/07/2025)
Los resúmenes del PDQ con información sobre el cáncer se revisan con regularidad y se actualizan a medida que se obtiene nueva información. Esta sección describe los cambios más recientes introducidos a este resumen a partir de la fecha arriba indicada.
Se incorporaron cambios editoriales en este resumen.
El Consejo editorial del PDQ sobre los cuidados médicos de apoyo y los cuidados paliativos es responsable de la redacción y actualización de este resumen y mantiene independencia editorial respecto del NCI. El resumen refleja una revisión independiente de la bibliografía médica y no representa las políticas del NCI ni de los NIH. Para obtener más información sobre las políticas relativas a los resúmenes y la función de los consejos editoriales del PDQ responsables de su actualización, consultar Información sobre este resumen del PDQ e Información del PDQ® sobre el cáncer dirigida a profesionales de la salud.
Información sobre este resumen del PDQ
Propósito de este resumen
Este resumen de información del PDQ sobre el cáncer dirigido a profesionales de la salud proporciona información integral revisada por expertos y basada en la evidencia sobre desafíos e intervenciones útiles para las personas a cargo de pacientes de cáncer. El objetivo es servir como fuente de información y ayuda para los profesionales clínicos durante la atención de pacientes. No ofrece pautas ni recomendaciones formales para tomar decisiones relacionadas con la atención sanitaria.
Revisores y actualizaciones
El consejo editorial del PDQ sobre los cuidados médicos de apoyo y los cuidados paliativos, que mantiene independencia editorial respecto del Instituto Nacional del Cáncer (NCI), revisa este resumen de manera periódica y, en caso necesario, lo actualiza. Este resumen es el resultado de una revisión bibliográfica independiente y no constituye una declaración de política del NCI ni de los Institutos Nacionales de la Salud (NIH).
Cada mes, los integrantes de este consejo revisan los artículos publicados recientemente para determinar lo siguiente:
- Si el artículo se debe analizar en una reunión del consejo.
- Si conviene añadir texto acerca del artículo.
- Si se debe reemplazar o actualizar un artículo que ya se citó.
Los cambios en los resúmenes se deciden mediante consenso de los integrantes del consejo después de evaluar la solidez de la evidencia de los artículos publicados y determinar la forma de incorporar el artículo en el resumen.
Los revisores principales del sumario sobre Cuidadores informales de pacientes con cáncer son:
- Larry D. Cripe, MD (Indiana University School of Medicine)
- Edward B. Perry, MD (VA Connecticut Healthcare System)
- Maria Petzel, RD, CSO, LD, CNSC, FAND (University of TX MD Anderson Cancer Center)
- Rachel A. Pozzar, PhD, RN (Dana-Farber Cancer Institute)
- Diane Von Ah, PhD, RN, FAAN (The Ohio State University)
- Amy Wachholtz, PhD, MDiv, MS, ABPP (University of Colorado)
Cualquier comentario o pregunta sobre el contenido de este resumen se debe enviar al Servicio de Información de Cáncer del Instituto Nacional del Cáncer. Por favor, no enviar preguntas o comentarios directamente a los integrantes del consejo, ya que no responderán consultas de manera individual.
Niveles de evidencia
Algunas de las referencias bibliográficas de este resumen se acompañan del nivel de evidencia. El propósito de esto es ayudar al lector a evaluar la solidez de la evidencia que respalda el uso de ciertas intervenciones o abordajes. El consejo editorial del PDQ sobre los cuidados médicos de apoyo y los cuidados paliativos emplea un sistema de jerarquización formal para asignar los niveles de evidencia científica.
Permisos para el uso de este resumen
PDQ (Physician Data Query) es una marca registrada. Se autoriza el uso del texto de los documentos del PDQ; sin embargo, no se podrá identificar como un resumen de información sobre cáncer del PDQ del NCI, salvo que el resumen se reproduzca en su totalidad y se actualice de manera periódica. Por otra parte, se permitirá que un autor escriba una oración como “En el resumen del PDQ del NCI de información sobre la prevención del cáncer de mama se describen, de manera concisa, los siguientes riesgos: [incluir fragmento del resumen]”.
Se sugiere citar la referencia bibliográfica de este resumen del PDQ de la siguiente forma:
PDQ® sobre los cuidados médicos de apoyo y los cuidados paliativos. PDQ Cuidadores informales de pacientes con cáncer. Bethesda, MD: National Cancer Institute. Actualización: <MM/DD/YYYY>. Disponible en: https://www.cancer.gov/espanol/cancer/sobrellevar/familia-y-amigos/familiares-a-cargo-pro-pdq. Fecha de acceso: <MM/DD/YYYY>.
Las imágenes en este resumen se reproducen con autorización del autor, el artista o la editorial para uso exclusivo en los resúmenes del PDQ. La utilización de las imágenes fuera del PDQ requiere la autorización del propietario, que el Instituto Nacional del Cáncer no puede otorgar. Para obtener más información sobre el uso de las ilustraciones de este resumen o de otras imágenes relacionadas con el cáncer, consultar Visuals Online, una colección de más de 2000 imágenes científicas.
Cláusula sobre el descargo de responsabilidad
La información en estos resúmenes no se debe utilizar para justificar decisiones sobre reembolsos de seguros. Para obtener más información sobre la cobertura de seguros, consultar la página Manejo de la atención del cáncer en Cancer.gov/espanol.
Comuníquese con el Instituto Nacional del Cáncer
Para obtener más información sobre las opciones para comunicarse con el NCI, incluso la dirección de correo electrónico, el número telefónico o el chat, consultar la página del Servicio de Información de Cáncer del Instituto Nacional del Cáncer.