Prevención de los cánceres de cavidad oral, orofaringe, hipofaringe y laringe (PDQ®)–Versión para profesionales de salud
Aspectos generales
Nota: En esta sección, se resume la evidencia científica publicada sobre la prevención de este tipo de cáncer. En el resto del resumen, se describe la evidencia con más detalle.
Los cánceres de cavidad oral, orofaringe, hipofaringe y laringe a veces se denominan cánceres de células escamosas de cabeza y cuello. Los cánceres de células escamosas de cabeza y cuello se originan con mayor frecuencia en las mucosas que revisten la cavidad oral, la orofaringe, la hipofaringe y la laringe. Desde el punto de vista anatómico, la faringe incluye la nasofaringe, la orofaringe y la hipofaringe, pero los cánceres en estos sitios presentan características clínicas y epidemiológicas diferentes. Por lo tanto, no es adecuado incluirlos en el mismo grupo.[1] Para obtener más información, consultar los siguientes resúmenes del PDQ:
En la Figura 1 se observan las características anatómicas de la faringe.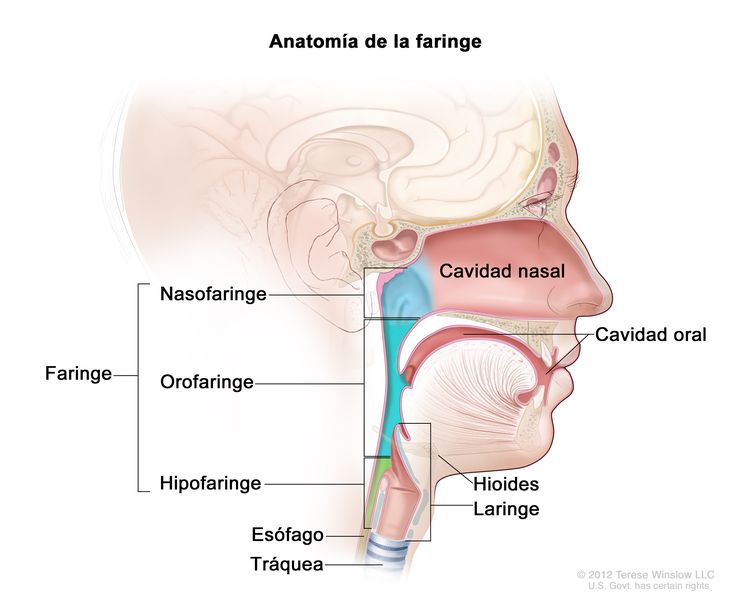
¿Quién está en riesgo?
Los cánceres de células escamosas de cabeza y cuello comparten factores de riesgo. Los consumidores de tabaco, en cualquiera de las formas disponibles popularmente (cigarrillos, cigarros, pipas y tabaco sin humo) o quienes beben grandes cantidades de bebidas alcohólicas tienen un riesgo elevado de cánceres de cavidad oral, orofaringe, hipofaringe y laringe; en particular, el riesgo es muy alto si consumen tabaco y bebidas alcohólicas.[2] Las personas que consumen betel masticable (mezclado con tabaco o sin este) también presentan un riesgo alto de cáncer de cavidad oral y orofaringe.[3,4] La personas que tienen antecedentes personales de cáncer en la región de la cabeza y el cuello, también tienen riesgo elevado de presentar un segundo cáncer primario de cabeza y cuello en el futuro.[5] El tipo 16 del virus del papiloma humano (VPH-16) es causa suficiente, pero no necesaria, de cánceres de boca, lengua y orofaringe.[2,6]
Nota: También están disponibles otros resúmenes del PDQ relacionados: Exámenes de detección de los cánceres de cavidad oral y nasofaringe y Consumo de cigarrillo: Riesgos para la salud y cómo dejar de fumar.
Factores con evidencia suficiente de aumento del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Consumo de tabaco
De acuerdo con evidencia sólida de varios estudios de observación, el consumo de tabaco aumenta el riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe.[7-9]
Magnitud del efecto: grande. En los fumadores activos, en comparación con las personas que nunca han fumado, el riesgo de cánceres de cavidad oral, orofaringe e hipofaringe es 4 a 5 veces más alto, y el riesgo de cáncer de laringe es hasta 10 veces más alto; el riesgo depende de la dosis. La mayoría de cánceres de cavidad oral, orofaringe, hipofaringe y laringe son atribuibles al consumo de productos de tabaco.
- Diseño del estudio: estudios de casos y controles, y de cohortes.
- Validez interna: buena.
- Congruencia: buena.
- Validez externa: buena.
Consumo de bebidas alcohólicas
Según evidencia sólida, el consumo de bebidas alcohólicas es un factor de riesgo de cánceres de cabeza y cuello. Este efecto es independiente del consumo de tabaco.[9-12]
Magnitud del efecto: menor que el riesgo relacionado con el consumo de tabaco, pero el riesgo es 2 a 6 veces más alto en las personas que toman 2 o más bebidas alcohólicas por día, en comparación con quienes no beben, y depende de la dosis.
- Diseño del estudio: estudios de casos y controles, y de cohortes.
- Validez interna: buena.
- Congruencia: buena.
- Validez externa: buena.
Consumo de tabaco y bebidas alcohólicas
El riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe es más alto en las personas que consumen grandes cantidades de bebidas alcohólicas y tabaco. Cuando ambos factores de riesgo están presentes, el riesgo de cáncer es mayor que el de un simple efecto multiplicador de los dos riesgos individuales.[13-15]
Magnitud del efecto: 2 a 3 veces mayor que el simple efecto multiplicador para los cánceres de cavidad oral, orofaringe, hipofaringe y laringe; el riesgo de las personas que fuman demasiado y consumen bebidas alcohólicas en exceso es 5 a 14 veces más alto que el riesgo de quienes nunca han fumado ni consumido bebidas alcohólicas.
- Diseño del estudio: estudios de casos y controles, y de cohortes.
- Validez interna: buena.
- Congruencia: buena.
- Validez externa: buena.
Consumo de betel masticable
A partir de evidencia sólida, el consumo de betel masticable solo o de betel mezclado con tabaco aumenta el riesgo de cánceres de cavidad oral y orofaringe.[3,4] De los tres componentes principales del betel masticable (hojas de betel, nuez de areca y cal), la nuez de areca es el único componente que se considera carcinógeno cuando se mastica.
Magnitud del efecto: el riesgo relativo de cánceres de cavidad oral es alto y, por lo general, más intenso con el consumo de betel mezclado con tabaco que con el de una preparación masticable de betel sola. Ambos productos confieren un aumento estadísticamente significativo del riesgo de cáncer de orofaringe.[4]
- Diseño del estudio: estudios de casos y controles, y de cohortes.
- Validez interna: buena.
- Congruencia: buena.
- Validez externa: buena.
Infección por el virus del papiloma humano
De acuerdo con evidencia sólida, la infección por el tipo 16 del virus del papiloma humano (VPH-16) causa cáncer de orofaringe.[6,16] Otros subtipos del virus del papiloma humano (VPH) de riesgo alto se han encontrado en un porcentaje pequeño de cánceres de orofaringe, entre ellos el tipo 18 (VPH-18).[17,18]
Magnitud del efecto: grande. La infección oral por el VPH-16 confiere un aumento del riesgo de cáncer de orofaringe que es alrededor de 15 veces mayor que el riesgo de quienes no tienen la infección oral por el VPH-16.
- Diseño del estudio: estudios de casos y controles, y de cohortes.
- Validez interna: buena.
- Congruencia: buena.
- Validez externa: buena.
Intervenciones con evidencia suficiente de reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Deshabituación tabáquica
A partir de evidencia sólida, suspender la exposición al tabaco (por ejemplo, cigarrillos, pipas, cigarros y tabaco sin humo) conduce a una reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe.[19]
Magnitud del efecto: disminución del riesgo, magnitud moderada a grande.
- Diseño del estudio: estudios de casos y controles, y de cohortes.
- Validez interna: buena.
- Congruencia: buena.
- Validez externa: buena.
Intervenciones con evidencia insuficiente de reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Abandono del consumo de bebidas alcohólicas
A partir de evidencia razonable, suspender el consumo de bebidas alcohólicas disminuye el riesgo de cánceres de cavidad oral y de laringe después de 20 años o más de haber abandonado el consumo.[19]
Magnitud del efecto: disminución del riesgo, magnitud pequeña a moderada.
- Diseño del estudio: estudios de casos y controles.
- Validez interna: razonable.
- Congruencia: razonable.
- Validez externa: razonable.
Vacunación contra el VPH-16 y otros subtipos de riesgo alto
Se ha demostrado que la vacunación contra el VPH-16 y el VPH-18 previene alrededor del 90 % de las infecciones orales por VPH-16 o VPH-18 dentro de los 4 años posteriores a la vacunación.[20] Sin embargo, no se dispone de datos para determinar si la vacunación a cualquier edad conducirá a una reducción del riesgo del cáncer de orofaringe en las edades típicas de diagnóstico actual.[21]
- Diseño del estudio: no hay estudios disponibles.
- Validez interna: no corresponde (N/C).
- Congruencia: N/C.
- Validez externa: N/C.
Bibliografía
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans: Personal habits and indoor combustions. Volume 100 E. A review of human carcinogens. IARC Monogr Eval Carcinog Risks Hum 100 (Pt E): 1-538, 2012. [PUBMED Abstract]
- Castellsagué X, Alemany L, Quer M, et al.: HPV Involvement in Head and Neck Cancers: Comprehensive Assessment of Biomarkers in 3680 Patients. J Natl Cancer Inst 108 (6): djv403, 2016. [PUBMED Abstract]
- Song H, Wan Y, Xu YY: Betel quid chewing without tobacco: a meta-analysis of carcinogenic and precarcinogenic effects. Asia Pac J Public Health 27 (2): NP47-57, 2015. [PUBMED Abstract]
- Guha N, Warnakulasuriya S, Vlaanderen J, et al.: Betel quid chewing and the risk of oral and oropharyngeal cancers: a meta-analysis with implications for cancer control. Int J Cancer 135 (6): 1433-43, 2014. [PUBMED Abstract]
- Atienza JA, Dasanu CA: Incidence of second primary malignancies in patients with treated head and neck cancer: a comprehensive review of literature. Curr Med Res Opin 28 (12): 1899-909, 2012. [PUBMED Abstract]
- Kreimer AR, Johansson M, Waterboer T, et al.: Evaluation of human papillomavirus antibodies and risk of subsequent head and neck cancer. J Clin Oncol 31 (21): 2708-15, 2013. [PUBMED Abstract]
- U.S. Department of Health and Human Services: The Health Consequences of Smoking—50 Years of Progress: A Report of the Surgeon General. U.S. Department of Health and Human Services, CDC, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2014. Also available online. Last accessed December 30, 2024.
- Vineis P, Alavanja M, Buffler P, et al.: Tobacco and cancer: recent epidemiological evidence. J Natl Cancer Inst 96 (2): 99-106, 2004. [PUBMED Abstract]
- Hashibe M, Brennan P, Benhamou S, et al.: Alcohol drinking in never users of tobacco, cigarette smoking in never drinkers, and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. J Natl Cancer Inst 99 (10): 777-89, 2007. [PUBMED Abstract]
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans: Smokeless tobacco and some tobacco-specific N-nitrosamines. IARC Monogr Eval Carcinog Risks Hum 89: 1-592, 2007. [PUBMED Abstract]
- Purdue MP, Hashibe M, Berthiller J, et al.: Type of alcoholic beverage and risk of head and neck cancer--a pooled analysis within the INHANCE Consortium. Am J Epidemiol 169 (2): 132-42, 2009. [PUBMED Abstract]
- Islami F, Tramacere I, Rota M, et al.: Alcohol drinking and laryngeal cancer: overall and dose-risk relation--a systematic review and meta-analysis. Oral Oncol 46 (11): 802-10, 2010. [PUBMED Abstract]
- Hashibe M, Brennan P, Chuang SC, et al.: Interaction between tobacco and alcohol use and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Cancer Epidemiol Biomarkers Prev 18 (2): 541-50, 2009. [PUBMED Abstract]
- Lubin JH, Purdue M, Kelsey K, et al.: Total exposure and exposure rate effects for alcohol and smoking and risk of head and neck cancer: a pooled analysis of case-control studies. Am J Epidemiol 170 (8): 937-47, 2009. [PUBMED Abstract]
- Mello FW, Melo G, Pasetto JJ, et al.: The synergistic effect of tobacco and alcohol consumption on oral squamous cell carcinoma: a systematic review and meta-analysis. Clin Oral Investig 23 (7): 2849-2859, 2019. [PUBMED Abstract]
- Hobbs CG, Sterne JA, Bailey M, et al.: Human papillomavirus and head and neck cancer: a systematic review and meta-analysis. Clin Otolaryngol 31 (4): 259-66, 2006. [PUBMED Abstract]
- D'Souza G, Kreimer AR, Viscidi R, et al.: Case-control study of human papillomavirus and oropharyngeal cancer. N Engl J Med 356 (19): 1944-56, 2007. [PUBMED Abstract]
- Steinau M, Saraiya M, Goodman MT, et al.: Human papillomavirus prevalence in oropharyngeal cancer before vaccine introduction, United States. Emerg Infect Dis 20 (5): 822-8, 2014. [PUBMED Abstract]
- Marron M, Boffetta P, Zhang ZF, et al.: Cessation of alcohol drinking, tobacco smoking and the reversal of head and neck cancer risk. Int J Epidemiol 39 (1): 182-96, 2010. [PUBMED Abstract]
- Herrero R, Quint W, Hildesheim A, et al.: Reduced prevalence of oral human papillomavirus (HPV) 4 years after bivalent HPV vaccination in a randomized clinical trial in Costa Rica. PLoS One 8 (7): e68329, 2013. [PUBMED Abstract]
- Chaturvedi AK, Graubard BI, Broutian T, et al.: Effect of Prophylactic Human Papillomavirus (HPV) Vaccination on Oral HPV Infections Among Young Adults in the United States. J Clin Oncol 36 (3): 262-267, 2018. [PUBMED Abstract]
Incidencia y mortalidad
Cánceres de cavidad oral y de orofaringe
De 2017 a 2021, la tasa de incidencia ajustada por edad para los cánceres de cavidad oral y orofaringe en los Estados Unidos fue de 11,5 casos por 100 000 personas por año.[1] Los cánceres de lengua, orofaringe y amígdala comprenden la mayoría de los casos (30 %, lengua y 24 %, orofaringe y amígdala). De 2018 a 2022, la tasa de mortalidad ajustada por edad para los cánceres de cavidad oral y orofaringe fue de 2,6 casos por 100 000 personas por año. Las tasas de incidencia en los Estados Unidos son alrededor de 1,7 veces más altas en hombres que en mujeres. Sin embargo, las tasas de mortalidad son cerca de 1,9 veces más altas en hombres que en mujeres.[1] Se estima que en 2025 se diagnosticarán 59 660 casos nuevos de cánceres de cavidad oral y orofaringe, y que 12 770 personas morirán por esta enfermedad en los Estados Unidos.[2] Las tasas de cáncer de cavidad oral varían mucho en todo el mundo, sobre todo por las diferencias en el consumo de bebidas alcohólicas, tabaco, betel masticable y otros productos masticables.[3]
Si bien los cánceres de cavidad oral y orofaringe localizados exhiben una tasa de supervivencia a 5 años excelente, de cerca del 87,5 %, solo el 26,4 % de estos cánceres se diagnostican en este estadio.[1] La tasa de supervivencia general relativa a 5 años para los pacientes con cánceres de cavidad oral y orofaringe combinados es solo del 69 %.[2] Sin embargo, la tasa de supervivencia relativa a 5 años es mucho más baja en los pacientes negros (57 %) que en los pacientes blancos (71 %).[2] Además, la tasa de supervivencia a 5 años varía mucho según el sitio del cáncer; la supervivencia es del 52,1 % en los pacientes con cáncer de piso de la boca y del 73,8 % en los pacientes con cánceres de orofaringe y amígdala.[4]
Cáncer de hipofaringe
El cáncer de hipofaringe es poco frecuente; cada año se diagnostican cerca de 2500 casos nuevos en los Estados Unidos y la incidencia anual es de 0,6 casos por 100 000 personas.[5] La tasa de supervivencia a 5 años para el cáncer de hipofaringe es del 35 %.[5] Los casos nuevos han ido disminuyendo en un promedio del 2 % anual durante los últimos 20 años.[5] Esto se ha atribuido a la reducción del consumo de cigarrillos.
Cáncer de laringe
El cáncer de laringe es menos común, la incidencia anual es de 2,6 casos por 100 000 personas.[6] Se estima que en 2025 se diagnosticarán 13 020 casos nuevos de cáncer de laringe en los Estados Unidos y que 3910 personas morirán por esta enfermedad.[2] La tasa de supervivencia relativa a 5 años para el cáncer de laringe es del 62 %.[2] Las tasas de mortalidad ajustadas por edad han disminuido en un promedio del 1,6 % cada año desde 2013 a 2022.[6] Esto se ha atribuido a la reducción del consumo de cigarrillos.
Bibliografía
- National Cancer Institute: SEER Cancer Stat Facts: Oral Cavity and Pharynx Cancer. National Cancer Institute. Available online. Last accessed December 30, 2024.
- American Cancer Society: Cancer Facts and Figures 2025. American Cancer Society, 2025. Available online. Last accessed January 16, 2025.
- Shield KD, Ferlay J, Jemal A, et al.: The global incidence of lip, oral cavity, and pharyngeal cancers by subsite in 2012. CA Cancer J Clin 67 (1): 51-64, 2017. [PUBMED Abstract]
- Surveillance Research Program, National Cancer Institute: SEER*Explorer: An interactive website for SEER cancer statistics. Bethesda, MD: National Cancer Institute. Available online. Last accessed December 30, 2024.
- Kuo P, Chen MM, Decker RH, et al.: Hypopharyngeal cancer incidence, treatment, and survival: temporal trends in the United States. Laryngoscope 124 (9): 2064-9, 2014. [PUBMED Abstract]
- National Cancer Institute: SEER Cancer Stat Facts: Laryngeal Cancer. National Cancer Institute. Available online. Last accessed April 14, 2025.
Factores con evidencia suficiente de aumento del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Consumo de tabaco
El consumo de tabaco está relacionado con la mayoría de los cánceres de cavidad oral, orofaringe, hipofaringe y laringe.[1] Todas las formas de consumo de tabaco (cigarrillos, pipas, cigarros, tabaco en polvo y de mascar, gutka [preparaciones masticables a base de betel con tabaco], así como otros productos para fumar y productos que no se fuman) aumentan el riesgo de estos tipos cánceres.[1,2] En estudios epidemiológicos se ha observado de modo sistemático que los fumadores de cigarrillos tienen una incidencia más alta de mortalidad por cánceres de células escamosas de cabeza y cuello en comparación con quienes nunca han fumado, y el consenso general es que la relación es de tipo causal. El riesgo de los fumadores activos cuando se los compara con las personas que nunca han fumado es 4 a 5 veces más alto para los cánceres de cavidad oral, orofaringe e hipofaringe y hasta 10 veces más alto para el cáncer de laringe.[3] Sin embargo, en otros estudios epidemiológicos se observaron incrementos mayores y menores del riesgo, con algunas variaciones según la localización anatómica. El consumo de betel masticable está extendido en muchos países del sur y sudeste de Asia, como China e India, y es un factor de riesgo importante para los cánceres de cavidad oral y orofaringe.[4]
Consumo de bebidas alcohólicas
El consumo de bebidas alcohólicas es un factor de riesgo independiente importante de cáncer de células escamosas de cabeza y cuello.[5] En la mayoría de los estudios epidemiológicos se observó un incremento del riesgo en paralelo al aumento del número de bebidas alcohólicas diarias; el incremento del riesgo en las personas que consumen 2 o más bebidas alcohólicas por día es de 2 a 6 veces más alto, en comparación con las personas que no consumen bebidas alcohólicas.[6] Estas relaciones se observan en estudios en los que se ajusta por el factor de confusión de consumo de tabaco, así como en los estudios de personas que no fuman.[7] Se ha indicado que el consumo de cerveza y licores fuertes confiere un riesgo más alto que el consumo de vino.[6]
Consumo de tabaco y bebidas alcohólicas
El riesgo de cáncer de células escamosas de cabeza y cuello es más alto en las personas que consumen grandes cantidades de bebidas alcohólicas y tabaco.[8-10] Cuando ambos factores de riesgo están presentes, el riesgo de cánceres de cavidad oral y orofaringe suele ser de 2 a 3 veces mayor que el de un simple efecto multiplicador o un efecto aditivo.[11] En un estudio con datos agrupados de 17 estudios de casos y controles, las personas que consumían más de una cajetilla de cigarrillos y 3 o más bebidas alcohólicas por día, presentaron un incremento del riesgo de 15 veces para el cáncer de cavidad oral, de 14 veces para el cáncer de orofaringe y de 36 veces para el cáncer de laringe, en comparación con las personas que no fumaban ni consumían bebidas alcohólicas.[8,11]
Consumo de betel masticable
El betel se compone de hojas de betel, nuez de areca y cal; la gutka es betel con tabaco. Consumir las preparaciones masticables de betel o gutka aumenta el riesgo de cánceres de cavidad oral y orofaringe.[4,12] El componente carcinógeno de las preparaciones masticables de betel es la nuez de areca.[4]
El riesgo relativo es, por lo general, más alto con el betel mezclado con tabaco que con el betel masticable solo.[12] En un metanálisis de estudios sobre el cáncer de cavidad oral, llevado a cabo en el subcontinente indio, se calculó que el consumo de betel masticable mezclado con tabaco conlleva un aumento estadísticamente significativo de 8 veces en el riesgo de este tipo de cáncer, mientras que el consumo de betel masticable solo causa una duplicación del riesgo estadísticamente significativa.[12] En estudios de China y Taiwán, se demostró que el riesgo de cáncer de cavidad oral es 10 veces mayor en quienes consumen betel masticable, y ese aumento fue estadísticamente significativo. En un metanálisis de estudios sobre el cáncer de orofaringe, llevado a cabo en el subcontinente indio, se calculó que el consumo de betel masticable mezclado con tabaco conlleva un aumento estadísticamente significativo de 4 veces en el riesgo de este tipo de cáncer, mientras que el consumo de betel masticable solo causa una duplicación del riesgo estadísticamente significativa.[12] En estudios sobre cáncer de cabeza y cuello (sin especificación del subtipo) se indica que el aumento del riesgo se correlaciona de manera directa con la frecuencia y duración del consumo de los preparados masticables.[4]
Infección por el virus del papiloma humano
El tipo 16 del virus del papiloma humano (VPH-16) es causa suficiente, pero no necesaria, de cánceres de cabeza y cuello; la relación causal es mayor con el cáncer de orofaringe.[13,14] En un metanálisis de 5 estudios de casos y controles sobre la positividad de las pruebas séricas o tisulares de VPH-16, se calculó una oportunidad relativa (OR) de 15,1 (intervalo de confianza [IC] 95 %, 6,8–33,7) en el cáncer de amígdala, de 4,3 (IC 95 %, 2,1–8,9) en cánceres de otros sitios orofaríngeos y una OR de 2,0 tanto en el cáncer de cavidad oral (IC 95 %, 1,2–3,4) como en el cáncer de laringe (IC 95 %, 1,0–4,2).[14] En un estudio de casos y controles, la fuerte relación observada entre el estado serológico del VPH-16 y el cáncer de orofaringe no varió cuando se consideraron distintos grados de consumo de tabaco o bebidas alcohólicas.[15] Se demostró que la seroconversión del VPH-16 E6 se produjo en un intervalo de 6 a 28 años antes del diagnóstico de cáncer de orofaringe, a una mediana de edad de 52 años.[16] Por lo tanto, es posible que la infección por el VPH-16 que aumenta el riesgo de cáncer de orofaringe ocurra entre los 20 y 40 años de edad. En una encuesta nacional reciente, se observó que los hombres exhibían una prevalencia más alta de VPH oral que las mujeres (11,5 vs. 3,2 %), incluso de los subtipos de VPH de riesgo alto (7,3 % en hombres; 1,4 % en mujeres).[17]
Otros subtipos de VPH de riesgo alto se han encontrado en una proporción más baja en cánceres de orofaringe, entre ellos el VPH de tipo 18.[15,18]
Bibliografía
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans: Personal habits and indoor combustions. Volume 100 E. A review of human carcinogens. IARC Monogr Eval Carcinog Risks Hum 100 (Pt E): 1-538, 2012. [PUBMED Abstract]
- U.S. Department of Health and Human Services: The Health Consequences of Smoking—50 Years of Progress: A Report of the Surgeon General. U.S. Department of Health and Human Services, CDC, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2014. Also available online. Last accessed December 30, 2024.
- Vineis P, Alavanja M, Buffler P, et al.: Tobacco and cancer: recent epidemiological evidence. J Natl Cancer Inst 96 (2): 99-106, 2004. [PUBMED Abstract]
- IARC Working Group on the Evaluation of Carcinogenic Risks to Humans: Betel-quid and areca-nut chewing and some areca-nut derived nitrosamines. IARC Monogr Eval Carcinog Risks Hum 85: 1-334, 2004. [PUBMED Abstract]
- Hashibe M, Brennan P, Benhamou S, et al.: Alcohol drinking in never users of tobacco, cigarette smoking in never drinkers, and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. J Natl Cancer Inst 99 (10): 777-89, 2007. [PUBMED Abstract]
- Purdue MP, Hashibe M, Berthiller J, et al.: Type of alcoholic beverage and risk of head and neck cancer--a pooled analysis within the INHANCE Consortium. Am J Epidemiol 169 (2): 132-42, 2009. [PUBMED Abstract]
- Goldstein BY, Chang SC, Hashibe M, et al.: Alcohol consumption and cancers of the oral cavity and pharynx from 1988 to 2009: an update. Eur J Cancer Prev 19 (6): 431-65, 2010. [PUBMED Abstract]
- Hashibe M, Brennan P, Chuang SC, et al.: Interaction between tobacco and alcohol use and the risk of head and neck cancer: pooled analysis in the International Head and Neck Cancer Epidemiology Consortium. Cancer Epidemiol Biomarkers Prev 18 (2): 541-50, 2009. [PUBMED Abstract]
- Lubin JH, Purdue M, Kelsey K, et al.: Total exposure and exposure rate effects for alcohol and smoking and risk of head and neck cancer: a pooled analysis of case-control studies. Am J Epidemiol 170 (8): 937-47, 2009. [PUBMED Abstract]
- Mello FW, Melo G, Pasetto JJ, et al.: The synergistic effect of tobacco and alcohol consumption on oral squamous cell carcinoma: a systematic review and meta-analysis. Clin Oral Investig 23 (7): 2849-2859, 2019. [PUBMED Abstract]
- Blot WJ, McLaughlin JK, Winn DM, et al.: Smoking and drinking in relation to oral and pharyngeal cancer. Cancer Res 48 (11): 3282-7, 1988. [PUBMED Abstract]
- Guha N, Warnakulasuriya S, Vlaanderen J, et al.: Betel quid chewing and the risk of oral and oropharyngeal cancers: a meta-analysis with implications for cancer control. Int J Cancer 135 (6): 1433-43, 2014. [PUBMED Abstract]
- Kreimer AR, Johansson M, Waterboer T, et al.: Evaluation of human papillomavirus antibodies and risk of subsequent head and neck cancer. J Clin Oncol 31 (21): 2708-15, 2013. [PUBMED Abstract]
- Hobbs CG, Sterne JA, Bailey M, et al.: Human papillomavirus and head and neck cancer: a systematic review and meta-analysis. Clin Otolaryngol 31 (4): 259-66, 2006. [PUBMED Abstract]
- D'Souza G, Kreimer AR, Viscidi R, et al.: Case-control study of human papillomavirus and oropharyngeal cancer. N Engl J Med 356 (19): 1944-56, 2007. [PUBMED Abstract]
- Kreimer AR, Ferreiro-Iglesias A, Nygard M, et al.: Timing of HPV16-E6 antibody seroconversion before OPSCC: findings from the HPVC3 consortium. Ann Oncol 30 (8): 1335-1343, 2019. [PUBMED Abstract]
- Sonawane K, Suk R, Chiao EY, et al.: Oral Human Papillomavirus Infection: Differences in Prevalence Between Sexes and Concordance With Genital Human Papillomavirus Infection, NHANES 2011 to 2014. Ann Intern Med 167 (10): 714-724, 2017. [PUBMED Abstract]
- Steinau M, Saraiya M, Goodman MT, et al.: Human papillomavirus prevalence in oropharyngeal cancer before vaccine introduction, United States. Emerg Infect Dis 20 (5): 822-8, 2014. [PUBMED Abstract]
Intervenciones con evidencia suficiente de reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Deshabituación tabáquica
El abandono del consumo de tabaco se relaciona con una reducción de cerca del 50 % en el riesgo de presentar cánceres de cavidad oral, orofaringe e hipofaringe en un período de 5 a 9 años.[1] Al cabo de 20 años, el riesgo de cáncer se revierte hasta ser comparable con el de aquellas personas que nunca han fumado.[1] Para el cáncer de laringe, la reducción del riesgo es de alrededor del 40 % en un período de 5 a 9 años. De manera similar, al cabo de 20 años, el riesgo se revierte hasta ser comparable con el de aquellas personas que nunca han fumado.[1]
Bibliografía
- Marron M, Boffetta P, Zhang ZF, et al.: Cessation of alcohol drinking, tobacco smoking and the reversal of head and neck cancer risk. Int J Epidemiol 39 (1): 182-96, 2010. [PUBMED Abstract]
Intervenciones con evidencia insuficiente de reducción del riesgo de cánceres de cavidad oral, orofaringe, hipofaringe y laringe
Abandono del consumo de bebidas alcohólicas
La relación entre las bebidas alcohólicas y los cánceres de cavidad oral, orofaringe, hipofaringe y laringe es dependiente de la dosis, de manera que se cree que evitar o dejar de consumir bebidas alcohólicas disminuiría la incidencia de este cáncer. En la mayoría de los estudios se indica que el riesgo de cánceres de cavidad oral y laringe disminuye a medida que aumenta el tiempo desde el momento de abandonar el consumo; en un análisis agrupado de 13 estudios se observó una reducción estadísticamente significativa (oportunidad relativa [OR], 0,45; intervalo de confianza [IC] 95 %, 0,26–0,78) de los cánceres de cavidad oral y laringe (OR, 0,69; IC 95 %, 0,52–0,91), en personas que abandonaron el consumo de bebidas alcohólicas 20 años antes o más, en comparación con los que aún las consumían. Entre las personas que nunca han fumado, el abandono del consumo de bebidas alcohólicas conlleva una disminución del riesgo de cánceres de cavidad oral y de laringe después 1 a 4 años del momento del cese. Los datos de cánceres de orofaringe e hipofaringe no respaldaron la disminución del riesgo con el abandono del consumo de bebidas alcohólicas.[1]
Vacunación contra el virus del papiloma humano de tipo 16 y otros subtipos de riesgo alto
Se ha demostrado que la vacunación contra los virus del papiloma humano (VPH) de tipo 16 y 18 previene alrededor del 90 % de las infecciones orales por el VPH 16 o VPH 18 dentro de los 4 años posteriores a la vacunación.[2,3] Dado que hace relativamente poco tiempo se adoptó esta vacuna y debido a la edad en la que se administra, aún no hay evidencia de ninguna reducción importante del riesgo de cáncer de orofaringe relacionado con el VPH más tarde en la vida, después de la vacunación a edades tempranas. Además, no hay información que permita determinar si la vacunación podría disminuir la incidencia o la mortalidad de administrarse a una edad más cercana a la que, por lo general, aparecen los cánceres de orofaringe.
Bibliografía
- Marron M, Boffetta P, Zhang ZF, et al.: Cessation of alcohol drinking, tobacco smoking and the reversal of head and neck cancer risk. Int J Epidemiol 39 (1): 182-96, 2010. [PUBMED Abstract]
- Herrero R, Quint W, Hildesheim A, et al.: Reduced prevalence of oral human papillomavirus (HPV) 4 years after bivalent HPV vaccination in a randomized clinical trial in Costa Rica. PLoS One 8 (7): e68329, 2013. [PUBMED Abstract]
- Chaturvedi AK, Graubard BI, Broutian T, et al.: Effect of Prophylactic Human Papillomavirus (HPV) Vaccination on Oral HPV Infections Among Young Adults in the United States. J Clin Oncol 36 (3): 262-267, 2018. [PUBMED Abstract]
Actualizaciones más recientes a este resumen (05/16/2025)
Los resúmenes del PDQ con información sobre el cáncer se revisan con regularidad y se actualizan a medida que se obtiene nueva información. Esta sección describe los cambios más recientes introducidos en este resumen a partir de la fecha arriba indicada.
Se actualizaron las estadísticas con el número estimado de casos nuevos y defunciones por cáncer de cavidad oral y cáncer de faringe para 2025 (se citó a la American Cancer Society como referencia 2).
Se actualizaron las estadísticas con el número estimado de casos nuevos y defunciones por cáncer de laringe para 2025.
El Consejo editorial del PDQ sobre los exámenes de detección y la prevención es responsable de la redacción y actualización de este resumen y mantiene independencia editorial respecto del NCI. El resumen refleja una revisión independiente de la bibliografía médica y no representa las políticas del NCI ni de los NIH. Para obtener más información sobre las políticas relativas a los resúmenes y la función de los consejos editoriales del PDQ responsables de su actualización, consultar Información sobre este resumen del PDQ e Información del PDQ® sobre el cáncer dirigida a profesionales de la salud.
Información sobre este resumen del PDQ
Propósito de este resumen
Este resumen de información del PDQ sobre el cáncer dirigido a profesionales de la salud proporciona información integral revisada por expertos y basada en la evidencia sobre la prevención de los cánceres de cavidad oral, orofaringe, hipofaringe y laringe. El objetivo es servir como fuente de información y ayuda para los profesionales clínicos durante la atención de pacientes. No ofrece pautas ni recomendaciones formales para tomar decisiones relacionadas con la atención sanitaria.
Revisores y actualizaciones
El consejo editorial del PDQ sobre los exámenes de detección y la prevención, que mantiene independencia editorial respecto del Instituto Nacional del Cáncer (NCI), revisa este resumen de manera periódica y, en caso necesario, lo actualiza. Este resumen es el resultado de una revisión bibliográfica independiente y no constituye una declaración de política del NCI ni de los Institutos Nacionales de la Salud (NIH).
Cada mes, los integrantes de este consejo revisan los artículos publicados recientemente para determinar lo siguiente:
- Si el artículo se debe analizar en una reunión del consejo.
- Si conviene añadir texto acerca del artículo.
- Si se debe reemplazar o actualizar un artículo que ya se citó.
Los cambios en los resúmenes se deciden mediante consenso de los integrantes del consejo después de evaluar la solidez de la evidencia de los artículos publicados y determinar la forma de incorporar el artículo en el resumen.
Cualquier comentario o pregunta sobre el contenido de este resumen se debe enviar al Servicio de Información de Cáncer del Instituto Nacional del Cáncer. Por favor, no enviar preguntas o comentarios directamente a los integrantes del consejo, ya que no responderán consultas de manera individual.
Niveles de evidencia
Algunas de las referencias bibliográficas de este resumen se acompañan del nivel de evidencia. El propósito de esto es ayudar al lector a evaluar la solidez de la evidencia que respalda el uso de ciertas intervenciones o abordajes. El consejo editorial del PDQ sobre los exámenes de detección y la prevención emplea un sistema de jerarquización formal para asignar los niveles de evidencia científica.
Permisos para el uso de este resumen
PDQ (Physician Data Query) es una marca registrada. Se autoriza el uso del texto de los documentos del PDQ; sin embargo, no se podrá identificar como un resumen de información sobre cáncer del PDQ del NCI, salvo que el resumen se reproduzca en su totalidad y se actualice de manera periódica. Por otra parte, se permitirá que un autor escriba una oración como “En el resumen del PDQ del NCI de información sobre la prevención del cáncer de mama se describen, de manera concisa, los siguientes riesgos: [incluir fragmento del resumen]”.
Se sugiere citar la referencia bibliográfica de este resumen del PDQ de la siguiente forma:
PDQ® sobre los exámenes de detección y la prevención. PDQ Prevención de los cánceres de cavidad oral, orofaringe, hipofaringe y laringe. Bethesda, MD: National Cancer Institute. Actualización: <MM/DD/YYYY>. Disponible en: https://www.cancer.gov/espanol/tipos/cabeza-cuello/pro/prevencion-cavidad-oral-pdq. Fecha de acceso: <MM/DD/YYYY>.
Las imágenes en este resumen se reproducen con autorización del autor, el artista o la editorial para uso exclusivo en los resúmenes del PDQ. La utilización de las imágenes fuera del PDQ requiere la autorización del propietario, que el Instituto Nacional del Cáncer no puede otorgar. Para obtener más información sobre el uso de las ilustraciones de este resumen o de otras imágenes relacionadas con el cáncer, consultar Visuals Online, una colección de más de 2000 imágenes científicas.
Cláusula sobre el descargo de responsabilidad
La información en estos resúmenes no se debe utilizar para justificar decisiones sobre reembolsos de seguros. Para obtener más información sobre la cobertura de seguros, consultar la página Manejo de la atención del cáncer en Cancer.gov/espanol.
Comuníquese con el Instituto Nacional del Cáncer
Para obtener más información sobre las opciones para comunicarse con el NCI, incluso la dirección de correo electrónico, el número telefónico o el chat, consultar la página del Servicio de Información de Cáncer del Instituto Nacional del Cáncer.