¿Qué es la obesidad?
La obesidad es una enfermedad en la que una persona tiene una cantidad o distribución poco saludable de grasa corporal (1). En comparación con quienes tienen un peso saludable, las personas con sobrepeso u obesidad corren mayor riesgo de presentar muchas enfermedades. Estas incluyen: diabetes, presión arterial alta, enfermedades cardiovasculares, accidentes cerebrovasculares y al menos 13 tipos de cáncer. Además, tienen un riesgo alto de morir por cualquier causa (2–5).
Para determinar si alguien tiene obesidad, los investigadores usan una medida que se llama índice de masa corporal (IMC). El IMC se calcula dividiendo el peso de una persona (en kilogramos) por la estatura (en metros) elevada al cuadrado y se expresa en kg/m2. El IMC es una medida más precisa de la obesidad que el peso solo. Para la mayoría de las personas, es un indicador adecuado (aunque imperfecto) del exceso de grasa en el cuerpo.
El Instituto Nacional del Corazón, los Pulmones y la Sangre (NHLBI) tiene una calculadora de IMC para adultos. Para los adultos de 20 o más años, las categorías de peso estándar basadas en el IMC son las siguientes:
| Índice de masa corporal (IMC) en kg/m2 | Categoría de peso |
|---|---|
| Inferior a 18,5 | Peso insuficiente |
| 18,5 a 24,9 | Peso saludable |
| 25 a 29,9 | Sobrepeso |
| 30 a 39,9 | Obesidad |
| Igual o superior a 40 | Obesidad grave |
Los Centros para el Control y la Prevención de Enfermedades (CDC) tienen una calculadora en percentiles del IMC para niños y adolescentes. Para las personas menores de 20 años, se usan las curvas de crecimiento según el IMC por edad de los CDC. Esto se debe a que el IMC varía mucho durante la etapa de crecimiento de los niños y adolescentes.
| Índice de masa corporal (IMC) | Categoría de peso |
|---|---|
| IMC para la edad por debajo del percentil 5 específico del sexo | Peso insuficiente |
| IMC para la edad igual o superior al percentil 5 específico del sexo, pero inferior al percentil 85 | Peso saludable |
| IMC para la edad igual o superior al percentil 85 específico del sexo, pero inferior al percentil 95 | Sobrepeso |
| IMC para la edad igual o superior al percentil 95 específico del sexo | Obesidad |
| IMC para la edad igual o superior al 120 % del percentil 95 específico del sexo* | Obesidad grave |
| *Según las recomendaciones de expertos (6) | |
Las medidas que reflejan la distribución de la grasa corporal a veces se usan junto con el IMC como indicadores de obesidad y riesgos de enfermedades. Estas medidas incluyen la circunferencia de la cintura, la relación cintura-cadera (la circunferencia de la cintura dividida por la circunferencia de la cadera), la relación cintura-estatura y la distribución de la grasa. Se usan la absorciometría de rayos X de energía dual (DXA o DEXA), la tomografía computarizada o la tomografía por emisión de positrones.
Estas medidas se usan porque se entiende cada vez mejor que la distribución de la grasa influye mucho en los riesgos de enfermedades. En particular, la grasa visceral (grasa que rodea los órganos internos) parece ser más peligrosa, en términos de riesgos de enfermedades, que la grasa general o la grasa subcutáne (la capa justo debajo de la piel).
¿Cuán comunes son la obesidad y la obesidad grave?
La obesidad y la obesidad grave se volvieron más comunes en los Estados Unidos en los últimos años (7).
- En 2011, el 27,4 % de los adultos mayores de 18 años tenían obesidad u obesidad grave.
- En cambio, en 2020, el 31,9 % de los adultos mayores de 18 años tenían obesidad u obesidad grave.
También aumentó el porcentaje de niños y adolescentes de 2 a 19 años con obesidad u obesidad grave (6).
- Entre 2011 y 2012, el 16,9 % de los jóvenes de 2 a 19 años tenían obesidad y el 5,6 % tenían obesidad grave.
- En cambio, entre 2017 y 2018, el 19,3 % de los jóvenes de 2 a 19 años tenían obesidad y el 6,1 % tenían obesidad grave.
Según los CDC, la prevalencia de la obesidad en los Estados Unidos varía según los grupos raciales y étnicos (7). En 2020, la proporción de adultos mayores de 18 años con obesidad u obesidad grave fueron las siguientes:
- Negros no hispanos, 41,6 %
- Indígenas americanos o nativos de Alaska, 38,8 %
- Hawaianos o isleños del Pacífico, 38,5 %
- Hispanos, 36,6 %
- Blancos no hispanos, 30,7 %
- Asiáticos, 11,8 %
Entre 2017 y 2018, las proporciones de obesidad en los niños y adolescentes de 2 a 19 años fueron las siguientes (6):
- Mexicanos estadounidenses, 26,9 %
- Hispanos, 25,6 %
- Afroamericanos no hispanos, 24,2 %
- Blancos no hispanos, 16,1 %
- Asiáticos no hispanos, 8,7 %
La prevalencia de la obesidad aumentó más rápido hace poco, quizás por la pandemia de la COVID-19 (8). Los CDC tienen cálculos a nivel estatal sobre la prevalencia de la obesidad en los adultos en los Estados Unidos.
¿Qué se sabe sobre la relación entre la obesidad y el cáncer?
Casi todas las pruebas que relacionan la obesidad con el riesgo de cáncer vienen de grandes estudios de cohortes, un tipo de estudio de observación. Sin embargo, los datos de los estudios de observación no establecen de forma definitiva que la obesidad causa cáncer. Esto es porque las personas con obesidad o sobrepeso quizás se diferencien de las personas sin estas afecciones en cuanto a otras características, además de la grasa corporal. Es posible, que estas otras diferencias, en vez de la grasa corporal, expliquen el aumento de riesgo de cáncer.
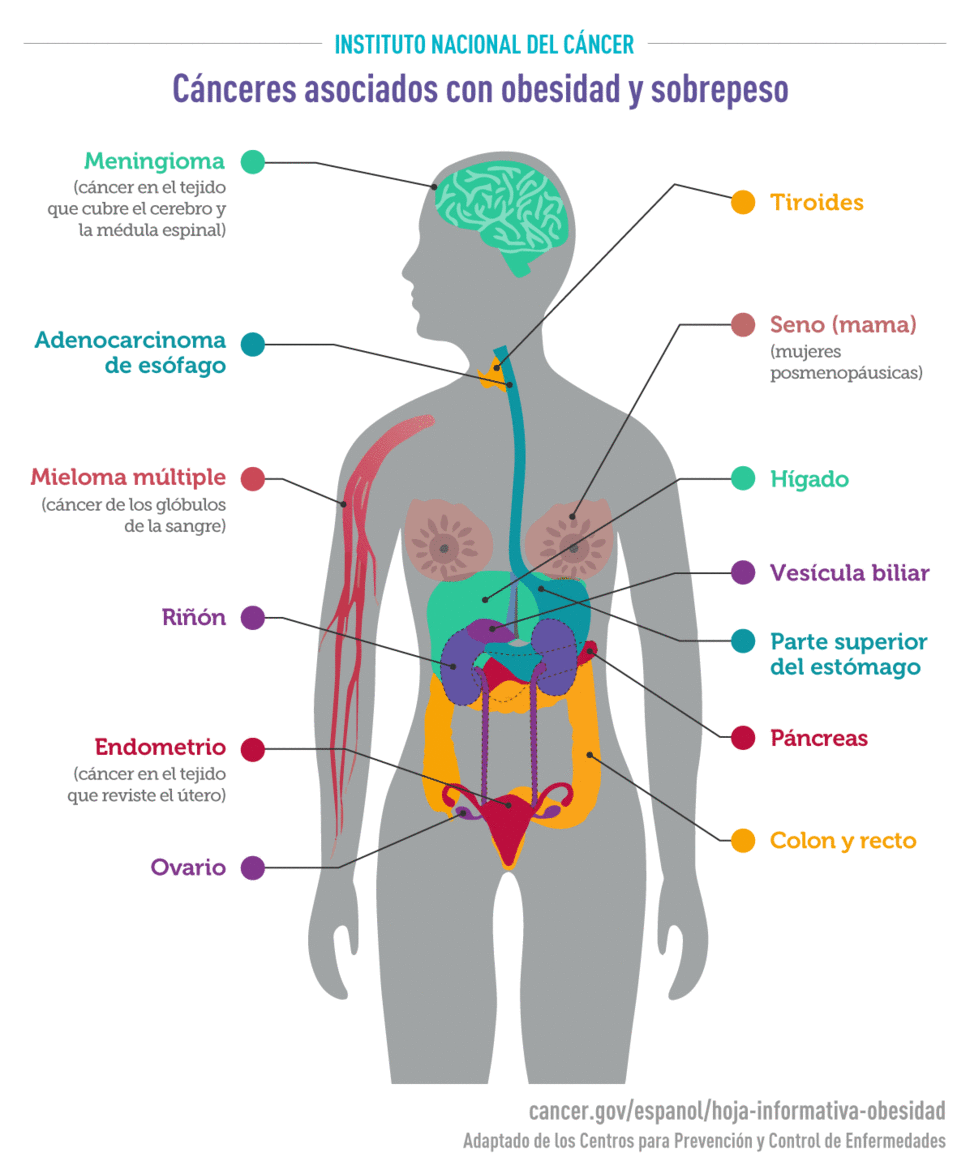
Un grupo de trabajo de la Agencia Internacional para la Investigación del Cáncer (IARC) llegó a la conclusión de que hay pruebas uniformes de que una mayor cantidad de grasa corporal se relaciona con un aumento del riesgo de varios tipos de cáncer. La tabla siguiente muestra los riesgos que se notificaron en estudios representativos.
| Tipo de cáncer (de referencia) | Riesgo de cáncer en comparación con las personas sin obesidad ni sobrepeso |
|---|---|
| Cáncer endometrial (9, 10) | 7 veces más probable en las personas con obesidad grave* 2 a 4 veces más probable en las personas con obesidad o sobrepeso |
| Adenocarcinoma de esófago (11) | 4,8 veces más probable en las personas con obesidad grave 2,4 a 2,7 veces más probable en las personas con obesidad 1,5 veces más probable en las personas con sobrepeso |
| Cáncer de cardias gástrico (12) (la parte del estómago más cercana al esófago) | 2 veces más probable en las personas con obesidad |
| Cáncer de hígado (13, 14) | 2 veces más probable en las personas con obesidad o sobrepeso |
| Cáncer de riñón (15, 16) | 2 veces más probable en las personas con obesidad o sobrepeso |
| Mieloma múltiple (17) | 1,1 a 1,2 veces más probable en las personas con obesidad o sobrepeso |
| Meningioma (18) | 1,5 veces más probable en las personas con obesidad 1,2 veces más probable en las personas con sobrepeso |
| Cáncer de páncreas (19) | 1,5 veces más probable en las personas con obesidad o sobrepeso |
| Cáncer colorrectal (20) | 1,3 veces más probable en las personas con obesidad |
| Cáncer de vesícula biliar (21, 22) | 1,6 veces más probable en las personas con obesidad 1,2 veces más probable en las personas con sobrepeso |
Cáncer de mama (seno): Después de la menopausia (23, 24)
|
0,8 veces más probable en las personas con obesidad o sobrepeso |
| Cáncer de ovario*** (26, 27) | 1,1 veces más probable por cada aumento de 5 unidades en el IMC |
| Cáncer de tiroides (28) | 1,3 veces más probable en las personas con obesidad 1,26 veces más probable en las personas con sobrepeso |
| IMC = índice de masa corporal. *Riesgo de cáncer de endometrio de tipo I **Cáncer de mama premenopáusico positivo para receptores hormonales ***Un IMC más alto se relaciona con un leve aumento del riesgo general de cáncer de ovario, en particular, en las mujeres que nunca usaron terapia hormonal para la menopausia (26). La asociación es diferente según los subtipos de cáncer de ovario y se observan aumentos de riesgo más altos para los subtipos raros no serosos (27). | |
Las personas que tienen un IMC más alto en el momento del diagnóstico de cáncer (29) o que son sobrevivientes de cáncer (30, 31) tienen un riesgo más alto de presentar un segundo cáncer primario.
¿Cómo podría la obesidad aumentar el riesgo de cáncer?
Se indicaron varios mecanismos posibles para explicar cómo la obesidad podría aumentar los riesgos de algunos tipos de cáncer (32, 33).
- El tejido adiposo (graso) produce cantidades excesivas de estrógeno, cuyos niveles altos se relacionaron con un aumento de riesgo de cánceres de mama, endometrio, ovario y de otros tipos.
- Las personas con obesidad a menudo tienen un aumento en las concentraciones de insulina y del factor de crecimiento similar a la insulina-1 (IGF-1) en la sangre. Las concentraciones altas de insulina, una afección conocida como hiperinsulinemia, se debe a la resistencia a la insulina y aparece antes de la diabetes de tipo 2, otro conocido factor de riesgo de cáncer. Es probable que las concentraciones altas de insulina y del IGF-1 promuevan la formación de cánceres de colon, riñón, próstata y endometrio (34).
- Las personas con obesidad suelen tener afecciones inflamatorias crónicas, como cálculos biliares o esteatosis hepática no alcohólica (enfermedad de hígado graso no relacionado con el consumo de alcohol). Estas afecciones a veces causan estrés oxidativo, que conduce a daños en el ADN (35) y aumenta el riesgo de cáncer de sistema biliar y otros tipos de cáncer (36).
- Las células grasas producen hormonas llamadas adipocitocinas que estimulan o impiden la multiplicación celular. Por ejemplo, la concentración sanguínea de una adipocitocina llamada leptina aumenta según la cantidad de grasa corporal. A su vez, las concentraciones altas de leptina promueven la proliferación anormal de las células. Otra adipocitocina, la adiponectina, es menos abundante en las personas con obesidad que en las personas con peso saludable. Es posible que la adiponectina proteja contra la formación de tumores.
- Las células grasas también tienen efectos directos e indirectos sobre otros reguladores metabólicos y de la multiplicación celular. El blanco de la rapamicina en los mamíferos (mTOR) y la proteína cinasa activada por el monofosfato de adenosina (AMP) son ejemplos de estos reguladores metabólicos.
Otros posibles mecanismos por los cuales la obesidad quizás influya en el riesgo de cáncer incluyen la disminución de la inmunidad antitumoral y los cambios en las propiedades mecánicas de la matriz extracelular que rodea los tumores en desarrollo (37).
Además de los efectos biológicos, la obesidad causa también problemas para detectar y controlar el cáncer. Por ejemplo, las mujeres con sobrepeso u obesidad tienen un aumento del riesgo de cáncer de cuello uterino en comparación con las mujeres con un peso saludable. Es probable que esto ocurra porque las pruebas de detección del cáncer de cuello uterino son menos eficaces en estas personas (38).
¿Cuántos casos de cáncer se deben a la obesidad?
En un estudio transversal nacional en el que se usó el IMC y los datos de incidencia del cáncer según las Estadísticas del Cáncer de los Estados Unidos, se calculó que en las personas de 30 años o más entre 2011 y 2015 hubo 37 670 (4,7 % ) casos nuevos de cáncer en hombres y 74 690 (9,6 % ) casos nuevos de cáncer en mujeres por exceso de peso corporal (sobrepeso, obesidad u obesidad grave) (39). El porcentaje de casos que se atribuyeron al exceso de peso corporal varió mucho según el tipo de cáncer: de hasta el 51 % para el cáncer de hígado o de vesícula biliar, el 49,2 % para el cáncer de endometrio en las mujeres, el 48,8 % para el cáncer de hígado o de vesícula biliar y el 30,6 % para el adenocarcinoma de esófago en los hombres.
En el mundo, en un estudio de 2019 se encontró que, en 2012, el exceso de peso corporal representaba alrededor del 3,9 % de todos los cánceres (544 300 casos). La carga de estos casos de cáncer era mayor para las mujeres (368 500 casos) que para los hombres (175 800 casos) (40). La proporción de cánceres por exceso de peso corporal varió desde menos del 1 % en países de ingresos bajos hasta el 7 % o el 8 % en algunos países occidentales de ingresos altos y en países del Oriente Medio y África del Norte.
¿Bajar de peso disminuye el riesgo de cáncer?
La mayoría de los datos sobre si perder peso disminuye el riesgo de cáncer proviene de estudios de cohortes y de casos y controles. Los estudios de observación de la obesidad y el riesgo de cáncer se deben interpretar con cuidado porque no establecen de forma definitiva que la obesidad causa cáncer y las personas que bajan de peso podrían ser distintas en otros aspectos de las personas que no lo hacen.
En algunos de estos estudios se encontró una disminución de los riesgos de cáncer de mama, endometrio, colon y próstata en las personas con obesidad que habían bajado de peso. Por ejemplo, en un estudio prospectivo grande de mujeres posmenopáusicas, la pérdida intencional de más del 5 % del peso corporal se relacionó con un riesgo más bajo de cánceres relacionados con la obesidad, en especial, del cáncer de endometrio (41). Sin embargo, la pérdida de peso involuntaria no se relacionó con el riesgo de cáncer en este estudio.
En un estudio de seguimiento sobre el peso y el cáncer de mama en la Iniciativa de Salud de la Mujer (42), se encontró que, para las mujeres que ya tenían sobrepeso u obesidad al comienzo del estudio, el cambio de peso (aumento o pérdida) no se relacionó con el riesgo de cáncer de mama durante el seguimiento. Sin embargo, en un estudio que reunió datos de 10 cohortes, la pérdida de peso mantenida se relacionó con un riesgo más bajo de cáncer de mama en las mujeres de 50 o más años (43).
Para comprender mejor la relación entre la pérdida de peso en las personas con obesidad y el riesgo de cáncer, algunos investigadores estudian el riesgo de cáncer en las personas con obesidad que se hicieron cirugía bariátrica (cirugía de estómago o de intestinos para la máxima pérdida del peso a largo plazo). En los estudios, se halló que la cirugía bariátrica para las personas con obesidad (en particular, en las mujeres) estuvo relacionada con la disminución de los riesgos de cáncer en general (44). Esta cirugía también se vinculó con la disminución de cánceres relacionados con las hormonas (como los cánceres de mama, endometrio y próstata) (45) y de cánceres relacionados con la obesidad (como los cánceres de mama posmenopáusicos, endometrio y colon) (46).
¿Cómo afecta la obesidad a los sobrevivientes de cáncer?
La mayor parte de las pruebas sobre la obesidad en los sobrevivientes de cáncer proviene de las personas que recibieron un diagnóstico de cáncer de mama, cáncer de próstata o cáncer colorrectal. Las investigaciones indican que es posible que la obesidad empeore varios aspectos de la supervivencia al cáncer, como la calidad de vida, la recidiva del cáncer, la progresión del cáncer, el pronóstico (supervivencia) y el riesgo de ciertos segundos cánceres primarios (29, 30, 47, 48).
Por ejemplo, la obesidad se relaciona con aumentos del riesgo de linfedema relacionado con el tratamiento en los sobrevivientes de cáncer de mama (49) y del riesgo de incontinencia en los sobrevivientes de cáncer de próstata tratados con prostatectomía radical (50). En un gran estudio clínico de pacientes con cáncer de recto en estadio II y estadio III, aquellos con un IMC inicial más alto (en particular los hombres) tenían un aumento del riesgo de recidiva local (51). La muerte por mieloma múltiple es un 50 % más probable en las personas con los niveles más altos de obesidad en comparación con las personas con un peso saludable (52).
¿La pérdida de peso después de un diagnóstico de cáncer beneficia a las personas con sobrepeso u obesidad?
La mayoría de los estudios sobre este tema se concentraron en el cáncer de mama. En varios estudios clínicos aleatorizados sobrevivientes de cáncer de mama, se informó sobre intervenciones de pérdida de peso que resultaron en pérdida de peso y cambios beneficiosos en los biomarcadores que se relacionaron con la asociación entre la obesidad y el pronóstico (53, 54).
Sin embargo, hay pocas pruebas sobre si la pérdida de peso disminuye el riesgo de recidiva o de muerte por cáncer de mama (55). En el estudio Pérdida de Peso en el Cáncer de Mama (BWEL) patrocinado por el NCI, un estudio aleatorizado de fase III en curso, se examina si la participación en un programa de pérdida de peso después del diagnóstico de cáncer de mama afecta la supervivencia sin enfermedad invasiva y la recidiva en mujeres con sobrepeso y obesidad (56).
¿Qué investigaciones se están realizando sobre la obesidad y el cáncer?
En muchos estudios se exploran los mecanismos que vinculan la obesidad y el cáncer (34, 57). En una de las áreas de investigación, se trata de entender el papel de los microbios que viven en el tracto gastrointestinal humano (colectivamente denominados microbiota intestinal o microbioma) tanto en la diabetes de tipo 2 como en la obesidad. Ambas enfermedades se relacionan con la disbiosis, un desequilibrio en la comunidad de estos microbios. Por ejemplo, los microbiomas intestinales de las personas con obesidad son distintos y menos variados que los de las personas con un peso saludable. Los desequilibrios en la microbiota intestinal se relacionan con inflamación, alteración del metabolismo y genotoxicidad, que a su vez tal vez se relacionen con el cáncer.
Los investigadores también estudian la forma en que la obesidad altera el microambiente tumoral, que quizás cumpla un papel en la progresión del cáncer. Por ejemplo, los estudios en modelos con ratones muestran que la obesidad (inducida al alimentar a los ratones con una alimentación alta en grasas) crea una competencia por los lípidos entre las células tumorales y las células T. Esto hace que las células T sean menos eficaces para combatir el cáncer (58).
Otra área de investigación es el papel de la señalización del receptor de insulina en el cáncer. Muchas células cancerosas expresan concentraciones elevadas de IR-A, una forma del receptor de insulina que tiene una gran afinidad por la insulina y los factores de crecimiento relacionados. Los investigadores estudian el modo en que estos factores contribuyen a las enfermedades metabólicas y el cáncer, y si serían dianas útiles en las intervenciones terapéuticas para prevenir los cánceres relacionados con la obesidad.
Los investigadores también exploran si las asociaciones de la obesidad con el riesgo de cáncer y los resultados varían según la raza o el origen étnico (59). Además, los investigadores tratan de determinar si se deben usar diferentes límites para el sobrepeso y la obesidad para diferentes grupos raciales o étnicos. Por ejemplo, la Organización Mundial de la Salud (OMS) indicó umbrales alternativos de 23,0 kg/m2 y 27,5 kg/m2 para el sobrepeso y la obesidad en las personas de origen asiático (60).
El Consorcio de Cohortes del Instituto Nacional del Cáncer es una alianza de grupos dentro y fuera del NCI que combina más de 50 estudios prospectivos de cohortes en el mundo y cuenta con más de siete millones de participantes. Los estudios recopilan información sobre el índice de masa corporal, la circunferencia de la cintura y otras medidas de adiposidad de cada cohorte. El gran tamaño del consorcio permitirá a los investigadores tener una mejor idea de cómo los factores relacionados con la obesidad se relacionan con cánceres menos comunes, como los cánceres de tiroides, vesícula biliar, cabeza y cuello, y riñón.
Otra área de estudio se enfoca en el desarrollo de intervenciones más precisas y eficaces para prevenir el aumento de peso y la recuperación de peso después de la pérdida de peso. Esta área de investigación incluye dos iniciativas basadas en los Institutos Nacionales de la Salud (NIH): las Medidas Básicas de Acumulación de Datos para la Predicción Optima del Tratamiento de la Obesidad (ADOPT) (61) y el Consorcio Trans-NIH de Estudios Controlados Aleatorizados sobre Intervenciones de Pérdida de Peso según el Estilo de Vida (62). Ambas iniciativas tienen como objetivo identificar factores pronósticos de la pérdida exitosa de peso, pérdida y mantenimiento de peso, e incorporación de información sobre factores genéticos, psicosociales, conductuales, biológicos y ambientales en perfiles predictivos para permitir intervenciones de pérdida de peso más precisas y, en última instancia, más eficaces.
El NCI apoya la investigación sobre la obesidad y el riesgo de cáncer mediante una variedad de actividades, como grandes iniciativas de cooperación, recursos de Internet y de datos, estudios epidemiológicos y de ciencia básica, y recursos de difusión y puesta en práctica. Por ejemplo, la iniciativa Investigación Transdisciplinaria sobre Energía y Cáncer (TREC) apoya talleres de capacitación continua para quienes se inician en la carrera de investigación o son becarios posdoctorales a fin de mejorar la capacidad de producir investigaciones transdisciplinarias innovadoras e influyentes en la energética, el cáncer y la atención clínica. El Grupo de Trabajo sobre Obesidad y Cáncer de Trans-NCI promueve el intercambio de información e intereses transversales en la investigación de la obesidad y el cáncer dentro del NCI mediante la identificación y el intercambio de conocimientos científicos de última generación sobre la obesidad y el cáncer para documentar lo que se sabe y lo que es necesario para el avance científico.