Toxicidad financiera del tratamiento del cáncer (PDQ®)–Versión para profesionales de salud
Antecedentes y prevalencia de la toxicidad financiera relacionada con la atención del cáncer
Introducción
En varios estudios se demostró que las personas con cáncer tienen un mayor riesgo de sufrir dificultades económicas que las personas sin cáncer.[1-7] En este sumario se examina la bibliografía actual sobre la toxicidad financiera que sufren los pacientes y los sobrevivientes de cáncer en los Estados Unidos.
Antecedentes
El cáncer es una de las afecciones de tratamiento más costoso en los Estados Unidos.[8] Es posible que los pacientes reciban varios tipos de tratamiento, como cirugía, radioterapia y tratamiento sistémico. Históricamente, las hospitalizaciones de los pacientes han sido el factor principal de los costos del tratamiento del cáncer. En comparación con la década anterior, hoy en día, los pacientes con cáncer reciben quimioterapia y terapia con productos biológicos, solos o en combinación, de costo cada vez más elevado.[9,10] También hay un aumento en el uso de fármacos complementarios y factores de crecimiento hematopoyético que son muy costosos.[9] El precio de las terapias sistémicas y los tratamientos con fármacos complementarios más recientes se encuentra en aumento,[9-11] y los precios de los medicamentos de administración oral e intravenosa se siguen incrementando después de que se introduce el producto en el mercado.[12,13] A pesar de que los precios pueden variar mucho de un tratamiento a otro, a menudo faltan datos sobre las diferencias en los desenlaces del tratamiento. Es frecuente que el precio de cada fármaco o producto biológico supere los $10 000 mensuales.
Al mismo tiempo, las compañías aseguradoras en los Estados Unidos están transfiriendo más costos de atención médica directa a los pacientes mediante aumentos de las primas, los montos deducibles y las tarifas de coseguros y copagos. En la Commonwealth Fund Biennial Health Insurance Survey de 2016, se indicó que el 33 % de los adultos asegurados de 19 a 64 años de edad tenían problemas para pagar facturas médicas o deudas médicas acumuladas.[14] La quimioterapia que se administra por infusión y los fármacos complementarios que se ofrecen en la cobertura médica conllevan un gasto por cuenta propia más alto; según parece, estos costos crecen a medida que la atención sanitaria se transfiere de los grupos comunitarios a los departamentos hospitalarios de consulta externa.
Con frecuencia, la farmacoterapia antineoplásica de administración oral se incluye bajo la categoría de cobertura farmacéutica especializada, lo cual requiere un coseguro más costoso que los pacientes deben pagar por cuenta propia. Los planes de alto costo compartido, en especial, los que se guían por listas de medicamentos cubiertos para pacientes ambulatorios (es decir, con copagos que aumentan según se trate de un medicamento genérico o de marca, y según el precio), causan gran preocupación en los pacientes de cáncer a quienes se les receta antineoplásicos orales caros. La proporción de planes de seguro médico con listas de prescripción multiescalonada (>3), en las que los medicamentos orales especializados caros tienen un costo compartido más alto, aumentó del 3 % en 2004 a casi el 88 % en 2017.[15] Estas tendencias en el costo de los tratamientos y los cambios en la cobertura médica denotan una gran prevalencia del sufrimiento financiero relacionado con el cáncer agudo y crónico, incluso entre las personas con seguro médico.
En comparación con las personas sin antecedentes de cáncer, los sobrevivientes de cáncer incurren en gastos por cuenta propia más altos, aunque hayan pasado muchos años desde el diagnóstico inicial;[1-4] esto se debe a la atención oncológica en curso y los efectos tardíos o permanentes del tratamiento. Además, es más probable que los sobrevivientes de cáncer notifiquen que no pueden trabajar por razones de salud,[1-4] esto incluye que se ausentan o guardan reposo en cama por enfermedad durante más días.[1-4] Es posible que la capacidad laboral limitada reduzca las opciones de seguro médico que ofrece el empleador y los recursos para pagar por la atención médica. Esta situación magnifica las repercusiones económicas del cáncer. En conjunto, estos factores contribuyen a la toxicidad financiera, es decir el fenómeno de los efectos adversos en las finanzas del tratamiento del cáncer.
Hay muchos otros términos que se utilizan para describir las repercusiones económicas del cáncer, el tratamiento y los efectos duraderos del tratamiento, entre otros: sufrimiento económico o financiero, tensión o estrés financiero, dificultad económica o financiera y carga económica o financiera.[16,17]
Causas y factores de riesgo
La interacción entre el cáncer y el sufrimiento financiero es compleja y se vincula con múltiples factores, según se observa en la Figura 1.[18,19]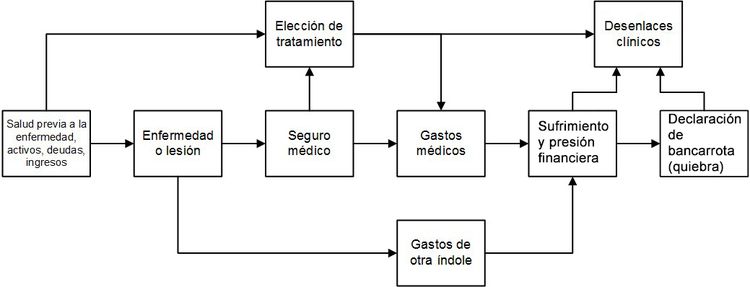
En el momento del diagnóstico, hay múltiples factores en el entorno familiar de la persona que influyen en el grado de vulnerabilidad al sufrimiento financiero. El riesgo de estrés financiero grave y el tiempo que transcurre entre la enfermedad y estos resultados dependen de los siguientes factores:
- Situación de ingresos de la persona afectada (salario principal, secundario, etc.).
- Deudas anteriores a la enfermedad.
- Activos.
- Gastos relacionados con la enfermedad.
- Repercusiones de la enfermedad y el tratamiento en la capacidad laboral.
- Disponibilidad de seguro médico y seguro de incapacidad, y los términos y condiciones establecidos por la póliza del paciente.
- Ingresos de otros familiares en el hogar.
En el momento del diagnóstico de cáncer, algunos de los factores que determinan el riesgo de tener dificultades financieras a largo plazo son los siguientes:
- Estado de salud general y comorbilidades no relacionadas con el cáncer del paciente.
- Activos.
- Deudas actuales.
- Ingresos familiares.
- Otras fuentes de ingreso familiar, como el sueldo de un cónyuge o pariente que trabaja fuera de la casa.
Los aspectos mensurables de estos factores son las condiciones materiales que surgen con el aumento de gastos por cuenta propia, la disminución de ingresos por incapacidad laboral, y la respuesta psicológica frente al aumento de los gastos familiares y la reducción salarial.[16,17]
El diagnóstico y el tratamiento del cáncer causan un efecto adverso en las condiciones materiales de los pacientes y sus familiares que, en general, se determina según las siguientes mediciones:[16,17]
- Gastos médicos por cuenta propia.
- Porcentaje del ingreso que representan los gastos por cuenta propia.
- Reducción de los ingresos y activos.
- Deuda de gastos médicos.
- Problemas con el pago de cuentas médicas y de necesidades básicas (por ejemplo, vivienda, alimento).
- Bancarrota o quiebra.
Además, la respuesta psicológica del paciente a una mayor carga financiera vinculada con el diagnóstico y el tratamiento del cáncer se suele medir en términos de tensión, estrés, sufrimiento o preocupación financiera o económica.[16,17]
Prevalencia
En algunos estudios se midieron los componentes de al menos un aspecto de las dificultades financieras,[1,4-6,20-32] aunque los métodos y mediciones fueron muy variados y esto limita la comparación entre los estudios. Además, la mayoría de los estudios en los que se evaluaron las dificultades financieras se llevaron a cabo en una sola institución, limitándose a un lugar geográfico, y en otros participaron determinadas muestras de sobrevivientes de cáncer. Por lo general, los cálculos nacionales de las dificultades financieras obtenidos a partir de encuestas se notifican para todos los sobrevivientes de cáncer, y se dispone de poca información sobre el sitio o estadio del cáncer en el momento del diagnóstico. Las encuestas de hogares no suelen incluir muchos pacientes con un diagnóstico reciente de cáncer, pacientes con cánceres poco frecuentes o pacientes con una proyección de supervivencia de corta duración. Los datos sobre las dificultades financieras no se recopilan con regularidad y su medición es compleja, por lo tanto, son pocos los estudios en que se notifica la incidencia de estas dificultades en pacientes con un diagnóstico reciente o que recibieron tratamiento por primera vez.
A continuación, se describen las prevalencias de medidas específicas de las dificultades financieras: los gastos por cuenta propia, la pérdida de productividad, el agotamiento de activos y la deuda por gastos médicos, la bancarrota, y el sufrimiento y la preocupación financieras.
Prevalencia de los gastos por cuenta propia elevados
Los gastos por cuenta propia, una de las mediciones más comunes de las dificultades financieras, son gastos que los pacientes deben pagar de forma directa por la atención médica. Estos gastos abarcan copagos del seguro, coseguro, montos deducibles para medicamentos con o sin receta médica, hospitalizaciones, servicios de consulta externa y otros tipos de atención médica. En general, los sobrevivientes de cáncer notifican que los gastos por cuenta propia son más altos comparados con los de las personas sin antecedentes de cáncer.[1-3,7,20] En una muestra nacional representativa, los sobrevivientes de cáncer con un diagnóstico reciente entre las edades de 18 a 64 años notificaron un gasto por cuenta propia anual de $1107, comparados con $747 para los pacientes con un diagnóstico previo de cáncer y $617 para quienes no tienen antecedentes de cáncer (cifras en dólares de 2010).[2]
En un estudio de sobrevivientes a largo plazo de cáncer de mama, el 18 % pagó entre $2001 y $5000 en gastos por cuenta propia, y el 17 % pagó más de $5000.[24] También existe una mayor probabilidad de que los sobrevivientes de cáncer notifiquen una carga elevada del gasto por cuenta propia (es decir, un gasto directo en atención médica >20 % del ingreso anual), en comparación con las personas sin antecedentes de cáncer,[4-6] aunque estos cálculos varían mucho según las características de la población.
En un estudio en el que se utilizaron datos de la encuesta con representación nacional Medical Expenditure Panel Survey (MEPS), el 4,3 % de los sobrevivientes de cáncer de entre 18 y 64 años de edad notificaron una carga alta de gastos por cuenta propia, en comparación con el 3,4 % de las personas sin antecedentes de cáncer.[4] En un estudio en el que se utilizaron datos de la encuesta con representación nacional Medicare Current Beneficiary Survey (MCBS), el 28 % de los sobrevivientes notificaron una carga alta de gastos por cuenta propia, en comparación con el 16 % de las personas sin antecedentes de cáncer.[6] Alrededor del 84 % de los beneficiarios de Medicare tenían 65 o más años.
Prevalencia de la pérdida de productividad
Por lo habitual, la pérdida de productividad se mide por la imposibilidad de trabajar o de continuar con las actividades habituales, la pérdida de días laborales o de licencia por incapacidad, la reducción del horario laboral y los días de reposo en cama. La pérdida de productividad se puede cuantificar de forma directa a partir de datos laborales [22,31] o de cálculos de la mediana salarial.[1-3] En varios estudios se utilizaron los datos de la MEPS con representación nacional. En un estudio que utilizó datos del Panel Study of Income Dynamics, un estudio representativo nacional de observación, prospectivo y poblacional, se encontró que la probabilidad de estar empleado entre personas que notifican un diagnóstico de cáncer disminuyó 9 puntos porcentuales 3 años después de la fecha del diagnóstico, sin recuperación para quienes estaban vivos en los años 4 y 5. Durante este tiempo, los ingresos del mercado laboral de los sobrevivientes disminuyeron hasta un 40 %. Si bien los ingresos familiares se redujeron en un 20 % durante este período, se recuperaron en el cuarto año.[33] En otro análisis se notificó que, entre las personas empleadas, las que recibían atención para el cáncer se ausentaron 22,3 días laborables más por año, en comparación con las personas que no recibieron tratamiento de cáncer.[34] La pérdida de productividad para los adultos que sobrevivieron al cáncer en la adolescencia y la juventud adulta fue de $4564, comparados con $2314 para los adultos sin antecedentes de cáncer (en dólares de 2011).[3] Los empleados sobrevivientes de cáncer notificaron que la enfermedad interfirió con las tareas físicas (25 %) y mentales (14 %) que les exigía su trabajo.[1]
Prevalencia del agotamiento de activos y la deuda por gastos médicos
En múltiples estudios se notificó la prevalencia del agotamiento de activos y la deuda por gastos médicos en los sobrevivientes de cáncer, aunque estos datos casi nunca se notifican para las personas sin antecedentes de cáncer, ni antes ni después de un diagnóstico de cáncer. Es más, la mayoría de los cálculos se basan en las notificaciones de los pacientes y hay muy poca validación de estos datos.
En los estudios de sobrevivientes de cáncer, se indica que entre el 33 % y el 80 % de los sobrevivientes utilizaron sus ahorros para solventar los gastos médicos,[20,24,28,30,32] y que entre el 2 % y el 34 % solicitaron préstamos o se endeudaron a causa de los gastos médicos.[21,24-26,28] En un estudio con mujeres de cáncer de mama, el endeudamiento autonotificado varió según la raza y la etnia: el 58,9 % de las mujeres negras, el 33,5 % de las mujeres latinas, el 28,8 % de las mujeres asiáticas y el 27,1 % de las mujeres blancas notificaron tener deudas relacionadas con el tratamiento.[35] En un estudio con sobrevivientes de cáncer de colon en el estado de Washington, la deuda media de los sobrevivientes endeudados fue de $26 860 (en dólares de 2009).[28] Para afrontar los gastos, los sobrevivientes notificaron que redujeron los gastos de recreación, alimentos, vestimenta y servicios públicos; vendieron acciones, inversiones, bienes o propiedades; y cambiaron de vivienda.[24,28,30,32,34,35]
Incidencia y prevalencia de la bancarrota
En uno de los pocos estudios en el que se midió la incidencia de las dificultades financieras, se notificó que el 1,7 % de los sobrevivientes de cáncer se declararon en bancarrota dentro de los 5 años posteriores al diagnóstico.[27] La probabilidad de que los sobrevivientes de cáncer se declararan en bancarrota fue 2,7 veces más alta que en las personas sin antecedentes de cáncer.[27] En otros estudios se notificó una prevalencia de bancarrota que osciló entre el 1,2 % y el 3 % en sobrevivientes de cáncer.[20,21,26,36]
Prevalencia del estrés, el sufrimiento o la preocupación financiera
En múltiples estudios se observó una prevalencia del estrés o tensión financiera y la preocupación por el pago de cuentas médicas relacionadas con el cáncer que osciló entre el 22,5 % en una muestra de representación nacional [21] y el 64 % en una muestra de sobrevivientes de cáncer en edad laboral.[21,23] Alrededor del 45 % de los sobrevivientes de cáncer inscritos en un estudio de un solo centro oncológico de consulta externa notificaron preocupaciones salariales.[23] En un estudio, las participantes encuestadas notificaron sentir por lo menos un poco de preocupación por sus finanzas debido al cáncer de mama y su tratamiento: el 49,7 % de las mujeres latinas, el 48,9 % de las mujeres negras, el 35,2 % de las mujeres asiáticas y el 31,9 % de las mujeres blancas notificaron por lo menos cierto grado de preocupación.[35] Los pacientes y sus familiares también afrontan dificultades y estrés al tratar de entender las facturaciones médicas complejas, pero este tipo de estrés se estudia menos.
Prevalencia de las dificultades financieras como medición combinada
En múltiples estudios se combinan diversos componentes de las dificultades financieras. Se emplean mediciones, puntajes o indicadores aproximados, como el Comprehensive Score for Financial Toxicity (COST) y la Personal Financial Wellness (PFW) Scale, antes conocida como la InCharge Financial Distress/Financial Well-Being (IFDFW) Scale, pero no es frecuente que los resultados se correlacionen con la población general y son difíciles de interpretar.
En un estudio de pacientes con mieloma múltiple sometidos a tratamiento en un solo centro oncológico universitario, los sobrevivientes de cáncer tuvieron un puntaje medio de COST de 23 (intervalo, 0–44, donde los valores más bajos equivalen a una carga más alta).[37] En otro estudio se empleó la escala IFDFW en una muestra de conveniencia de pacientes sometidos a radioterapia o quimioterapia en un solo centro oncológico de consulta externa; se registró un puntaje promedio de sufrimiento financiero de 5 (intervalo, 1–10, donde los valores más bajos indican un sufrimiento más elevado).[25] En otros estudios, el puntaje de carga financiera se determinó a partir del recuento de respuestas afirmativas a una serie de preguntas,[26,30,34] y se calculó la media (por ejemplo, 2,94 elementos de carga económica relacionados con el trabajo y los episodios de adversidad).[26]
Bibliografía
- Ekwueme DU, Yabroff KR, Guy GP, et al.: Medical costs and productivity losses of cancer survivors--United States, 2008-2011. MMWR Morb Mortal Wkly Rep 63 (23): 505-10, 2014. [PUBMED Abstract]
- Guy GP, Ekwueme DU, Yabroff KR, et al.: Economic burden of cancer survivorship among adults in the United States. J Clin Oncol 31 (30): 3749-57, 2013. [PUBMED Abstract]
- Guy GP, Yabroff KR, Ekwueme DU, et al.: Estimating the health and economic burden of cancer among those diagnosed as adolescents and young adults. Health Aff (Millwood) 33 (6): 1024-31, 2014. [PUBMED Abstract]
- Guy GP, Yabroff KR, Ekwueme DU, et al.: Healthcare Expenditure Burden Among Non-elderly Cancer Survivors, 2008-2012. Am J Prev Med 49 (6 Suppl 5): S489-97, 2015. [PUBMED Abstract]
- Bernard DS, Farr SL, Fang Z: National estimates of out-of-pocket health care expenditure burdens among nonelderly adults with cancer: 2001 to 2008. J Clin Oncol 29 (20): 2821-6, 2011. [PUBMED Abstract]
- Davidoff AJ, Erten M, Shaffer T, et al.: Out-of-pocket health care expenditure burden for Medicare beneficiaries with cancer. Cancer 119 (6): 1257-65, 2013. [PUBMED Abstract]
- Langa KM, Fendrick AM, Chernew ME, et al.: Out-of-pocket health-care expenditures among older Americans with cancer. Value Health 7 (2): 186-94, 2004 Mar-Apr. [PUBMED Abstract]
- Soni A: Trends in the Five Most Costly Conditions among the U.S. Civilian Institutionalized Population, 2002 and 2012. Statistical Brief 470. Rockville, Md: Agency for Healthcare Research and Quality, 2015. Available online. Last accessed May 28, 2024.
- Bradley CJ, Yabroff KR, Warren JL, et al.: Trends in the Treatment of Metastatic Colon and Rectal Cancer in Elderly Patients. Med Care 54 (5): 490-7, 2016. [PUBMED Abstract]
- Shih YC, Smieliauskas F, Geynisman DM, et al.: Trends in the Cost and Use of Targeted Cancer Therapies for the Privately Insured Nonelderly: 2001 to 2011. J Clin Oncol 33 (19): 2190-6, 2015. [PUBMED Abstract]
- Conti RM, Fein AJ, Bhatta SS: National trends in spending on and use of oral oncologics, first quarter 2006 through third quarter 2011. Health Aff (Millwood) 33 (10): 1721-7, 2014. [PUBMED Abstract]
- Gordon N, Stemmer SM, Greenberg D, et al.: Trajectories of Injectable Cancer Drug Costs After Launch in the United States. J Clin Oncol 36 (4): 319-325, 2018. [PUBMED Abstract]
- Shih YT, Xu Y, Liu L, et al.: Rising Prices of Targeted Oral Anticancer Medications and Associated Financial Burden on Medicare Beneficiaries. J Clin Oncol 35 (22): 2482-2489, 2017. [PUBMED Abstract]
- 2016 Biennial Health Insurance Survey. New York, NY: The Commonwealth Fund, 2017. Available online. Last accessed May 28, 2024.
- 2017 Employer Health Benefits Survey. San Francisco, Calif: Henry J. Kaiser Family Foundation, 2017. Available online. Last accessed May 28, 2024.
- Tucker-Seeley RD, Yabroff KR: Minimizing the "financial toxicity" associated with cancer care: advancing the research agenda. J Natl Cancer Inst 108 (5): , 2016. [PUBMED Abstract]
- de Souza JA, Yap B, Ratain MJ, et al.: User beware: we need more science and less art when measuring financial toxicity in oncology. J Clin Oncol 33 (12): 1414-5, 2015. [PUBMED Abstract]
- Smith R, Clarke L, Berry K, et al.: A comparison of methods for linking health insurance claims with clinical records from a large cancer registry. [Abstract] Med Decis Making 21 (6): 530, 2001.
- Fay S, Hurst E, White MJ: The household bankruptcy decision. Am Econ Rev 92 (3): 706-18, 2002.
- Banegas MP, Guy GP, de Moor JS, et al.: For Working-Age Cancer Survivors, Medical Debt And Bankruptcy Create Financial Hardships. Health Aff (Millwood) 35 (1): 54-61, 2016. [PUBMED Abstract]
- Yabroff KR, Dowling EC, Guy GP, et al.: Financial Hardship Associated With Cancer in the United States: Findings From a Population-Based Sample of Adult Cancer Survivors. J Clin Oncol 34 (3): 259-67, 2016. [PUBMED Abstract]
- Chang S, Long SR, Kutikova L, et al.: Estimating the cost of cancer: results on the basis of claims data analyses for cancer patients diagnosed with seven types of cancer during 1999 to 2000. J Clin Oncol 22 (17): 3524-30, 2004. [PUBMED Abstract]
- Ell K, Xie B, Wells A, et al.: Economic stress among low-income women with cancer: effects on quality of life. Cancer 112 (3): 616-25, 2008. [PUBMED Abstract]
- Jagsi R, Pottow JA, Griffith KA, et al.: Long-term financial burden of breast cancer: experiences of a diverse cohort of survivors identified through population-based registries. J Clin Oncol 32 (12): 1269-76, 2014. [PUBMED Abstract]
- Meisenberg BR, Varner A, Ellis E, et al.: Patient Attitudes Regarding the Cost of Illness in Cancer Care. Oncologist 20 (10): 1199-204, 2015. [PUBMED Abstract]
- Meneses K, Azuero A, Hassey L, et al.: Does economic burden influence quality of life in breast cancer survivors? Gynecol Oncol 124 (3): 437-43, 2012. [PUBMED Abstract]
- Ramsey S, Blough D, Kirchhoff A, et al.: Washington State cancer patients found to be at greater risk for bankruptcy than people without a cancer diagnosis. Health Aff (Millwood) 32 (6): 1143-52, 2013. [PUBMED Abstract]
- Shankaran V, Jolly S, Blough D, et al.: Risk factors for financial hardship in patients receiving adjuvant chemotherapy for colon cancer: a population-based exploratory analysis. J Clin Oncol 30 (14): 1608-14, 2012. [PUBMED Abstract]
- Regenbogen SE, Veenstra CM, Hawley ST, et al.: The personal financial burden of complications after colorectal cancer surgery. Cancer 120 (19): 3074-81, 2014. [PUBMED Abstract]
- Veenstra CM, Regenbogen SE, Hawley ST, et al.: A composite measure of personal financial burden among patients with stage III colorectal cancer. Med Care 52 (11): 957-62, 2014. [PUBMED Abstract]
- Wan Y, Gao X, Mehta S, et al.: Indirect costs associated with metastatic breast cancer. J Med Econ 16 (10): 1169-78, 2013. [PUBMED Abstract]
- Zafar SY, Peppercorn JM, Schrag D, et al.: The financial toxicity of cancer treatment: a pilot study assessing out-of-pocket expenses and the insured cancer patient's experience. Oncologist 18 (4): 381-90, 2013. [PUBMED Abstract]
- Zajacova A, Dowd JB, Schoeni RF, et al.: Employment and income losses among cancer survivors: Estimates from a national longitudinal survey of American families. Cancer 121 (24): 4425-32, 2015. [PUBMED Abstract]
- Finkelstein EA, Tangka FK, Trogdon JG, et al.: The personal financial burden of cancer for the working-aged population. Am J Manag Care 15 (11): 801-6, 2009. [PUBMED Abstract]
- Jagsi R, Ward KC, Abrahamse PH, et al.: Unmet need for clinician engagement regarding financial toxicity after diagnosis of breast cancer. Cancer 124 (18): 3668-3676, 2018. [PUBMED Abstract]
- Meisenberg BR: The financial burden of cancer patients: time to stop averting our eyes. Support Care Cancer 23 (5): 1201-3, 2015. [PUBMED Abstract]
- Huntington SF, Weiss BM, Vogl DT, et al.: Financial toxicity in insured patients with multiple myeloma: a cross-sectional pilot study. Lancet Haematol 2 (10): e408-16, 2015. [PUBMED Abstract]
Factores de riesgo relacionados con la toxicidad financiera
Se determinó que hay numerosos factores relacionados con la enfermedad, los aspectos sociodemográficos y el seguro médico que contribuyen a elevar el riesgo de toxicidad financiera en los pacientes y sobrevivientes de cáncer.
Factores de riesgo relacionados con la enfermedad y el tratamiento
Se ha demostrado que los pacientes con cáncer en estadio avanzado, cáncer que requiere quimioterapia o radioterapia y que presentan comorbilidades presentan un riesgo más alto de dificultades financieras después del diagnóstico, comparados con los pacientes sin estas características.[1-4] En un estudio de 1556 sobrevivientes de cáncer identificados en la National Health Interview Survey (NHIS) de 2010, en el que los sobrevivientes respondieron a una pregunta específica de la encuesta para evaluar la carga financiera, la probabilidad de que notificaran una carga financiera fue mayor cuando recibían quimioterapia (47,2 vs. 30,8 %; P < 0,001), radioterapia (44,7 vs. 31,4 %; P < 0,001) y presentaban cánceres recidivantes o múltiples (40,9 vs. 33,7 %, P < 0,049).[3]
Se observó un paralelo similar en un análisis en el que se emplearon datos del componente familiar de la Medical Expenditures Panel Survey (MEPS) de 2008–2010, que midió la pérdida de empleo y productividad en las personas con y sin cáncer.[1] En este estudio, los sobrevivientes con enfermedad más maligna (es decir, cáncer recidivante, cánceres múltiples, cánceres de pronóstico precario) presentaron las tasas de pérdida de productividad más altas, en comparación con las personas sin cáncer. En particular, la probabilidad de que las personas con cánceres relacionados con supervivencia breve estuvieran empleadas fue menor (66,8 vs. 81,4 %; P < 0,0001), y la probabilidad de que tuvieran que afrontar limitaciones en su capacidad de participar en actividades del hogar, el trabajo o la institución educativa fue mayor (17,5 vs. 8,5 %; P < 0,001) que en las personas sin cáncer. La productividad en los sobrevivientes de cáncer de mama, próstata, cáncer colorrectal y otros cánceres únicos no disminuyó tanto como la productividad de quienes tenían una enfermedad de riesgo más alto.
En otro estudio se usaron datos de varios años de la MEPS (2008‒2013) para evaluar la relación entre los antecedentes de cáncer, las afecciones crónicas y las pérdidas de productividad.[5] Los adultos sobrevivientes de cáncer fueron significativamente más propensos a presentar afecciones crónicas, como cardiopatías, diabetes, asma y artritis, que los adultos sin antecedentes de cáncer. También, fueron más propensos a tener varias afecciones crónicas. Los sobrevivientes de cáncer que presentaban varias afecciones crónicas tuvieron más probabilidades de estar limitados en su capacidad para trabajar que los sobrevivientes de cáncer sin estas afecciones. Entre los sobrevivientes de cáncer, aquellos con 4 afecciones crónicas o más presentaron una pérdida de productividad anual de $9099 (intervalo de confianza [IC], 95 %, $7224‒$10 973) en comparación con aquellos sin otras afecciones crónicas (en dólares de 2013).
Las terapias dirigidas al cáncer y la presencia de comorbilidades también se relacionaron con un gasto por cuenta propia más alto en la población de Medicare. En un estudio que utilizó datos de la Medicare Current Beneficiary Survey obtenidos de las solicitudes de reintegros de Medicare (1997–2007), la media de 2 años del gasto por cuenta propia fue de $1526 más alta para los pacientes que recibían quimioterapia y $1470 más alta para los pacientes que recibían radioterapia, en comparación con los pacientes sin tratamiento (P < 0,01).[6]
En estos estudios se indica que los sobrevivientes de cáncer de distintas edades con cáncer en estadio avanzado, con cáncer recidivante o con tipos de cáncer que requieren tratamiento (posible marcador de enfermedad en estadio más avanzado) tienen mayores probabilidades de afrontar un gasto por cuenta propia más alto y correr un riesgo más elevado de dificultades financieras. Los gastos del tratamiento de afecciones crónicas junto con la imposibilidad de recuperar el empleo y el ingreso a causa de una enfermedad progresiva y el debilitamiento pueden contribuir al vínculo entre la enfermedad progresiva y una carga financiera creciente.
Factores de riesgo sociodemográficos
Edad
En numerosos estudios se demostró de forma invariable que hay una conexión entre el diagnóstico de cáncer a una edad temprana y el riesgo más alto de distintos tipos de dificultades financieras.[3,7-11] Cuando se presenta un problema de salud que conmociona como el cáncer, las personas más jóvenes, en particular, son más vulnerables a las dificultades financieras por la falta de ahorros y activos, además de tener otras obligaciones monetarias que deben satisfacer (por ejemplo, la atención de sus hijos). De hecho, los sobrevivientes más jóvenes no cuentan con la protección que ofrece Medicare; cuando no poseen cobertura de seguro médico o tienen un plan con montos deducibles altos están en riesgo de sufrir de toxicidad financiera.
En un estudio en población con y sin cáncer del occidente del estado de Washington, se observaron las tasas de bancarrota más altas tanto en los sobrevivientes de cáncer como en el grupo de control sin cáncer en quienes tenían entre 20 y 34 años de edad (10,06 y 3,15 por 1000 años-persona, respectivamente); por otra parte, se observaron las tasas más bajas en los sobrevivientes de cáncer y el grupo de control en quienes tenían entre 80 y 90 años de edad (0,94 y 0,57 por 1000 años-persona, respectivamente).[7] En particular, el riesgo relativo de declararse en bancarrota para los sobrevivientes de cáncer versus el grupo de control aumentaba mientras más jóvenes eran las personas. En otros estudios se demuestra de forma similar que los jóvenes con cáncer corren mayor riesgo de tener dificultades financieras.[3,9]
En un análisis de datos de 1202 adultos sobrevivientes de cáncer identificados en la encuesta de 2011 de MEPS Experiences with Cancer, las dificultades financieras materiales (que se definen como bancarrota, préstamos, deudas, imposibilidad de pagar por la atención médica, o privarse de otros gastos) fue más común entre los sobrevivientes de cáncer menores de 65 años, en comparación con los de 65 o más años (28,4 % vs. 13,8 %; P < 0,001).[10] En un estudio de 4719 adultos sobrevivientes de cáncer de 18 a 64 años que respondieron a la encuesta Livestrong de 2012, se registró una tasa mayor de deuda y bancarrota entre los sobrevivientes de 45 a 54 años (riesgo relativo [RR], 1,66; P < 0,001) y de 18 a 44 años (oportunidad relativa [OR], 2,07; P < 0,001) en comparación con sobrevivientes de 55 a 64 años.[8]
A partir de evidencia creciente se indica que los sobrevivientes adultos de cánceres infantiles quizá sean más vulnerables a las dificultades financieras.[11,12] Un diagnóstico de cáncer en la infancia puede obstaculizar el desarrollo físico, emocional y mental e interrumpir la educación y limitar las posibilidades de empleo. Los sobrevivientes de cáncer infantil también enfrentan un riesgo elevado de un segundo cáncer y otros efectos tardíos y duraderos de su tratamiento. En la investigación del Childhood Cancer Survivor Study se observó que era más probable que los adultos sobrevivientes de cánceres infantiles gastaran al menos un 10 % de sus ingresos anuales en costos médicos por cuenta propia que sus hermanos (10,2 vs. 2,9 %; P <0,001).[12]
No obstante, las dificultades financieras entre los pacientes más jóvenes no solo se deben al gasto por cuenta propia más elevado de la atención médica relacionada con el cáncer. En un estudio en el que se emplearon datos de la encuesta MEPS de 2001–2008, una proporción más alta de personas de 55 a 64 años notificaron un gasto del 20 % o más de su ingreso en atención médica y primas, en comparación con las personas más jóvenes, de 18 a 39 años (10,1 % vs. 7,1 %; P = 0,05). Esta diferencia parece indicar que el gasto por cuenta propia alto no es lo único que conlleva a las dificultades financieras.
Ingresos
Además, es de prever que los pacientes de cáncer con ingresos familiares más bajos estén en mayor riesgo de afrontar dificultades financieras por el tratamiento. No se identificó con claridad el límite en que se produce un aumento notable en las dificultades financieras porque el ingreso anual familiar se clasificó de formas distintas en los estudios. Por ejemplo, en un estudio con pacientes de cáncer (18 a 64 años de edad), identificados a partir de la encuesta Livestrong de 2012, los ingresos entre $41 000 y $80 000, y de $40 000 o menos se vincularon con un aumento en el riesgo de solicitar préstamos o de incurrir en deudas, en comparación con los ingresos de $81 000 o más (OR, 2,46 y 3,52, respectivamente; P < 0,0001).
En otros estudios se observó un riesgo más alto de dificultades financieras en las personas con ingresos familiares inferiores a $50 000 o $20 000.[9,13] A pesar de esto, hasta la fecha no hay consenso en cuanto a un ingreso absoluto por debajo del cual los pacientes hacen frente a un mayor riesgo de dificultades financieras. Asimismo, se corrobora esta relación en la población de Medicare, ya que el ingreso más alto (como porcentaje por encima del nivel federal de pobreza) ofrece cierta protección contra la carga de un elevado gasto por cuenta propia.[6]
Raza y etnia
Se observa un fuerte vínculo de la raza y la etnia con las disparidades en los desenlaces de salud relacionados con el cáncer, incluso de la supervivencia.[14,15] En varios estudios se analizaron las experiencias de personas de grupos raciales o étnicos minoritarios en relación con las dificultades financieras tras el diagnóstico de cáncer.[16-18]
En un estudio a partir de los datos de 3242 sobrevivientes de cáncer de pulmón y cáncer colorrectal que participaron en el Cancer Care Outcomes Research and Surveillance Consortium Study (CanCORS), se relacionó la raza afroamericana con un riesgo más alto de carga económica autonotificada por los pacientes de cáncer colorrectal, en comparación con la raza blanca (OR, 1,69; IC 95 %, 1,24–2,30), una vez que los investigadores efectuaron ajustes por otros factores sociodemográficos y clínicos.[17] Esta relación no se observó en los sobrevivientes hispanos con cáncer de pulmón o cáncer colorrectal, ni en los sobrevivientes afroamericanos con cáncer de pulmón.
En otra encuesta poblacional de 3133 mujeres con cáncer de mama, las mujeres de habla hispana presentaron un riesgo más alto de problemas económicos en comparación con las mujeres blancas (OR, 2,76; P = 0,006). En las mujeres latinas de habla inglesa y las mujeres afroamericanas no hubo un aumento de este riesgo.[16] Además, en el mismo estudio, la probabilidad de que las mujeres afroamericanas y las mujeres latinas de habla inglesa notificaran al menos una privación a causa del cáncer de mama (es decir, incumplimiento terapéutico por motivos económicos o dificultades generalizadas a causa de los gastos médicos) fue más alta, en comparación con las mujeres blancas (OR, 2,62; P < 0,001 y OR, 2,17; P < 0,017, respectivamente), pero este vínculo no se observó en las mujeres de habla hispana.
En ambos análisis se ajustaron las principales variables demográficas que podrían también influir en el riesgo de dificultades financieras, entre ellas: el ingreso, la edad, el estado civil y el nivel educativo. Estos fuertes vínculos entre el grupo minoritario racial o étnico y las dificultades financieras no se comprobaron en otros estudios. No obstante, estos hallazgos indican la necesidad de llevar a cabo más estudios sobre este tema en sobrevivientes de cáncer.
Empleo
La pérdida de productividad y empleo se puede considerar un factor de riesgo (predictivo) de toxicidad financiera y también una medición para determinar la toxicidad financiera (desenlace). En varios estudios se denota que los pacientes de cáncer sufren pérdida laboral, dificultad para regresar al trabajo, reducción de ingresos y pérdida general de productividad como resultado del diagnóstico de cáncer.[1,18-20] Aunque la pérdida de empleo y de productividad se pueden considerar un desenlace económico desfavorable de por sí, también se comprobó que la pérdida de empleo es un factor de riesgo para otras dificultades materiales como el endeudamiento y la bancarrota, mientras que la jubilación es un factor de protección.[8,10]
En un análisis de datos de 1202 adultos sobrevivientes de cáncer del cuestionario MEPS Experiences with Cancer de 2011, el cambio de empleo después del diagnóstico (cambiar a un trabajo de tiempo parcial y tomarse licencias prolongadas) se vinculó con un aumento sustancial en el riesgo de dificultades financieras, en comparación con la ausencia de cambios (49,1 % vs. 20,2 %; P < 0,001).[10] En particular, para la población más joven en edad laboral, la pérdida de empleo tal vez sea un paso intermedio entre el diagnóstico de cáncer y la toxicidad financiera.
En comparación con las personas sin cáncer, los sobrevivientes de cáncer tienen mayor probabilidad de notificar incapacidad laboral o limitación en la cantidad o el tipo de trabajo que pueden realizar, tanto a corto plazo (1 año) como a largo plazo (11 años o más) después del diagnóstico.[21-27] El cálculo de personas desempleadas usualmente indica que de un 20 % a un 30 % de personas empleadas antes del diagnóstico de cáncer no vuelve a trabajar después del diagnóstico.[28] Las personas con bajos ingresos, afiliación a una minoría racial o étnica, o enfermedad en estadio avanzado tuvieron una probabilidad más baja de volver a trabajar.[29] En varios estudios se observó que fue menos probable que las personas que recibieron quimioterapia volvieran a trabajar. Quizás debido a los efectos secundarios a largo plazo de la terapia o a que los empleadores no hicieran adaptaciones laborales para que estas personas pudieran desempeñar su trabajo durante el tratamiento.[27,30-33] Las personas sometidas a procedimientos quirúrgicos más radicales también estaban en riesgo de renunciar al trabajo o rechazar un empleo.[34-36] En los pacientes con cáncer, incluso aquellos tratados en el entorno paliativo, el trabajo promueve una sensación de normalidad y control durante y después del tratamiento, además de que proporciona ingresos y beneficios de seguro médico.[37,38]
Seguro médico
Los pacientes que no poseen cobertura médica están en alto riesgo de sufrir numerosas experiencias adversas, entre estas, grandes dificultades financieras, en especial en una época de aumentos acelerados en los costos de la atención oncológica. Pero contar con seguro médico no resguarda por completo a los asegurados de los gastos por cuenta propia elevados de los servicios de atención médica.
En la población de Medicare, el acceso al seguro complementario y a los planes de la Parte D de Medicare han ayudado, en parte, a resguardar a los pacientes de la carga del gasto por cuenta propia. En un análisis de los datos de la MEPS de 2002–2010, los costos de las recetas de tratamiento ambulatorio para adultos mayores de 65 años de edad disminuyeron en un 43 % al iniciarse los planes de la Parte D de Medicare, mientras que los gastos por cuenta propia de medicamentos recetados en el mismo período no disminuyeron de igual manera para los pacientes más jóvenes (aún no aptos para recibir Medicare).[39] En otro estudio se halló que el seguro complementario redujo el riesgo de incurrir en gastos por cuenta propia altos de la atención oncológica para los beneficiarios de Medicare de edad más avanzada.[6] Se desconoce si estas protecciones contra un nivel alto de gastos por cuenta propia se traducen en otras reducciones materiales de las dificultades financieras, el sufrimiento financiero, la deuda y la bancarrota.
A medida que se incrementa el número de medicamentos anticancerosos de administración oral de precio alto, también aumentan las diferencias en la cobertura para los beneficiarios de Medicare en cuanto a los medicamentos de administración por infusión y por vía oral. De manera específica, la Parte D de Medicare, que cubre los medicamentos de administración oral o de autoadministración, acarrea un costo compartido muy alto para los pacientes que reciben medicamentos anticancerosos y no tiene un límite de gasto por cuenta propia. En un estudio se observó que el precio contemplado en la Parte D de Medicare de una sola receta de algunos de los medicamentos anticancerosos más comunes (por ejemplo, lenalidomida, ibrutinib, palbociclib o enzalutamida) corresponde a más de $3000 que el paciente debe cubrir por cuenta propia. El gasto acumulado durante un año excedería los $10 000 para casi todos estos medicamentos.[40] En un estudio sobre las tarifas de servicios de los beneficiarios de Medicare tratados en cualquiera de los de 11 centros evaluados en varias partes del país, se encontró que casi 1 de cada 3 beneficiarios no comenzó el medicamento de administración oral prescrito en el transcurso de los primeros 90 días posteriores a la fecha de la receta médica.[41] En ese estudio, la tasa de iniciación fue un 35 % inferior entre las personas que no contaban con subsidios que reducían su gasto por cuenta propia (RR ajustado, 0,65; IC 95 %, 0,52–0,81), lo que indica que el costo afecta el momento de inicio de la administración del medicamento.
La repercusión del tipo de seguro en el riesgo de dificultades financieras en los pacientes menores de 65 años de edad no se ha investigado en detalle. En un estudio se observó que los pacientes con seguro médico público (Medicaid o Medicare) presentan un riesgo más alto de dificultades financieras en comparación con los pacientes que contratan cobertura médica privada (OR, 1,95; P < 0,0001).[8] Sin embargo, es posible que el seguro médico público se relacione con ahorros y activos bajos y, por ende, aumente la vulnerabilidad económica; factores no controlados en este análisis.
Bibliografía
- Dowling EC, Chawla N, Forsythe LP, et al.: Lost productivity and burden of illness in cancer survivors with and without other chronic conditions. Cancer 119 (18): 3393-401, 2013. [PUBMED Abstract]
- Allaire BT, Ekwueme DU, Guy GP, et al.: Medical Care Costs of Breast Cancer in Privately Insured Women Aged 18-44 Years. Am J Prev Med 50 (2): 270-7, 2016. [PUBMED Abstract]
- Kent EE, Forsythe LP, Yabroff KR, et al.: Are survivors who report cancer-related financial problems more likely to forgo or delay medical care? Cancer 119 (20): 3710-7, 2013. [PUBMED Abstract]
- Regenbogen SE, Veenstra CM, Hawley ST, et al.: The personal financial burden of complications after colorectal cancer surgery. Cancer 120 (19): 3074-81, 2014. [PUBMED Abstract]
- Guy GP, Yabroff KR, Ekwueme DU, et al.: Economic Burden of Chronic Conditions Among Survivors of Cancer in the United States. J Clin Oncol 35 (18): 2053-2061, 2017. [PUBMED Abstract]
- Davidoff AJ, Erten M, Shaffer T, et al.: Out-of-pocket health care expenditure burden for Medicare beneficiaries with cancer. Cancer 119 (6): 1257-65, 2013. [PUBMED Abstract]
- Ramsey S, Blough D, Kirchhoff A, et al.: Washington State cancer patients found to be at greater risk for bankruptcy than people without a cancer diagnosis. Health Aff (Millwood) 32 (6): 1143-52, 2013. [PUBMED Abstract]
- Banegas MP, Guy GP, de Moor JS, et al.: For Working-Age Cancer Survivors, Medical Debt And Bankruptcy Create Financial Hardships. Health Aff (Millwood) 35 (1): 54-61, 2016. [PUBMED Abstract]
- Shankaran V, Jolly S, Blough D, et al.: Risk factors for financial hardship in patients receiving adjuvant chemotherapy for colon cancer: a population-based exploratory analysis. J Clin Oncol 30 (14): 1608-14, 2012. [PUBMED Abstract]
- Yabroff KR, Dowling EC, Guy GP, et al.: Financial Hardship Associated With Cancer in the United States: Findings From a Population-Based Sample of Adult Cancer Survivors. J Clin Oncol 34 (3): 259-67, 2016. [PUBMED Abstract]
- Nathan PC, Henderson TO, Kirchhoff AC, et al.: Financial Hardship and the Economic Effect of Childhood Cancer Survivorship. J Clin Oncol 36 (21): 2198-2205, 2018. [PUBMED Abstract]
- Nipp RD, Kirchhoff AC, Fair D, et al.: Financial Burden in Survivors of Childhood Cancer: A Report From the Childhood Cancer Survivor Study. J Clin Oncol 35 (30): 3474-3481, 2017. [PUBMED Abstract]
- Chino F, Peppercorn J, Taylor DH, et al.: Self-reported financial burden and satisfaction with care among patients with cancer. Oncologist 19 (4): 414-20, 2014. [PUBMED Abstract]
- Sharrocks K, Spicer J, Camidge DR, et al.: The impact of socioeconomic status on access to cancer clinical trials. Br J Cancer 111 (9): 1684-7, 2014. [PUBMED Abstract]
- DiMartino LD, Birken SA, Mayer DK: The Relationship Between Cancer Survivors' Socioeconomic Status and Reports of Follow-up Care Discussions with Providers. J Cancer Educ 32 (4): 749-755, 2017. [PUBMED Abstract]
- Jagsi R, Pottow JA, Griffith KA, et al.: Long-term financial burden of breast cancer: experiences of a diverse cohort of survivors identified through population-based registries. J Clin Oncol 32 (12): 1269-76, 2014. [PUBMED Abstract]
- Pisu M, Kenzik KM, Oster RA, et al.: Economic hardship of minority and non-minority cancer survivors 1 year after diagnosis: another long-term effect of cancer? Cancer 121 (8): 1257-64, 2015. [PUBMED Abstract]
- Jagsi R, Ward KC, Abrahamse PH, et al.: Unmet need for clinician engagement regarding financial toxicity after diagnosis of breast cancer. Cancer 124 (18): 3668-3676, 2018. [PUBMED Abstract]
- Whitney RL, Bell JF, Reed SC, et al.: Predictors of financial difficulties and work modifications among cancer survivors in the United States. J Cancer Surviv 10 (2): 241-50, 2016. [PUBMED Abstract]
- Palmer JD, Patel TT, Eldredge-Hindy H, et al.: Patients Undergoing Radiation Therapy Are at Risk of Financial Toxicity: A Patient-based Prospective Survey Study. Int J Radiat Oncol Biol Phys 101 (2): 299-305, 2018. [PUBMED Abstract]
- Yabroff KR, Lawrence WF, Clauser S, et al.: Burden of illness in cancer survivors: findings from a population-based national sample. J Natl Cancer Inst 96 (17): 1322-30, 2004. [PUBMED Abstract]
- Ekenga CC, Pérez M, Margenthaler JA, et al.: Early-stage breast cancer and employment participation after 2 years of follow-up: A comparison with age-matched controls. Cancer 124 (9): 2026-2035, 2018. [PUBMED Abstract]
- Blinder VS, Patil S, Thind A, et al.: Return to work in low-income Latina and non-Latina white breast cancer survivors: a 3-year longitudinal study. Cancer 118 (6): 1664-74, 2012. [PUBMED Abstract]
- Jagsi R, Hawley ST, Abrahamse P, et al.: Impact of adjuvant chemotherapy on long-term employment of survivors of early-stage breast cancer. Cancer 120 (12): 1854-62, 2014. [PUBMED Abstract]
- Earle CC, Chretien Y, Morris C, et al.: Employment among survivors of lung cancer and colorectal cancer. J Clin Oncol 28 (10): 1700-5, 2010. [PUBMED Abstract]
- Veenstra CM, Regenbogen SE, Hawley ST, et al.: Association of Paid Sick Leave With Job Retention and Financial Burden Among Working Patients With Colorectal Cancer. JAMA 314 (24): 2688-90, 2015 Dec 22-29. [PUBMED Abstract]
- McLennan V, Ludvik D, Chambers S, et al.: Work after prostate cancer: a systematic review. J Cancer Surviv 13 (2): 282-291, 2019. [PUBMED Abstract]
- Mujahid MS, Janz NK, Hawley ST, et al.: Racial/ethnic differences in job loss for women with breast cancer. J Cancer Surviv 5 (1): 102-11, 2011. [PUBMED Abstract]
- Tevaarwerk AJ, Lee JW, Terhaar A, et al.: Working after a metastatic cancer diagnosis: Factors affecting employment in the metastatic setting from ECOG-ACRIN's Symptom Outcomes and Practice Patterns study. Cancer 122 (3): 438-46, 2016. [PUBMED Abstract]
- Alleaume C, Bendiane MK, Bouhnik AD, et al.: Chronic neuropathic pain negatively associated with employment retention of cancer survivors: evidence from a national French survey. J Cancer Surviv 12 (1): 115-126, 2018. [PUBMED Abstract]
- Blinder V, Eberle C, Patil S, et al.: Women With Breast Cancer Who Work For Accommodating Employers More Likely To Retain Jobs After Treatment. Health Aff (Millwood) 36 (2): 274-281, 2017. [PUBMED Abstract]
- Blinder V, Patil S, Eberle C, et al.: Early predictors of not returning to work in low-income breast cancer survivors: a 5-year longitudinal study. Breast Cancer Res Treat 140 (2): 407-16, 2013. [PUBMED Abstract]
- Mujahid MS, Janz NK, Hawley ST, et al.: The impact of sociodemographic, treatment, and work support on missed work after breast cancer diagnosis. Breast Cancer Res Treat 119 (1): 213-20, 2010. [PUBMED Abstract]
- Jagsi R, Abrahamse PH, Lee KL, et al.: Treatment decisions and employment of breast cancer patients: Results of a population-based survey. Cancer 123 (24): 4791-4799, 2017. [PUBMED Abstract]
- Dahl S, Loge JH, Berge V, et al.: Influence of radical prostatectomy for prostate cancer on work status and working life 3 years after surgery. J Cancer Surviv 9 (2): 172-9, 2015. [PUBMED Abstract]
- Dahl S, Steinsvik EA, Dahl AA, et al.: Return to work and sick leave after radical prostatectomy: a prospective clinical study. Acta Oncol 53 (6): 744-51, 2014. [PUBMED Abstract]
- Blinder VS, Murphy MM, Vahdat LT, et al.: Employment after a breast cancer diagnosis: a qualitative study of ethnically diverse urban women. J Community Health 37 (4): 763-72, 2012. [PUBMED Abstract]
- Glare PA, Nikolova T, Alickaj A, et al.: Work Experiences of Patients Receiving Palliative Care at a Comprehensive Cancer Center: Exploratory Analysis. J Palliat Med 20 (7): 770-773, 2017. [PUBMED Abstract]
- Kircher SM, Johansen ME, Nimeiri HS, et al.: Impact of Medicare Part D on out-of-pocket drug costs and medical use for patients with cancer. Cancer 120 (21): 3378-84, 2014. [PUBMED Abstract]
- Dusetzina SB: Your Money or Your Life - The High Cost of Cancer Drugs under Medicare Part D. N Engl J Med 386 (23): 2164-2167, 2022. [PUBMED Abstract]
- Dusetzina SB, Huskamp HA, Rothman RL, et al.: Many Medicare Beneficiaries Do Not Fill High-Price Specialty Drug Prescriptions. Health Aff (Millwood) 41 (4): 487-496, 2022. [PUBMED Abstract]
Repercusiones de la toxicidad financiera para los pacientes de cáncer
En varios estudios retrospectivos de cohortes y estudios transversales se investigaron las conexiones entre la carga financiera de la atención oncológica y el cumplimiento terapéutico, la calidad de vida, la satisfacción con la atención, el endeudamiento, la declaración de bancarrota y los desenlaces en materia de salud. Los estudios de cohortes y los estudios transversales tienden a sufrir sesgos inherentes al diseño; por lo tanto, estos hallazgos se deben interpretar con cautela. Hasta el momento, no hay evidencia de ensayos clínicos aleatorizados controlados para guiar a los pacientes y médicos en cuanto a los desenlaces relacionados con la toxicidad financiera en las personas con cáncer.
Acceso y cumplimiento con el tratamiento
En varios estudios retrospectivos de cohorte se evaluó el efecto que tenían los montos de los copagos de las recetas de antineoplásicos en el cumplimiento terapéutico por parte del paciente.[1,2]
En un estudio transversal con datos de 2011 a 2014 de la National Health Interview Survey, se encontró que era más probable que las personas de 18 a 64 años con un diagnóstico reciente o previo de cáncer informaran que habían cambiado el uso de medicamentos recetados (por ejemplo, no usaran las recetas u omitieran dosis) por razones financieras que las personas sin antecedentes de cáncer.[3] En otro estudio realizado entre 2002 y 2011, se analizó el vínculo entre el copago de imatinib y el cumplimiento farmacológico de los pacientes con leucemia mieloide crónica mediante datos obtenidos de las solicitudes de reintegro del plan médico de MarketScan.[1] Durante el período de estudio, los copagos mensuales para el imatinib oscilaron entre $0 y $4792, con una media de $108 y una mediana de $30. Los pacientes con el cuantil más alto de copagos mensuales para el imatinib (media, $53) comparados con los pacientes con el cuantil más bajo (media, $17) tuvieron un cociente de riesgos (CR) ajustado con significación estadística de 1,70 (intervalo de confianza (IC) 95 %, 1,30–2,22) de interrumpir el imatinib durante los primeros 180 días de tratamiento.[1] De forma similar, los pacientes con copagos más altos para el imatinib (vs. el grupo con el copago más bajo) tuvieron un CR ajustado de 1,42 (IC 95 %, 1,19–1,69) por incumplimiento de la terapia con imatinib.[1]
En otros estudios se examinó el vínculo entre los montos de los copagos para la terapia endocrina adyuvante, los inhibidores de la aromatasa, el tamoxifeno, y el incumplimiento de las mujeres con cáncer de mama.[2,4,5] Los estudios han sido relativamente congruentes para mostrar que, en los niveles más altos de copago, los pacientes de cáncer tienen menos probabilidades de tomar a diario medicamentos relacionados con su cáncer (incumplimiento) o de suspender sus medicamentos a largo plazo (uso discontinuo). Es posible que el menor cumplimiento terapéutico con los medicamentos contra el cáncer sea peor cuando se considera el gasto por cuenta propia total de todos los medicamentos recetados que toma el paciente.[5]
En un estudio de encuesta transversal de pacientes adultos (N = 300) que recibían tratamiento de cáncer en el Duke Cancer Institute se halló que el 16 % de los pacientes notificaron sufrimiento financiero abrumador, el 27 % notificaron incumplimiento farmacológico y el 4,67 % notificaron incumplimiento quimioterapéutico.[6] Entre los pacientes que notificaron incumplimiento farmacológico, el 14 % señalaron que omitieron dosis de los medicamentos para prolongar la receta, el 11 % afirmaron haber tomado menos medicamentos de los recetados para prolongar la receta, y el 22 % indicaron que no compraron los medicamentos recetados a causa del costo.[6] Entre los pacientes que notificaron incumplimiento quimioterapéutico, el 1 % señalaron que omitieron dosis de quimioterapia para prolongar la receta, el 1,67 % tomaron menos quimioterapia para prolongar la receta, y el 3,33 % indicaron que no compraron la receta de quimioterapia por el costo.
Es más, en este estudio también se halló un aumento en la probabilidad de incumplimiento en relación con las siguientes características:
- Explicación previa sobre los gastos por cuenta propia (oportunidad relativa [OR] ajustada, 2,58; IC 95 %, 1,14–5,85).
- Carga financiera mayor que la anticipada (OR ajustada, 2,90; IC 95 %, 1,42–5,89).
- Sufrimiento financiero elevado (OR ajustada, 1,64; IC 95 %, 1,38–1,96).
La cobertura de un seguro privado se relacionó con un menor riesgo de incumplimiento de significación estadística (OR ajustada, 0,31; IC 95 %, 0,14–0,72).
En un estudio transversal de cohortes con 10 508 pacientes que iniciaron quimioterapia oral entre 2007 y 2009 se examinó el vínculo entre las tasas de abandono de la terapia recetada y el costo compartido.[7] Se definió el abandono terapéutico como un lapso mayor de 90 días entre las solicitudes de reintegro por receta médica. En un análisis ajustado se determinó que las solicitudes de reintegro con costos compartidos de $251 a $350 tenían una probabilidad 2,3 veces mayor de abandono (IC 95 %, 1,59–3,36); de $351 a $500 una probabilidad de 3,28 veces mayor de abandono (IC 95 %, 2,20–4,88); y de más de $500 una probabilidad de 4,46 veces mayor de abandono (IC 95 %, 3,80–5,22), en comparación con el costo compartido de $100 o menos.[7] Además, en el estudio se identificó una proporción mucho más alta de pacientes que pagaron más de $500 en gastos por cuenta propia por su primera quimioterapia oral según su solicitud de reintegro en el grupo de Medicare, en comparación con el grupo con seguro comercial (45,5 % vs. 10,7 %; P <0,001).[7]
Las notificaciones esporádicas también indican que los pacientes con cáncer en estadio terminal están renunciando a la oportunidad de obtener dosis mortales de barbitúricos en estados con leyes de muerte digna porque el precio de estos medicamentos genéricos ha aumentado hasta aproximadamente $3000 para una receta común.[8]
Calidad de vida y calidad de atención percibida
En un estudio de cohorte prospectivo, observacional, poblacional y de sistemas de atención médica, se investigaron los vínculos entre la carga financiera, la calidad de vida y la calidad de atención percibida mediante el uso de datos del estudio Cancer Care Outcomes Research and Surveillance Consortium (CanCORS) II. La calidad de vida relacionada con la salud notificada por los pacientes se midió mediante el cuestionario EuroQol de cinco dimensiones (EQ-5D).
De 2003 a 2006, en el estudio CanCORS de los Estados Unidos se inscribieron pacientes dentro de los 3 meses posteriores a un diagnóstico de cáncer colorrectal o de pulmón. Para el estudio CanCORS II, entre los pacientes sobrevivientes de CanCORS, se seleccionó una subcohorte de pacientes sin enfermedad y una subcohorte de pacientes con enfermedad en estadio avanzado para volver a encuestarlos sobre su calidad de vida. La mediana de tiempo desde el diagnóstico fue de 7,3 años. En un análisis de modelo de ecuación estructural ajustado se descubrió que un sufrimiento financiero más alto se vinculaba de forma inversa con la calidad de vida relacionada con la salud (beta ajustada, -0,06 por categoría de carga; IC 95 %, -0,08 a -0,05); sin embargo, el sufrimiento financiero no se vinculó con la calidad de atención percibida (OR, 1,09; IC 95 %, 0,93–1,29).[9] Se asoció una menor calidad de atención percibida con una calidad de vida relacionada con la salud más desfavorable (OR, 0,85; IC 95 %, 0,79–0,92).[9] Es más, se estableció una relación muy sólida entre padecer de enfermedad en estadio avanzado y una calidad de vida relacionada con la salud más desfavorable (OR, -0,04; IC 95 %, -0,08 a -0,01), pero no se observó una relación con el sufrimiento financiero (OR, 1,25; IC 95 %, 0,79–1,98).[9]
En otro estudio de cohorte con datos de CanCORS [10] se observó que la presión financiera se vinculaba de forma inversa con la calidad de vida relacionada con la salud, y de forma directa con la carga de síntomas en los pacientes con diagnóstico de cáncer de pulmón o cáncer colorrectal. Entre los pacientes con cáncer de pulmón, las personas con menos de 12 meses de reservas monetarias para continuar con el estándar de vida acostumbrado notificaron un aumento en la carga de síntomas (diferencia media ajustada, 5,25; IC 95 %, 3,29–0,22), un aumento de dolor (diferencia media ajustada, 5,03; IC 95 %, 3,29–7,22) y una calidad de vida inferior (diferencia media ajustada, 4,70; IC 95 %, 2,82–6,58) en comparación con pacientes con más de 12 meses de reservas monetarias.[10] De forma similar, entre los pacientes de cáncer colorrectal, las personas con menos de 12 meses de reservas monetarias para continuar viviendo con el estándar de vida acostumbrado notificaron un aumento en la carga de síntomas (diferencia media ajustada, 5,31; IC 95 %, 3,58–7,04), un aumento de dolor (diferencia media ajustada, 3,45; IC 95 %, 1,25–5,66) y una calidad de vida inferior (diferencia media ajustada, 5,22; IC 95 %, 3,61–6,82) en comparación con pacientes con más de 12 meses de reservas monetarias.[10]
En varios estudios transversales se evaluó el efecto de la carga financiera de la atención oncológica en la calidad de vida del paciente. En el análisis de una encuesta en la que participaron 149 pacientes con cáncer en estadio avanzado en un hospital público del estado de Texas (n = 72) y en un centro oncológico integral (n = 77) se observó que la intensidad media del sufrimiento financiero era el doble en los pacientes que recibían tratamiento en un hospital público, en comparación con los pacientes tratados en un centro oncológico integral (en una escala de 0 = mejor a 10 = peor; 8 vs. 4; P = 0,0003).[11] Más del 30 % de los pacientes consideraban que el sufrimiento financiero era más grave que el estrés físico, emocional, social o familiar.[11] Además, las respuestas más frecuentes de los pacientes con cáncer en estadio avanzado en el hospital público con respecto al efecto del sufrimiento financiero en relación con el efecto del estrés social y familiar eran "muy de acuerdo", "de acuerdo" o "más o menos de acuerdo", en comparación con los pacientes que recibieron tratamiento en el centro oncológico integral (54 % vs. 33 %, P = 0,0085).[11] El sufrimiento financiero se correlacionó de forma inversa con la calidad de vida (r, -0,23; P = 0,0057).
En otro estudio se analizó la respuesta a la pregunta ¿Hasta qué punto causa el cáncer problemas financieros para usted y su familia? en 2108 pacientes de la National Health Interview Survey (NHIS) de 2010. Se halló que, en comparación con las personas que no notificaron ninguna carga financiera, era más probable que las personas que respondieron "mucho" (8,6 %) comunicaran las siguientes situaciones:[12]
- Mal estado de salud física (18,6 % vs. 4,3 %; P < 0,001).
- Mal estado de salud mental (8,3 % vs. 1,8 %; P < 0,001).
- Poca satisfacción derivada de las actividades y vínculos sociales (11,8 % vs. 3,6 %; P < 0,001).
- Menor probabilidad de indicar que la calidad de vida es al menos Buena (OR ajustada, 9,24; IC 95 %, 0,14–0,40).
A partir de los datos de la Medical Expenditure Panel Survey (MEPS) de 2011, en un estudio [13] se halló que entre los 1380 sobrevivientes de cáncer identificados, el 28,7 % notificaron una carga financiera relacionada con el cáncer. Además, al comparar a los sobrevivientes de cáncer que notificaron una carga financiera con los que no notificaron ninguna carga financiera se observaron los siguientes desenlaces:[13]
- Un puntaje de componente físico más bajo (beta, -2,45; IC 95 %, -3,75 a -0,23).
- Un puntaje de componente mental más bajo (beta, -3,05; IC 95 %, -4,42 a -1,67).
- Una probabilidad más alta de estado de ánimo depresivo (OR ajustado, 1,95; IC 95 %, 1,29–2,95).
- Una probabilidad más alta de preocupaciones relacionadas con la recidiva del cáncer (OR ajustado, 3,54; IC 95 %, 2,65–4,72).
Satisfacción con la atención
En un estudio de revisión se documentó que alrededor del 60 % de los participantes en una amplia variedad de estudios notificaron actitudes positivas con respecto a las conversaciones con sus proveedores de atención de la salud relacionadas con los costos. A pesar de estos resultados, menos de un tercio de los pacientes han participado de este tipo de conversaciones.[14] En un estudio con mujeres de cáncer de mama, se documentaron necesidades insatisfechas relacionadas con la colaboración. Específicamente, el 72,8 % de 945 mujeres que expresaron por lo menos un poco de preocupación por sus finanzas indicaron que los médicos y el personal encargados de la atención del cáncer no "colaboraron del todo".[15] Además, en el mismo estudio el 55,4 % de 523 mujeres que expresaron un deseo de hablar con los proveedores de atención de la salud sobre el efecto del cáncer de mama en su trabajo o en sus finanzas notificaron que no habían tenido una conversación apropiada con los médicos encargados de la atención del cáncer, los proveedores de atención primaria, los trabajadores sociales u otros profesionales.[15]
Acontecimientos económicos adversos, deuda financiera y bancarrota
Se ha estudiado el efecto de la carga financiera del cáncer en los acontecimientos económicos adversos, el endeudamiento y la bancarrota.[16-18]
En un estudio transversal que utilizó datos de la encuesta Livestrong de 2012 de 4719 sobrevivientes de cáncer, se notificó que el 63,8 % de los sobrevivientes se preocupaba por el pago de cuentas costosas relacionadas con el cáncer, el 33,6 % se endeudaron, el 3,1 % se declararon en bancarrota y el 39,7 % tuvieron que privarse de otros gastos a causa del cáncer, el tratamiento o los efectos duraderos del tratamiento.[16] Entre los que notificaron endeudamiento, el 9,1 % se declararon en bancarrota, el 55 % contrajeron deuda de $10 000 o más y el 68 % tuvieron que privarse de otros gastos.[16]
Es más, en este estudio se relacionó el aumento en la probabilidad de declararse en bancarrota con las siguientes características de los pacientes de cáncer:[16]
- Edad menor (OR ajustada, 18–44 años, 1,81; IC 95 %, 1,10–2,98; OR ajustada, 45–54 años, 1,86; IC 95 %, 1,15–3,01; vs. 55–64 años).
- Ingreso familiar más bajo (OR ajustada, ≤$40 000, 4,50; IC 95 %, 2,56–7,93; OR ajustada, $41 000–$80 000, 2,80; IC 95 %, 1,71–4,60; vs. ≥$80 000).
- Seguro médico público (OR ajustada, 1,82; IC 95 %, 1,08–3,06; vs. seguro médico privado).
Se notificaron características similares en los pacientes que contrajeron deudas médicas.[16]
En un estudio retrospectivo de cohorte, se utilizó el registro de cáncer de 1995–2009 del Surveillance, Epidemiology, and End Results (SEER) del occidente del estado de Washington que se vinculó con la información del tribunal de bancarrotas del distrito occidental de Washington, y se descubrió que la probabilidad de que los pacientes con cáncer se declararan en bancarrota era más alta (cociente de riesgos instantáneos [CRI], 2,65; P < 0,05) en comparación con los pacientes sin cáncer.[17] Los pacientes con cáncer de tiroides presentaron el CRI más alto (CRI, 3,46; P < 0,05).[17]
En otro estudio retrospectivo de cohorte se evaluó el riesgo de acontecimientos económicos adversos en pacientes con cáncer. El equipo de investigadores usó datos del registro de cáncer SEER del occidente del estado Washington y los vinculó con los registros crediticios trimestrales de TransUnion y con datos de un grupo de control seleccionado del registro de votación del estado.[18] Los acontecimientos económicos adversos notificados en el registro crediticio abarcaron la incapacidad para pagar deudas (cuentas en cobranza o clasificadas como canceladas por ser incobrables), gravámenes tributarios y pagos morosos de hipoteca, además de ejecuciones o embargos a propiedades. También se evaluó como criterio secundario de valoración cualquier pago retrasado de tarjetas de crédito. La tasa de acontecimientos económicos adversos fue casi el doble en los pacientes con cáncer que en el grupo de control (4,3 vs. 2,4 %; P < 0,001). La gravedad de los acontecimientos económicos adversos fue más alta en las personas con cáncer que en el grupo de control (3,8 vs. 1,9 %). Además, fue más probable que los pacientes negros sufrieran acontecimientos económicos adversos en comparación con los pacientes blancos (15,2 vs. 4,2 %; P < 0,001).
Se ha redactado con claridad un sistema para calificar e identificar los distintos niveles de toxicidad financiera.[19] No se ha evaluado la utilidad de este sistema para clasificar en categorías ni para vigilar los desenlaces financieros posteriores al tratamiento oncológico.
Efecto en las personas a cargo del paciente
Los cuidadores informales de pacientes de cáncer a menudo comparten la experiencia de la toxicidad financiera al gastar dinero en alimentos, medicamentos y otras necesidades de los pacientes, además de tomarse tiempo libre de su trabajo para proporcionar apoyo logístico, emocional y médico. En una encuesta reciente de más de 5000 pacientes de cáncer cuidados por amigos o familiares, aproximadamente el 25 % informaron que sus cuidadores hicieron cambios importantes en sus empleos después del diagnóstico de cáncer y que el 8 % de los sobrevivientes tenían personas que los atendían y que tuvieron que abandonar el trabajo durante por lo menos 2 meses.[20] La evidencia indica que los efectos financieros y laborales acumulados producidos por el cuidado de pacientes de cáncer puede conducir a una carga más alta en los cuidadores, además de deterioro de la calidad de vida y la salud mental en estas personas.[21-27]
Fue más probable que los enfermos de cáncer en fase terminal de hogares que notificaron dificultades financieras recibieran cuidados intensivos para prolongar la vida (definidos como recibir ventilación o reanimación para prolongar la vida) que aquellos que no notificaron tales dificultades (OR, 3,22; IC 95 %, 1,38−7,53). En una encuesta longitudinal de 281 pacientes con cáncer terminal, el 29 % informaron que usaba la mayor parte o todos los ahorros del hogar debido a una enfermedad.[28]
Supervivencia
En un estudio retrospectivo de cohorte con los datos del registro de cáncer del occidente de Washington de SEER, se encontró que los pacientes con cáncer que se declararon en bancarrota presentaron un aumento del riesgo de mortalidad en comparación con quienes no se declararon en bancarrota (CRI ajustado, 1,79; IC 95 %, 1,64–1,96).[29] Los cocientes de riesgos instantáneos fueron más altos en los pacientes con cáncer de próstata (CRI ajustado, 2,07; IC 95 %, 1,56–2,74) y cáncer colorrectal (CRI ajustado, 2,47; IC 95 %, 1,85–3,31).[29]
Inquietudes relacionadas con la validez interna y externa de los estudios de observación
Los datos de los ensayos aleatorizados y controlados ofrecen la mayor solidez probatoria para establecer la eficacia del tratamiento en el desenlace del cáncer. Sin embargo, dado que los pacientes de cáncer, por una razón ética, no pueden someterse a toxicidad financiera durante la aleatorización, el conjunto de la evidencia actual proviene, en su mayor parte, de datos de observación, en particular de estudios transversales y de cohortes. Las encuestas a gran escala representativas a nivel nacional proporcionan las mejores estimaciones de la prevalencia de ciertas afecciones.
Sin embargo, los estudios de observación suelen presentar sesgos que limitan la validez de los resultados. Es posible que sean varias las fuentes de sesgos importantes en los estudios de observación que evalúan el vínculo entre la toxicidad financiera con los desenlaces futuros, y esto dificulta la interpretación de los resultados de tales estudios.
En los estudios de encuesta transversal, las tasas altas de encuestados sin respuestas llevan a un posible sesgo por falta de respuesta en los cálculos notificados si las posibles respuestas de quienes no respondieron son distintas de los que respondieron. Otra fuente de sesgo en una investigación mediante encuestas es el sesgo de notificación, que se presenta cuando los encuestados notifican información selectiva que consideran más deseable desde el punto de vista social.
Otra fuente de sesgo en los estudios de observación es la causalidad inversa, que puede debilitar cualquier conexión real entre la toxicidad financiera y los posibles desenlaces. En un estudio,[29] los investigadores dieron un ejemplo de cómo resolver la causalidad inversa en este tipo de trabajo. En este caso, los autores llevaron a cabo un análisis de sensibilidad que delimitó la muestra a los pacientes de cáncer en estadio temprano que se declararon en bancarrota dentro de 1 año del diagnóstico. Se ajustaron a los modelos previamente elaborados de Cox, con regresión de la supervivencia según la situación con respecto a la declaración de bancarrota, utilizando esta nueva muestra de población.
Bibliografía
- Dusetzina SB, Winn AN, Abel GA, et al.: Cost sharing and adherence to tyrosine kinase inhibitors for patients with chronic myeloid leukemia. J Clin Oncol 32 (4): 306-11, 2014. [PUBMED Abstract]
- Neugut AI, Subar M, Wilde ET, et al.: Association between prescription co-payment amount and compliance with adjuvant hormonal therapy in women with early-stage breast cancer. J Clin Oncol 29 (18): 2534-42, 2011. [PUBMED Abstract]
- Zheng Z, Han X, Guy GP, et al.: Do cancer survivors change their prescription drug use for financial reasons? Findings from a nationally representative sample in the United States. Cancer 123 (8): 1453-1463, 2017. [PUBMED Abstract]
- Farias AJ, Du XL: Association Between Out-Of-Pocket Costs, Race/Ethnicity, and Adjuvant Endocrine Therapy Adherence Among Medicare Patients With Breast Cancer. J Clin Oncol 35 (1): 86-95, 2017. [PUBMED Abstract]
- Kim J, Rajan SS, Du XL, et al.: Association between financial burden and adjuvant hormonal therapy adherence and persistent use for privately insured women aged 18-64 years in BCBS of Texas. Breast Cancer Res Treat 169 (3): 573-586, 2018. [PUBMED Abstract]
- Bestvina CM, Zullig LL, Rushing C, et al.: Patient-oncologist cost communication, financial distress, and medication adherence. J Oncol Pract 10 (3): 162-7, 2014. [PUBMED Abstract]
- Streeter SB, Schwartzberg L, Husain N, et al.: Patient and plan characteristics affecting abandonment of oral oncolytic prescriptions. J Oncol Pract 7 (3 Suppl): 46s-51s, 2011. [PUBMED Abstract]
- Shankaran V, LaFrance RJ, Ramsey SD: Drug Price Inflation and the Cost of Assisted Death for Terminally Ill Patients-Death With Indignity. JAMA Oncol 3 (1): 15-16, 2017. [PUBMED Abstract]
- Zafar SY, McNeil RB, Thomas CM, et al.: Population-based assessment of cancer survivors' financial burden and quality of life: a prospective cohort study. J Oncol Pract 11 (2): 145-50, 2015. [PUBMED Abstract]
- Lathan CS, Cronin A, Tucker-Seeley R, et al.: Association of Financial Strain With Symptom Burden and Quality of Life for Patients With Lung or Colorectal Cancer. J Clin Oncol 34 (15): 1732-40, 2016. [PUBMED Abstract]
- Delgado-Guay M, Ferrer J, Rieber AG, et al.: Financial Distress and Its Associations With Physical and Emotional Symptoms and Quality of Life Among Advanced Cancer Patients. Oncologist 20 (9): 1092-8, 2015. [PUBMED Abstract]
- Fenn KM, Evans SB, McCorkle R, et al.: Impact of financial burden of cancer on survivors' quality of life. J Oncol Pract 10 (5): 332-8, 2014. [PUBMED Abstract]
- Kale HP, Carroll NV: Self-reported financial burden of cancer care and its effect on physical and mental health-related quality of life among US cancer survivors. Cancer 122 (8): 283-9, 2016. [PUBMED Abstract]
- Shih YT, Chien CR: A review of cost communication in oncology: Patient attitude, provider acceptance, and outcome assessment. Cancer 123 (6): 928-939, 2017. [PUBMED Abstract]
- Jagsi R, Ward KC, Abrahamse PH, et al.: Unmet need for clinician engagement regarding financial toxicity after diagnosis of breast cancer. Cancer 124 (18): 3668-3676, 2018. [PUBMED Abstract]
- Banegas MP, Guy GP, de Moor JS, et al.: For Working-Age Cancer Survivors, Medical Debt And Bankruptcy Create Financial Hardships. Health Aff (Millwood) 35 (1): 54-61, 2016. [PUBMED Abstract]
- Ramsey S, Blough D, Kirchhoff A, et al.: Washington State cancer patients found to be at greater risk for bankruptcy than people without a cancer diagnosis. Health Aff (Millwood) 32 (6): 1143-52, 2013. [PUBMED Abstract]
- Shankaran V, Li L, Fedorenko C, et al.: Risk of Adverse Financial Events in Patients With Cancer: Evidence From a Novel Linkage Between Cancer Registry and Credit Records. J Clin Oncol 40 (8): 884-891, 2022. [PUBMED Abstract]
- Khera N: Reporting and grading financial toxicity. J Clin Oncol 32 (29): 3337-8, 2014. [PUBMED Abstract]
- de Moor JS, Dowling EC, Ekwueme DU, et al.: Employment implications of informal cancer caregiving. J Cancer Surviv 11 (1): 48-57, 2017. [PUBMED Abstract]
- Kent EE, Dionne-Odom JN: Population-Based Profile of Mental Health and Support Service Need Among Family Caregivers of Adults With Cancer. J Oncol Pract 15 (2): e122-e131, 2019. [PUBMED Abstract]
- Shin JY, Lim JW, Shin DW, et al.: Underestimated caregiver burden by cancer patients and its association with quality of life, depression and anxiety among caregivers. Eur J Cancer Care (Engl) 27 (2): e12814, 2018. [PUBMED Abstract]
- Ullrich A, Ascherfeld L, Marx G, et al.: Quality of life, psychological burden, needs, and satisfaction during specialized inpatient palliative care in family caregivers of advanced cancer patients. BMC Palliat Care 16 (1): 31, 2017. [PUBMED Abstract]
- Shaffer KM, Kim Y, Carver CS, et al.: Effects of caregiving status and changes in depressive symptoms on development of physical morbidity among long-term cancer caregivers. Health Psychol 36 (8): 770-778, 2017. [PUBMED Abstract]
- Rumpold T, Schur S, Amering M, et al.: Informal caregivers of advanced-stage cancer patients: Every second is at risk for psychiatric morbidity. Support Care Cancer 24 (5): 1975-1982, 2016. [PUBMED Abstract]
- Litzelman K, Kent EE, Rowland JH: Social factors in informal cancer caregivers: The interrelationships among social stressors, relationship quality, and family functioning in the CanCORS data set. Cancer 122 (2): 278-86, 2016. [PUBMED Abstract]
- Kent EE, Rowland JH, Northouse L, et al.: Caring for caregivers and patients: Research and clinical priorities for informal cancer caregiving. Cancer 122 (13): 1987-95, 2016. [PUBMED Abstract]
- Tucker-Seeley RD, Abel GA, Uno H, et al.: Financial hardship and the intensity of medical care received near death. Psychooncology 24 (5): 572-8, 2015. [PUBMED Abstract]
- Ramsey SD, Bansal A, Fedorenko CR, et al.: Financial Insolvency as a Risk Factor for Early Mortality Among Patients With Cancer. J Clin Oncol 34 (9): 980-6, 2016. [PUBMED Abstract]
Falta de evidencia y áreas de investigación en el futuro
Se pueden explorar la evidencia vigente, las deficiencias en estos datos y las áreas de investigación futura a partir de modelos actuales en los que se considera el marco conceptual del cáncer y sus repercusiones en la utilización de la atención médica, los resultados en materia de salud, y los efectos financieros.[1,2]
Factores de riesgo
Aunque se han identificado muchos factores de riesgo individuales para las dificultades financieras, la evidencia que demuestra el grado en que estos factores contribuyen al riesgo de dificultades financieras futuras es insuficiente, al igual que la información sobre la interacción entre estos factores y los factores clínicos al momento del diagnóstico.
Las siguientes son áreas específicas que se deben estudiar más para determinar cómo influyen en el riesgo de sufrimiento financiero tras un diagnóstico de cáncer:
- Deuda preexistente.
- Afecciones previas al diagnóstico (es decir, carga de la comorbilidad general y la presencia de enfermedades específicas).
- Tipo de empleo (por ejemplo, pago por hora vs. salario).
- Niveles de activos.
Debido a que hay mucha evidencia de que el sufrimiento financiero se presenta incluso en pacientes con seguro médico, es necesario investigar más el efecto de diferentes tipos de seguro en la protección de las personas contra estas dificultades. Medicare puede proteger al menos de forma parcial a las personas mayores del sufrimiento financiero. Sin embargo, hay otros factores relacionados con la edad avanzada que también podrían reducir el riesgo de sufrimiento financiero, como el hecho de que los jubilados suelen poseer más activos (por ejemplo, son dueños de una vivienda), reciben pensiones o cuentas de jubilación, y el Seguro Social. También es posible que los médicos ofrezcan a las personas mayores tratamientos menos intensivos, que son menos costosos.
Para los adultos en edad laboral, las características del seguro privado auspiciado por el empleador o contratado de forma individual que varían de acuerdo con el plan (con distintos montos deducibles, niveles de copagos y exclusiones a la cobertura) quizá influyan en el riesgo de sufrimiento financiero. Estos factores también justifican que se realice más investigación.
Después de recibir un diagnóstico de cáncer y ausentarse del trabajo durante el tratamiento de la enfermedad, la capacidad de los pacientes de trabajar o de regresar al trabajo influye mucho en el riesgo futuro de dificultades financieras. Se necesitan estudios que relacionen determinados tratamientos, modalidades de tratamiento (por ejemplo, terapia de infusión vs. terapia oral), y los efectos tóxicos del tratamiento con el ausentismo laboral, la pérdida de productividad y la probabilidad de reincorporarse a la fuerza laboral.
La introducción de la U.S. Affordable Care Act en 2008 sirvió de experimento natural para determinar si la ampliación del acceso al seguro médico a millones de personas en los Estados Unidos tendría repercusiones en las tasas de sufrimiento financiero o de bancarrota para las personas con cáncer. Las pruebas piloto propuestas para los distintos sistemas de pago de Medicare también brindan oportunidades para enfoques semiexperimentales que comparan la puesta en marcha de estos sistemas o la falta de esta.[3]
Después del diagnóstico, la opción de tratamiento podría, en teoría, influir en la probabilidad de tener dificultades financieras. Para muchos tipos de cáncer, las pautas incluyen opciones que se consideran equivalentes a nivel terapéutico, pero el costo puede variar y aumentar 50 o más veces.[4] Los medicamentos orales, por ejemplo, se pueden clasificar en una estructura de copago distinta que los medicamentos que se administran en el consultorio médico. No se cuenta con evidencia de estudios retrospectivos o prospectivos que muestre que, dentro de cada indicación, como tipo de tumor y estadio, la opción de tratamiento elegida tenga un efecto diferencial en el gasto por cuenta propia y el grado de sufrimiento financiero. Dado que la elección del tratamiento se ve influenciada por muchos factores, incluso, posiblemente, por la situación económica del paciente, se necesitan estudios prospectivos con información clínica y financiera detallada para investigar este tema.
El abordaje del cáncer es distinto de otras intervenciones médicas ya que, con frecuencia, se requiere tratamiento intensivo en establecimientos especializados durante semanas o meses. Para muchos pacientes, los costos de otra índole relacionados con la obtención de tratamiento como el transporte y el alojamiento durante el tratamiento, a veces repercuten de manera negativa en las finanzas familiares. El efecto de estos costos que no son médicos en las dificultades financieras es un área que requiere más estudio.
Sufrimiento financiero y desenlaces
La evidencia de múltiples estudios retrospectivos indica que los pacientes que tienen sufrimiento financiero presentan un menor cumplimiento del plan terapéutico, una menor calidad de vida y una disminución en la supervivencia. Estos estudios poseen limitaciones porque ciertos factores clínicos y económicos que no se midieron y que quizá influyen en la elección del tratamiento también podrían afectar los desenlaces. Los estudios prospectivos o retrospectivos que incluyen una descripción más integral de la situación económica en el momento del diagnóstico y los factores clínicos y del paciente que podrían influir en la elección del tratamiento ofrecerían un panorama más preciso de la relación causal entre el sufrimiento financiero y los desenlaces.
Intervenciones para reducir el sufrimiento financiero en los pacientes de cáncer
Se han propuesto varias intervenciones diseñadas de forma específica para reducir las tasas de sufrimiento financiero en los pacientes de cáncer. Algunas se han puesto en marcha, pero hasta la fecha no hay estudios prospectivos en los que se evalúe la repercusión de estas intervenciones en las tasas y la gravedad del sufrimiento financiero, las opciones de tratamiento, la calidad de vida y la supervivencia. A continuación, se examinan algunas de las intervenciones mencionadas más comúnmente.
Orientadores financieros
Los orientadores o consejeros financieros son especialistas que ayudan a los pacientes de cáncer en el entorno comunitario y académico para evitar consecuencias financieras adversas después de un diagnóstico de cáncer.[5] El efecto de estos programas en la situación económica del paciente y los desenlaces de salud es un área de futura investigación. Los temas de interés específico incluyen los siguientes:
- La repercusión de evaluar factores de riesgo relacionados con el sufrimiento financiero al momento del diagnóstico.
- La correlación socioeconómica de los pacientes que buscan y reciben asesoramiento y asistencia financiera para la atención oncológica. Una mejora en la cuantificación de la responsabilidad del paciente y la familia con respecto a las ofertas de asistencia financiera en distintos tipos de intervenciones para el cáncer y provenientes de distintas organizaciones asistenciales.
- El efecto de los distintos tipos de información y ayuda financiera que ofrecen los proveedores asistenciales.
- El efecto de las técnicas de asesoramiento para administrar las finanzas.
En un estudio prospectivo (S1417CD [NCT02728804]) dirigido por la Institute Cooperative Cancer Clinical Trials Network del Instituto Nacional del Cáncer, llamado Implementation of a Prospective Financial Impact Assessment Tool in Patients with Metastatic Colorectal Cancer se evaluó la incidencia de las dificultades financieras relacionadas con el tratamiento en los pacientes con un diagnóstico reciente de cáncer colorrectal metastásico.[6] Además de obtener información clínica detallada, se midió lo siguiente durante 12 meses: el historial crediticio inicial y durante el tratamiento del paciente, la calidad de vida relacionada con la salud, el gasto por cuenta propia, el incumplimiento terapéutico y la carga para la persona que cuida del paciente.
Transparencia en los precios para facilitar la elección del tratamiento
En los estudios sobre las iniciativas de transparencia en los precios, como la que obligó a los hospitales en California a publicar sus aranceles, no se observó que la transparencia de precios influya en la elección del tratamiento por parte del paciente ni la asignación de precios para los bienes y servicios por parte de los proveedores de asistencia sanitaria.[7] En un estudio controlado que analizó la transparencia en los precios y el comportamiento del proveedor, se observó que ofrecer a los médicos información sobre el costo de las pruebas en formularios médicos electrónicos redujo la cantidad de pruebas solicitadas en comparación con no ofrecer esta información.[8] Se desconoce si ofrecer transparencia en los precios podría cambiar las decisiones para los pacientes de cáncer o los médicos que los tratan.
Se necesita más información sobre el grado de respuesta que tendrían los pacientes de cáncer, sus familiares y los proveedores asistenciales a las ofertas de transparencia en los precios, la asistencia financiera directa o indirecta o las reducciones a los gastos por cuenta propia exigidos.
Fijación de precios basados en el valor
Una idea relacionada de forma estrecha con la transparencia en los precios es la fijación de precios basados en el valor del servicio. En este concepto los gastos por cuenta del paciente se relacionan con una evaluación externa del valor de otras las terapias comparables. El objetivo de la fijación de los precios basados en el valor es hacer que los pacientes se interesen en las terapias de más valor mediante incentivos financieros (mayor valor = menor gasto por cuenta propia). Aunque la fijación de precios basados en el valor se utiliza para varias afecciones clínicas (por ejemplo, hipertensión y diabetes), y hay evidencia que indica que este tipo de precios aumenta la utilización de servicios de mayor valor, no se ha aplicado en oncología. Dada la transformación continua de la metodología de pago a los proveedores médicos por la atención de los pacientes, es necesario estudiar la toxicidad financiera para el paciente mediante el ofrecimiento de otras opciones de pago y reformas a las medidas de calidad.
Tampoco queda claro en la trayectoria de atención en qué momento se necesita más información y asistencia financiera y cuándo es más eficaz para alentar la iniciación o continuación del tratamiento. Por ejemplo, la mayoría de las pólizas de seguro ofrecidas por los empleadores incluyen un monto máximo anual de gasto por cuenta propia, después del cual el asegurador asume el 100 % del costo de la atención. Muchos pacientes con cáncer en estadio tardío alcanzan rápido el monto máximo de gasto, en cuyo caso el asegurador asume el costo completo de los tratamientos oncológicos durante el resto del año de prestaciones.
Reforma del seguro médico
Al ofrecer seguro médico a millones de personas que antes no tenían cobertura, el plan de seguro médico de Massachusetts y la U.S. Affordable Care Act presentan la oportunidad de realizar experimentos naturales previos y posteriores a las normas de atención para la salud destinadas a reducir el riesgo financiero de una persona durante la enfermedad grave. Dado que el seguro parece mitigar y no eliminar el riesgo de sufrimiento financiero tras el diagnóstico y tratamiento del cáncer, quizás se necesiten otras intervenciones para mejorar los desenlaces financieros de los asegurados.
Otra estrategia dirigida a proveedores asistenciales y pacientes sería ayudar al paciente a tomar decisiones mediante el uso obligatorio de recursos que incluyan la evaluación del costo-beneficio y de la toxicidad financiera, y las mediciones de calidad para los pagos de tarifas de servicios de Medicare según lo previsto por la legislación de la Medicare Access and CHIP (Children´s Health Insurance Program) Reauthorization Act (MACRA).[9,10] El establecimiento de estas normas requeriría el respaldo de los Centers for Medicare and Medicaid Services y tal vez la sanción de leyes por parte del Congreso de los Estados Unidos.
La reducción o eliminación de los copagos o coseguros del paciente como vía de cumplimiento oncoterapéutico en los planes médicos de Medicare o privados que exigen el pago de tarifas por servicio, podría reducir también la carga financiera para el paciente y la familia en muchas modalidades terapéuticas (radiación, fármacos, coseguro intra y extrahospitalario, y copagos).[7,8] En el caso de los beneficiarios de Medicare, otras normas podrían eliminar la prohibición de la distribución de cupones de compañías farmacéuticas y de otros programas asistenciales.[11]
Referencias sobre el costo de los tratamientos oncológicos
Es difícil encontrar información sobre los costos de tratamiento del cáncer. A continuación, figuran enlaces a sitios públicos de Internet que incluyen datos actualizados sobre los costos relacionados con la atención oncológica:
- Costos - Medicare (incluye información sobre montos deducibles y copagos).
La información que se presenta a continuación solo está disponible en inglés:
Bibliografía
- Smith R, Clarke L, Berry K, et al.: A comparison of methods for linking health insurance claims with clinical records from a large cancer registry. [Abstract] Med Decis Making 21 (6): 530, 2001.
- Fay S, Hurst E, White MJ: The household bankruptcy decision. Am Econ Rev 92 (3): 706-18, 2002.
- Centers for Medicare & Medicaid Services: Oncology Care Model. Baltimore, Md: Centers for Medicare & Medicaid Services, 2016. Available online. Accessed December 8, 2016.
- Ramsey S, Shankaran V: Managing the financial impact of cancer treatment: the role of clinical practice guidelines. J Natl Compr Canc Netw 10 (8): 1037-42, 2012. [PUBMED Abstract]
- Conti RM, Bach PB: The 340B drug discount program: hospitals generate profits by expanding to reach more affluent communities. Health Aff (Millwood) 33 (10): 1786-92, 2014. [PUBMED Abstract]
- Shankaran V; Southwest Oncology Group Cancer Care Delivery, Gastrointestinal Cancer: Implementation of a Prospective Financial Impact Assessment Tool in Patients with Metastatic Colorectal Cancer. April 15, 2016.
- Kline RM, Bazell C, Smith E, et al.: Centers for medicare and medicaid services: using an episode-based payment model to improve oncology care. J Oncol Pract 11 (2): 114-6, 2015. [PUBMED Abstract]
- Newcomer LN, Gould B, Page RD, et al.: Changing physician incentives for affordable, quality cancer care: results of an episode payment model. J Oncol Pract 10 (5): 322-6, 2014. [PUBMED Abstract]
- Cutler DM: Payment reform is about to become a reality. JAMA 313 (16): 1606-7, 2015. [PUBMED Abstract]
- Press MJ, Rajkumar R, Conway PH: Medicare's New Bundled Payments: Design, Strategy, and Evolution. JAMA 315 (2): 131-2, 2016. [PUBMED Abstract]
- Howard DH: Drug companies' patient-assistance programs--helping patients or profits? N Engl J Med 371 (2): 97-9, 2014. [PUBMED Abstract]
Actualizaciones más recientes a este resumen (06/06/2024)
Los resúmenes del PDQ con información sobre el cáncer se revisan con regularidad y se actualizan a medida que se obtiene nueva información. Esta sección describe los cambios más recientes introducidos en este resumen a partir de la fecha arriba indicada.
Factores de riesgo relacionados con la toxicidad financiera
Se añadió texto para indicar que, en comparación con las personas sin cáncer, los sobrevivientes de cáncer tienen mayor probabilidad de notificar incapacidad laboral o limitación en la cantidad o el tipo de trabajo que pueden realizar, tanto a corto plazo como a largo plazo después del diagnóstico (se citó a Yabroff et al., Ekenga et al., 2012 Blinder y Patil et al., 2014 Jagsi et al., Earle et al., Veenstra et al., y McLennan et al. como referencias 21–27, respectivamente). También se añadió texto sobre los factores demográficos y del tratamiento que afectan la capacidad de los sobrevivientes de trabajar (se citó a 2011 Mujahid et al., Tevaarwerk et al., Alleaume et al., 2017 Blinder et al., 2013 Blinder et al., 2010 Mujahid et al., 2017 Jagsi et al., 2015 Dahl, et al., y 2014 Dahl et al. como referencias 28–36, respectivamente). En los pacientes con cáncer, incluso aquellos tratados en el entorno paliativo, el trabajo promueve sensación de normalidad y control durante y después del tratamiento, además de que proporciona ingresos y beneficios de seguro médico (se citó a 2012 Blinder y Murphy et al. y Glare et al. como referencias 37 y 38, respectivamente).
El Consejo editorial del PDQ sobre el tratamiento para adultos es responsable de la redacción y actualización de este resumen y mantiene independencia editorial respecto del NCI. El resumen refleja una revisión independiente de la bibliografía médica y no representa las políticas del NCI ni de los NIH. Para obtener más información sobre las políticas relativas a los resúmenes y la función de los consejos editoriales del PDQ responsables de su actualización, consultar Información sobre este resumen del PDQ e Información del PDQ® sobre el cáncer dirigida a profesionales de la salud.
Información sobre este resumen del PDQ
Propósito de este resumen
Este resumen de información del PDQ sobre el cáncer dirigido a profesionales de la salud proporciona información integral revisada por expertos y basada en la evidencia sobre el tratamiento del cáncer y la toxicidad financiera. El objetivo es servir como fuente de información y ayuda para los profesionales clínicos durante la atención de pacientes. No ofrece pautas ni recomendaciones formales para tomar decisiones relacionadas con la atención sanitaria.
Revisores y actualizaciones
El consejo editorial del PDQ sobre el tratamiento para adultos, que mantiene independencia editorial respecto del Instituto Nacional del Cáncer (NCI), revisa este resumen de manera periódica y, en caso necesario, lo actualiza. Este resumen es el resultado de una revisión bibliográfica independiente y no constituye una declaración de política del NCI ni de los Institutos Nacionales de la Salud (NIH).
Cada mes, los integrantes de este consejo revisan los artículos publicados recientemente para determinar lo siguiente:
- Si el artículo se debe analizar en una reunión del consejo.
- Si conviene añadir texto acerca del artículo.
- Si se debe reemplazar o actualizar un artículo que ya se citó.
Los cambios en los resúmenes se deciden mediante consenso de los integrantes del consejo después de evaluar la solidez de la evidencia de los artículos publicados y determinar la forma de incorporar el artículo en el resumen.
Los revisores principales del sumario sobre Toxicidad financiera del tratamiento del cáncer son:
- Stacie B. Dusetzina, PhD (Vanderbilt University School of Medicine)
- Scott D. Ramsey, MD, PhD (Fred Hutchinson Cancer Research Center)
- Veena Shankaran, MD, MS (Fred Hutchinson Cancer Research Center & University of Washington)
- K. Robin Yabroff, PhD (American Cancer Society)
Cualquier comentario o pregunta sobre el contenido de este resumen se debe enviar al Servicio de Información de Cáncer del Instituto Nacional del Cáncer. Por favor, no enviar preguntas o comentarios directamente a los integrantes del consejo, ya que no responderán consultas de manera individual.
Niveles de evidencia
Algunas de las referencias bibliográficas de este resumen se acompañan del nivel de evidencia. El propósito de esto es ayudar al lector a evaluar la solidez de la evidencia que respalda el uso de ciertas intervenciones o abordajes. El consejo editorial del PDQ sobre el tratamiento para adultos emplea un sistema de jerarquización formal para asignar los niveles de evidencia científica.
Permisos para el uso de este resumen
PDQ (Physician Data Query) es una marca registrada. Se autoriza el uso del texto de los documentos del PDQ; sin embargo, no se podrá identificar como un resumen de información sobre cáncer del PDQ del NCI, salvo que el resumen se reproduzca en su totalidad y se actualice de manera periódica. Por otra parte, se permitirá que un autor escriba una oración como “En el resumen del PDQ del NCI de información sobre la prevención del cáncer de mama se describen, de manera concisa, los siguientes riesgos: [incluir fragmento del resumen]”.
Se sugiere citar la referencia bibliográfica de este resumen del PDQ de la siguiente forma:
PDQ® sobre el tratamiento para adultos. PDQ Toxicidad financiera del tratamiento del cáncer. Bethesda, MD: National Cancer Institute. Actualización: <MM/DD/YYYY>. Disponible en: https://www.cancer.gov/espanol/cancer/manejo-del-cancer/costos/toxicidad-financiera-pro-pdq. Fecha de acceso: <MM/DD/YYYY>.
Las imágenes en este resumen se reproducen con autorización del autor, el artista o la editorial para uso exclusivo en los resúmenes del PDQ. La utilización de las imágenes fuera del PDQ requiere la autorización del propietario, que el Instituto Nacional del Cáncer no puede otorgar. Para obtener más información sobre el uso de las ilustraciones de este resumen o de otras imágenes relacionadas con el cáncer, consultar Visuals Online, una colección de más de 2000 imágenes científicas.
Cláusula sobre el descargo de responsabilidad
Según la solidez de la evidencia, las opciones de tratamiento se clasifican como “estándar” o “en evaluación clínica”. Estas clasificaciones no se deben utilizar para justificar decisiones sobre reembolsos de seguros. Para obtener más información sobre la cobertura de seguros, consultar la página Manejo de la atención del cáncer en Cancer.gov/espanol.
Comuníquese con el Instituto Nacional del Cáncer
Para obtener más información sobre las opciones para comunicarse con el NCI, incluso la dirección de correo electrónico, el número telefónico o el chat, consultar la página del Servicio de Información de Cáncer del Instituto Nacional del Cáncer.