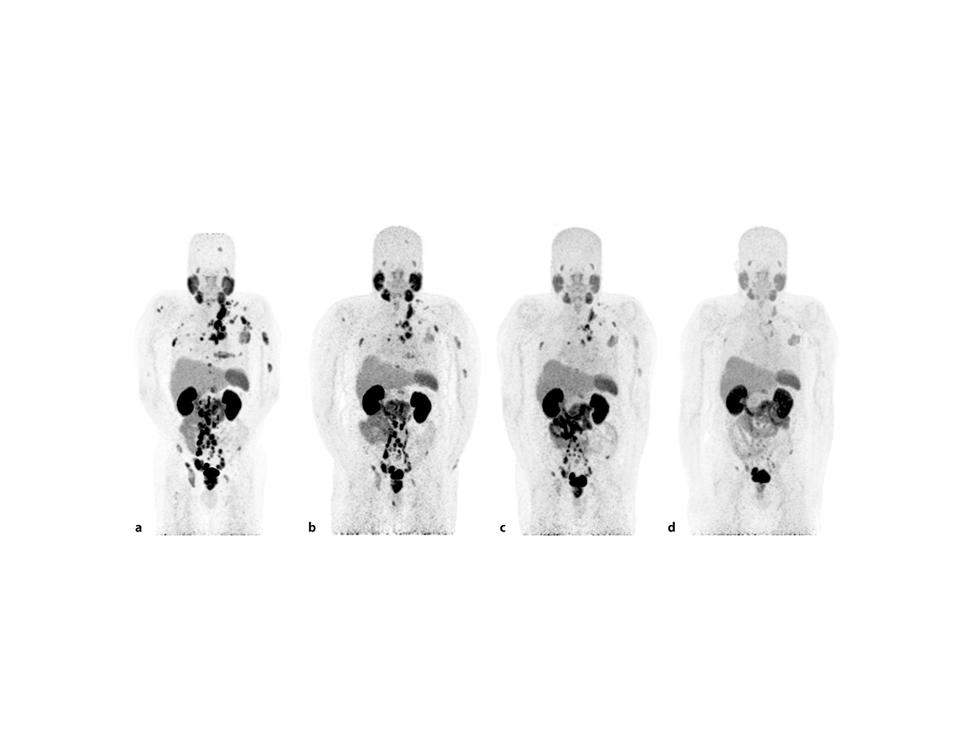
Los radiofármacos mejoran la supervivencia de personas con cáncer de próstata avanzado
, por el Equipo del NCI
Según los resultados de un estudio clínico grande, un tipo de terapia que emite radiación en forma directa en las células cancerosas es el tratamiento avanzado más reciente para el cáncer de próstata. En el estudio se incluyeron participantes con un tipo de cáncer de próstata avanzado difícil de tratar, llamado cáncer de próstata metastásico resistente a la castración. En estos pacientes, el cáncer había empeorado a pesar de recibir tratamiento estándar.
Los participantes del estudio que recibieron el medicamento, llamado L177u-PSMA-617, junto con otros tratamientos estándar vivieron más tiempo que quienes recibieron solo los tratamientos estándar: una mediana de 15,3 meses en comparación con 11,3 meses.
Pero el tratamiento con Lu177-PSMA-617, un medicamento del nuevo grupo de terapias del cáncer que se llaman radiofármacos, produjo más efectos secundarios. Además, se atribuyeron varias muertes al tratamiento con el radiofármaco. A pesar de esto, los investigadores informaron que la mayoría de los efectos secundarios más comunes, como cansancio y sequedad de boca, rara vez fueron graves y que los participantes en general toleraron bien los efectos secundarios.
Los resultados del estudio, llamado VISION, se presentaron el 6 de junio en el congreso anual de la Sociedad Estadounidense de Oncología Clínica (ASCO) y se publicaron el 23 de junio en la New England Journal of Medicine.
Los hallazgos del estudio respaldan el uso de Lu177-PSMA-617 como la "nueva opción de tratamiento para este grupo de pacientes", comentó el doctor Michael Morris, investigador principal, del Centro Oncológico Memorial Sloan Kettering, durante una rueda de prensa en el congreso de la ASCO.
Varios expertos en el tratamiento del cáncer de próstata estuvieron de acuerdo.
La doctora Mary-Ellen Taplin, que se especializa en el tratamiento del cáncer de próstata en el Instituto Oncológico Dana-Farber en Boston, opina que VISION "es un estudio muy favorable" y piensa que el medicamento Lu177-PSMA-617 despertará gran interés entre los médicos y los pacientes.
La doctora Taplin, que participó como investigadora en el estudio, comentó también que se desilusionó porque el tratamiento con Lu177-PSMA-617 mejoró la supervivencia de los pacientes solo unos meses y ella "esperaba que los efectos duraran más".
Lu177-PSMA-617 aún no tiene la aprobación de la Administración de Alimentos y Medicamentos (FDA), pero Novartis, que fabrica el medicamento y financió el estudio VISION, informó que presentará la solicitud de aprobación antes de fin de año.
Los radiofármacos dirigidos al PSMA no son solo para obtener imágenes
Al igual que otros radiofármacos, el Lu177-PSMA-617 tiene dos componentes: un medicamento que transporta la terapia a las células cancerosas y una partícula radiactiva. En el caso del Lu177-PSMA-617, se usa el medicamento PSMA-617 como transporte. Este medicamento se adhiere a una proteína llamada antígeno prostático específico de membrana (PSMA) que se suele encontrar en grandes cantidades en la superficie de las células de cáncer de próstata. El componente radiactivo es el lutecio-177, que se está probando en muchos otros radiofármacos.
El doctor Morris explicó que el PSMA-617 tiene una excelente capacidad para encontrar y unirse a la proteína PSMA en las células y, una vez que se une, "toda la molécula pasa al interior de la célula cancerosa, la que queda expuesta a la dosis letal de radiación" del lutecio-177.
La proteína PSMA es también una parte central de un nuevo tipo de procedimiento con imágenes llamada tomografía por emisión de positrones (TEP) del PSMA. Este tipo de imágenes por TEP recién se comenzó a usar en hombres con cáncer de próstata para determinar si el cáncer se diseminó (si hay metástasis) fuera de la próstata. Durante los últimos meses, la FDA aprobó dos medicamentos de este tipo, conocidos como radiomarcadores, para los procedimientos con imágenes por TEP del PSMA. (Consulte el recuadro).
En general, las células del cáncer de próstata producen PSMA en exceso y la mayoría de las células normales no lo producen, "esto hace que sea un blanco excelente para la TEP y para la radiación sistémica dirigida" como la terapia con Lu177-PSMA-617, explicó el doctor Morris.
El radiofármaco mejora la supervivencia y en general es seguro para los pacientes
En el estudio VISION se inscribieron a 831 personas con cáncer de próstata metastásico resistente a la castración. Todos los participantes habían recibido quimioterapia y otros tratamientos estándar, como enzalutamida (Xtandi) y abiraterona (Zytiga). Todos los participantes también tenían tumores con PSMA (es decir, los tumores producían PSMA en exceso) según se determinó mediante las TEP del PSMA.
Los participantes del estudio se asignaron al azar para recibir tratamiento con Lu177-PSMA-617 (hasta un máximo de 6 dosis) además del tratamiento indicado por sus propios médicos (que debía ser una de varias opciones comunes para tratar los cánceres que ya no responden a otros tratamientos establecidos), o para recibir solo la opción de tratamiento indicada por sus médicos.
Las opciones de tratamiento de los médicos no podían incluir quimioterapia ni radio-223 (Xofigo), un radiofármaco que se usa en forma específica para tratar metástasis óseas en pacientes con cáncer de próstata. Las opciones típicas fueron la enzalutamida o la abiraterona (cualquiera que el paciente no hubiera recibido antes de inscribirse en el estudio) y, también, tratamientos paliativos, como radioterapia y corticoesteroides, explicó el doctor Morris en una entrevista. En el diseño del estudio, los médicos podían hacer cambios en el tratamiento según lo consideraran necesario.
El doctor Morris dijo que "se intentan reflejar las prácticas [de tratamiento] que se usan en este contexto en particular". "Si el paciente necesitaba un cambio, podía pasar de un tratamiento a otro".
Además de mejorar la supervivencia general de los pacientes, los participantes tratados con Lu177-PSMA-617 mejoraron también la supervivencia sin progresión, que indica cuánto vive una persona sin que empeore el cáncer: 8,7 meses en vez de 3,4 meses.
El doctor Morris señaló que, si la FDA aprueba el Lu177-PSMA-617, "podría convertirse en un tratamiento estándar para estos pacientes, porque hay muy pocos tratamientos disponibles que les prolongan la vida".
| Grupo de tratamiento | Supervivencia general | Supervivencia sin progresión |
| Lu177-PSMA-617 + tratamientos estándar | 15,3 meses | 8,7 meses |
| Tratamientos estándar solos | 11,3 meses | 3,4 meses |
En general, hubo pocos efectos secundarios graves en los participantes tratados con Lu177-PSMA-617, como náuseas y efectos en la médula ósea (estos últimos llevó a que casi el 13 % de los pacientes tuvieran que recibir transfusiones de sangre).
Otro efecto secundario común que se observó con el radiofármaco fue sequedad en la boca (xerostomía). La sequedad en la boca es un efecto secundario anticipado del Lu177-PSMA-617 porque las glándulas salivales son uno de los tejidos normales que tienden a producir PSMA.
En general, el tratamiento con Lu177-PSMA-617 parece ser seguro, mencionó el doctor Frank Lin, del Centro de Investigación Oncológica del Instituto Nacional del Cáncer (NCI), que dirige varios estudios clínicos pequeños sobre radiofármacos. Por otra parte, el doctor Lin destacó la preocupación sobre la cantidad de pacientes que tuvieron que recibir transfusiones de sangre y las cinco muertes que se atribuyeron al tratamiento.
El doctor Lin señaló que esos números "son definitivamente más altos de lo que hubiera querido". Agregó que, aun así, los resultados del estudio "son buenas noticias en general". "Siempre es mejor tener más opciones para los pacientes, en especial para quienes ya recibieron muchos tratamientos".
Posibles problemas de acceso
Según advirtieron varios investigadores, aún quedan algunas preguntas importantes sin respuesta sobre el Lu177-PSMA-617. Por ejemplo, quizás haya obstáculos para su uso si el medicamento recibe la aprobación de la FDA, advirtieron varios investigadores.
Un asunto es cómo definir si el cáncer de próstata de un paciente es positivo para el PSMA. En el estudio VISION, se definió la presencia del PSMA como un resultado positivo cuando se detectó al menos un tumor metastásico mediante TEP del PSMA. En otros estudios, incluso en un estudio más pequeño del Lu177-PSMA-617 que se realizó en Australia, también se usaron TEP del PSMA, pero la definición de un resultado positivo fue algo más estricta.
Según los criterios que se usaron en el estudio VISION, se consideró que cerca del 87% de los hombres evaluados para participar en el estudio tuvieron un resultado positivo para el PSMA. Una tasa de resultados positivos tan alta "nos hace cuestionar si es necesario el criterio que requiere la obtención de imágenes [TEP del PSMA]" para que los hombres reciban el Lu177-PSMA-617, recalcó el doctor Taplin durante una discusión sobre los resultados del estudio en el congreso de la ASCO.
El doctor Lin señaló que esa es una consideración importante. Aunque se aprobaron dos radiomarcadores para la TEP del PSMA, la técnica aún no está disponible en todos los hospitales de los Estados Unidos, explicó el doctor.
Novartis declaró que la compañía anticipa "que se mencionará algo sobre la importancia de las enfermedades que expresan PSMA" en la aprobación de la FDA del medicamento para tratar el cáncer de próstata. No obstante, la compañía señaló que los detalles sobre cómo se evaluará la presencia del PSMA "dependerá de los organismos reguladores".
Otro factor que podría afectar el acceso al Lu177-PSMA-617 es que tiene un componente radiactivo. Según las normas federales, cualquier medicamento con material radiactivo debe ser administrado por alguien con extensa capacitación en el manejo de este tipo de materiales. En general, es el personal hospitalario de los departamentos de medicina nuclear o de radiooncología. Muchos hospitales pequeños no cuentan con personal que tenga este tipo de experiencia.
Por lo tanto, es probable que haya problemas de acceso, advirtió el doctor Taplin, aunque estos disminuirán "a medida que los centros de atención adquieran experiencia para cubrir el aumento de la demanda de tratamientos con radiofármacos".
El doctor Lin estuvo de acuerdo con que cualquier tipo de problema de acceso para los pacientes es probable que disminuya con el tiempo. Además, debido a los resultados favorables de la investigación de TEP del PSMA y de radiofármacos dirigidos al PSMA, continuó el doctor Lin, "hay muchísimo apoyo [en la comunidad médica] para el uso de estos radiofármacos". Ese apoyo "debería crear un buen entorno para el éxito de este radiofármaco".
En los estudios en curso, y en otros planificados, se prueba el Lu177-PSMA-617 en pacientes con cáncer de próstata en estadios iniciales, informó el doctor Morris; también hay estudios que prueban el medicamento en combinación con otros tratamientos, incluso con terapias dirigidas como los inhibidores de PARP y la inmunoterapia.